Дают ли больничный при чесотке у взрослых
Опубликовано: 02.05.2024

Чесотка - почему болезнь так трудно вылечить?
Несмотря на немалое количество лекарственных средств чесотка иногда трудно поддается лечению. Как быть в таких случаях?
Все применяемые для лечения чесотки препараты воздействуют только на метаморфическую стадию развития клещей и не действуют на эмбриональную, продолжающуюся не более 4 суток. Повторная обработка кожи на четвертый день обеспечивает санацию, так как уничтожает вылупившиеся из яиц личинки. Таким образом, ни один из используемых в настоящее время в России препаратов не должен применяться однократно.
Чесотка - нередкое в практике дерматолога заболевание, иногда осложняющее другие кожные болезни и не всегда простое для диагностики. В последние годы в Москве отмечается устойчиво высокая заболеваемость чесоткой. В летние и осенние месяцы практически во время каждого приема встречаются случаи чесотки. Основанием для постановки диагноза являются клиническая картина и результаты микроскопического исследования взятого из очагов материала, полученного путем соскоба. В большинстве случаев поставить диагноз нетрудно, за исключением нетипичных проявлений чесотки, а также сочетания с ней различных хронических кожных заболеваний. В настоящей работе мы не будем останавливаться на клинических проявлениях чесотки - они хорошо известны. Отметим только, что у людей чистоплотных, ежедневно принимающих душ с мылом или гелем для душа и часто моющих руки, высыпания бывают скудными, типичные чесоточные ходы на кистях редки, а распространение высыпаний происходит очень медленно. В аптечной сети имеется немало средств для лечения чесотки, и все же большинство больных (79,5%) обращалось в наш Научный дерматологический центр "Ретиноиды" за помощью в связи с неэффективностью проведенного ранее лечения. Вот эта ситуация и побудила нас проанализировать, почему же так трудно вылечить чесотку.
Прежде всего, поговорим о выборе метода лечения. В аптеках России для лечения чесотки имеются отечественные препараты - эмульсия бензилбензоата 20% (АО “Ретиноиды”), растворы по Демьяновичу (60% раствор гипосульфита натрия и 6% раствор соляной кислоты), простая серная мазь (33%), концентрат Медифокс, содержащий 5% перметрина («Фокс и Ко») и мазь Вилькинсона («Пермфармация») (содержит жидкий деготь, кальция карбонат, очищенную серу, мазь нафталанную, зеленое мыло и воду) и зарубежные - аэрозоль “Спрегаль” (“Лаб.СКАТ”, Франция) и мазь бензилбензоата 20% (Латвия, Эстония).
Из отечественных препаратов, на наш взгляд, самым эффективным средством является 20% эмульсия бензилбензоата. Она легко наносится на кожу, не пачкает постельное белье и одежду, легко удаляется при мытье. Малозначимым недостатком препарата можно считать не резкий специфический запах.
Мазь бензилбензоата 20% не менее эффективна, чем эмульсия, и может быть препаратом выбора. Мазь, содержащая 10% бензилбензоата, также имеется в аптеках. Эта концентрация недостаточна для лечения взрослых больных, но удобна для применения у детей.
Лечение растворами по Демьяновичу (рецептурная форма) путем последовательного втирания 60% раствора гипосульфита натрия (раствор №1), а затем 6% раствора соляной кислоты (раствор №2) также достаточно эффективно (вся обработка длится около часа). Обработку кожи проводят в теплом помещении, которое затем проветривают. Раствор №1 перед употреблением слегка подогревают и руками тщательно втирают в кожу, начиная с кистей, левой и правой рук, затем туловища, левой и правой ног, включая пальцы стоп и подошвы. Втирание в каждую область длится 2-3 минуты, вся процедура занимает около 10-15 минут. Затем делают перерыв до высыхания кожи и появления на ней кристалликов и производят вторую обработку. После 10-минутного перерыва приступают к втиранию раствора № 2, которое осуществляют в той же последовательности, по 1 мин. в каждую область, всего 3-4 раза с промежутками для обсыхания примерно по 5 мин. На следующий день процедуру повторяют. Через 3 дня принимают душ. Раствор натрия гипосульфита имеет запах серы, а после обработки остается неприятное ощущение. Необходимость 3 дня не мыться также снижает потребительские свойства препарата.
Серная и серно-дегтярная мази - испытанные временем эффективные средства. Их недостатком является вазелиновая основа, не впитывающаяся, неприятная на ощупь, придающая коже неопрятный вид. При чесотке назначают втирание серной или серно-дегтярной мази на весь кожный покров в течение 5-7 дней. Это нарушает потоотделение, обе мази пачкают белье, имеют резкий запах. Эти недостатки часто не устраивают больных. Нам кажется целесообразным применять серную мазь с целью ”долечивания” на отдельные участки кожи, особенно при скабиозной лимфоплазии, опыт лечения которой говорит, что хороший эффект оказывает комбинация серной мази со слабыми кортикостероидными мазями (утром - 1% гидрокортизоновая мазь, вечером - 33% серная мазь) в течение 7-10 дней. Те же недостатки свойственны и мази Вилькинсона.
Опыта работы с препаратом Медифокс у нас нет.
Среди зарубежных препаратов наиболее эффективным и наименее токсичным признан 5% крем с перметрином. Французский препарат Спрегаль, выпускаемый в форме аэрозоля, удобен в применении, не имеет неприятного запаха; к недостаткам относятся возможность проникновения через кожу в кровь, развития аллергических реакций, связанных с попаданием аэрозоля в дыхательные пути, большой расход препарата и его высокая стоимость. Для лечения чесотки рекомендуется однократная обработка. Наш опыт показывает, что одной обработки оказывается недостаточно, и бывают рецидивы. Эсдепаллетрин - основное действующее вещество Спрегаля, относится к группе нейротоксических и вряд ли может воздействовать на яйца клеща. Нам кажется, более целесообразным повторить обработку на 4-й день, чтобы воздействовать на метаморфические стадии клещей. Повторная обработка кожи на четвертый день обеспечивает санацию кожи, так как уничтожает вылупившиеся из яиц личинки.
Таким образом, ни один из используемых в настоящее время в России препаратов не должен применяться однократно. Литературные данные подтверждают наше мнение - среди обследованных после лечения 5% перметриновым кремом 195 больных после однократной обработки оказались здоровыми только 46,7% (Yonkosky D., Ladia L., Gackenheimer L., Schultz M.W. Scabies in nursing homes: An eradication program with permethrin 5% cream / J. Am. Acad. Dermatol., 1990, v.23, n.6, part 1, p.1133-1136). Все имеющиеся в продаже средства против чесотки эффективны при правильном применении. Выбор метода лечения обуславливается опытом врача, наличием препарата в аптечной сети, его стоимостью, простотой применения и другими потребительскими свойствами.
Итак, если все препараты достаточно эффективны, почему же порою так трудно вылечить чесотку? Наиболее частой ошибкой в лечении является избыточное применение противопаразитарных средств, с последующим развитием постскабиозного дерматита. Обычно бывает так: больной закончил лечение, а зуд продолжает его беспокоить, и не все высыпания прошли. Вывод, который делает больной - препарат оказался недостаточно эффективным, а возбудители заболевания - более устойчивы. Обычные в этой ситуации действия - повторение курса лечения или смена препарата. Иногда такую ошибку допускают и недостаточно опытные врачи. На самом деле, сохранение зуда после лечения является реакцией организма на убитого клеща и не требует дополнительного лечения. После повторного курса лечения зуд часто становится интенсивнее, и появляются новые высыпания. Это уже не чесотка, это контактный аллергический дерматит. Термином “постскабиозный дерматит” мы обозначаем воспалительные изменения кожи, возникшие после проведения лечения по поводу чесотки либо по общепринятым схемам, либо избыточное. На наш взгляд, этот дерматит имеет некоторые особенности по сравнению с другими контактными дерматитами. Поражается преимущественно кожа туловища (особенно места давления и трения одеждой) и проксимальных отделов конечностей. На фоне эритемы с нечеткими границами имеются мелкие, едва заметные трещины и эрозии по ходу кожных линий, а также мелкопластинчатое шелушение. По периферии очагов иногда заметно небольшое количество узелковых элементов. Кроме того, если больной обратился через короткое время после развития дерматита, то на коже имеются остаточные проявления чесотки в виде папул, эрозий, экскориаций и корочек.
Как правило, дерматит у наблюдавшихся в нашем Центре больных (121 человек) возникал после избыточного применения препаратов по рекомендации врача или по собственной инициативе пациента. Наиболее частые рекомендации врачей - применять препараты ежедневно в течение нескольких дней или повторить курс лечения при продолжающемся зуде и наличии высыпаний, или сменить препарат в той же ситуации. Так, по 2 курса лечения эмульсией бензилбензоата 20% провели 9 больных, неделя ежедневного смазывания назначена 2 больным, 20 дней подряд - 1 больному, 5 курсов провел 1 больной, 10 курсов - еще 1, несколько месяцев подряд лечились 2 пациента. Несмотря на развитие дерматита проявления чесотки под воздействием лекарственных средств обычно быстро регрессировали. Одновременно дерматит и чесотка наблюдались нами после нанесения препарата Спрегаль: в одном случае однократного, еще в одном - многократного. У обоих больных при микроскопии соскоба кожи обнаружены чесоточные клещи.
После первого нанесения противопаразитарных средств дерматит не отмечался ни у одного больного, несмотря на то, что многие из них испытывали чувство жжения непосредственно после нанесения. По-видимому, большее значение имеет кратность применения. Дерматит в отдельных случаях возникал и у лиц, получавших обычный курс лечения бензилбензоатом по 4-дневной схеме. Это может быть связано с повышенной чувствительностью кожи некоторых больных к бензилбензоату. Дерматиты в 5 случаях развивались у лиц, имевших аллергодерматозы. Их наличие можно расценивать как фактор риска. Лечение постскабиозного дерматита проводилось антигистаминными и седативными средствами, препаратами кальция, при распространенных высыпаниях наружно применялись цинковая болтушка и паста, при локализованных и при резко выраженной сухости кожи - слабые кортикостероидные мази (гидрокортизоновая 1%, синафлан). На корочки и экскориации наносили Фукорцин. При вторичном инфицировании применяли Фукорцин (Фукасептол) и мазь Гиоксизон.
Другой причиной неэффективности лечения является скабиозная лимфоплазия или узелковая чесотка. Скабиозная лимфоплазия клинически характеризуется наличием интенсивно зудящих узловатых элементов на коже размерами до 1 см, плотноватых на ощупь, багрово-синюшного цвета, округлой формы, часто покрытых кровянистой корочкой. В основе патогенеза скабиозной лимфоплазии лежат иммуно-аллергические реакции с гиперплазией лимфоидной ткани. Такие элементы отмечалась нами у 29 больных (25 мужчин и 4 женщины). Локализация узловатых элементов: мошонка - 16, пахово-мошоночные складки - 12, половой член - 11, внутренняя поверхность бедер - 7, ягодицы - 6, паховые складки - 6, подмышечная область - 3, низ живота - 2, область вокруг ануса - 2, область пупка - 1, места давления и трения одеждой - 1 больной. Одновременно лимфоплазия и постскабиозный дерматит отмечались у 5 больных. Лимфоплазия чаще наблюдалась при длительном течении заболевания и при избыточном лечении - применение одного курса лечения эмульсией бензилбензоата 20% 4-7 дней подряд - у 7 больных, в том числе 2 раза в день - у одного больного, применение 2 курсов эмульсии бензилбензоата 20% по 4 дня подряд - у 1 больного, применение 5 курсов эмульсии бензилбензоата 20% - у 2. 12 больных применяли для лечения 2 препарата последовательно, например, 1 курс эмульсии бензилбензоата 20%, затем 2 курса мази Саркоптол; 10 дней применения эмульсии бензилбензоата 20%, затем серной мази - 10 дней; 1 курс применения Эмульсии бензилбензоата 20%, затем аэрозоль Спрегаль.
В случаях скабиозной лимфоплазии проводилось лечение комбинацией кортикостероидной мази (обычно гидрокортизоновой 1%), наносимой на кожу утром, и серной мази, применяемой вечером. Дополнительно иногда назначали прижигания жидким азотом отдельных элементов 1-2 раза в неделю и антигистаминные препараты. Несмотря на проводимое лечение, скабиозная лимфоплазия иногда сохранялась довольно долго - месяц и более.
Мы придаем большое значение периоду наблюдения за больным, считая целесообразным осматривать его в случае постановки диагноза чесотки на 7-й день после начала лечения, а затем каждые 7-10 дней до полного разрешения высыпаний. Относительно периодичности наблюдения за больными наше мнение несколько расходится с авторами Методических рекомендаций (Чесотка. Методические рекомендации для врачей // ЦКВИ МЗ СССР.- М.,1992), в которых рекомендуется осматривать больного сразу после лечения и через 2 недели, и с Т.В.Соколовой, рекомендующей осматривать больного только через 2 недели после первого обращения (Соколова Т.В. Инкубационный период и диагностика чесотки. Вестн. дерматол. 1992, 2, стр. 9-12), хотя с точки зрения биологии чесоточного клеща это и оправдано. На наш взгляд первый осмотр целесообразно делать через неделю, поскольку 4 дней недостаточно для полного разрешения высыпаний даже при успешно проведенной терапии. Кроме того, если у больного развивается постскабиозный дерматит, то через неделю несложно отдифференцировать его от остаточных проявлений чесотки. И, наконец, этот осмотр необходим в психологическом отношении - на этом этапе важно разъяснить больному суть происходящих изменений, подбодрить его, указать на хороший эффект лечения и предотвратить повторное применение противопаразитарных средств с целью “закрепления эффекта” или “долечивания”. Следующий осмотр, если нет осложнений, назначается через 10-14 дней для установления излеченности или реинвазии. При развитии скабиозной лимфоплазии целесообразно осматривать больного каждую неделю до полного разрешения высыпаний.
Эффективность лечения в значительной мере обусловлена одновременным лечением больного и контактных лиц. Чесотка - эктопаразитарное заболевание, вызываемое клещом Sarcoptes scabiei hominis. Это заболевание характерно только для человека и не передается людям от домашних животных. Передача возбудителей происходит преимущественно в ночное время, когда клещи активны. Наиболее частым источником заражения были половые партнеры, другие члены семьи, соседи по комнате в общежитии. Нередко заражение происходило во время командировки, пребывания на отдыхе, у родственников. Иногда заболевание возникало после приезда гостей, в 3 случаях - после пребывания в больнице, в 2 - в родильных домах. В связи с этим очень важно по возможности выявить источник заражения, опрашивая больного не только о наличии заболевания у ближайших родственников, но и учесть все вышеуказанные обстоятельства. Лечение лучше проводить у всех заболевших одновременно, чтобы избежать реинфекции. Инкубационный период может практически отсутствовать при заражении взрослыми самками клеща, и достигать 2 недель при заражении личинками. Всем находящимся в тесном контакте с больным здоровым лицам рекомендуется провести однодневное профилактическое лечение любым из препаратов.
В заключение, хотелось бы отметить важность дезинфекционных мероприятий. Их отсутствие нередко ведет к повторному заражению чесоткой. Эти мероприятия несложны для выполнения. Постельные принадлежности, полотенца, мочалки, белье обеззараживаются путем кипячения в течение 5-10 минут в растворе соды или стирального порошка, а при стирке в автоматической стиральной машине достаточно включить самый длинный режим стирки при максимальной температуре. Одеяла и подушки, а также верхнюю одежду обеззараживают путем вывешивания на открытом воздухе в течение 5 дней. Игрушки, вещи, не подлежащие стирке, обувь можно временно исключить из пользования на 5 дней, поместив в полиэтиленовый пакет. Матрацы и мягкую мебель можно обработать любым аэрозольным препаратом, предназначенным для уничтожения ползающих насекомых.
Чесотка (лат. scabies) – это заразное кожное заболевание, которое вызывается паразитами (клещами) или чесоточным зуднем (лат. Sarcoptes scabiei var. hominis). Это распространенная болезнь и при своевременном проведении лечения, мер профилактики и дезинфекции, выздоровление наступает в 100% случаев.
Чесотка носит паразитарный характер и передается контактным путем. Характерный признак болезни, это зуд кожи и папулезно-везикулярная сыпь. Возбудителем является чесоточный клещ. В некоторых случаях на теле возникают вторичные гнойничковые элементы, если инфицирование произошло, к примеру, при расчесывании. Зуд кожи начинает усиливаться в вечернее и ночное время. В этот период клещи наиболее активны. Передается чесотка от человека к человеку контактным путем.
Чесотка является заболеванием, которое не проходит самостоятельно и она способна принять хроническую форму. Вылечиться от болезни можно только тогда, когда убиты все клещи и уничтожены их яйца.
Как передается чесотка?
Чтобы здоровому человеку заразиться чесоткой, необходимо иметь тесный контакт с больным человеком по типу «кожа-кожа». Чесоточный клещ не способен ни прыгать, ни летать. По статистике передается чесотка больше всего через длительные прикосновения руками к коже инфицированного человека. Именно поэтому, первичные симптомы чаще всего возникают на руках. Зная пути заражения и пути передачи болезни, можно принять правильные и эффективные меры профилактики против клещей.
Чесотка может передаваться через частые рукопожатия.
Другой не менее распространенный способ заражения чесоткой, это тесный контакт кожа-к-коже после секса. Тесный контакт должен занимать определенное время, прежде чем чесоточный клещ попадет на здоровую кожу. Высокий риск заражения возможен в местах, где находится очень много людей: детские сады, казармы, общественный транспорт в час пик, после длительного ручного массажа, какого-либо контактного вида спорта и т.п.
Менее распространенные способы передачи чесотки от больного человека, это: бытовые вещи, предметы личного пользования. Причин заражения заболеванием может быть множество – кожный чесоточный зуд может передаваться через постельное белье, мягкие игрушки, полотенце, спортивный инвентарь. Есть вероятность подцепить заразу через общественные дверные ручки, перила, поручни в общественном транспорте. Процесс заражения заключается в переносе женских особей и личинок от больного человека к здоровому. Самцы клещей заразными не являются и необходимы только для оплодотворения.
Однако, много лет исследуя причины возникновения чесотки, дерматологи всё чаще склоняются к тому, что все-таки, чесоточный клещ передается после прямого соприкосновения с кожей больного. Отвечая на вопрос, как может передаваться чесотка, мнения экспертов будут отличаться. Паразитарный клещ живет только в коже человека и без благоприятной среды способен выжить максимум 36 часов. Именно поэтому непрямой контакт – это маловероятный фактор передачи заболевания для человека. Конечно, бывают и исключения, к примеру, норвежская чесотка, когда на теле человека одновременно может находиться до нескольких миллионов клещей.
Через кошку или собаку в семье можно заразиться в том случае, если до этого животное гладил зараженный человек. В данной ситуации паразитарный клещ использует животное, как переносчика или как своеобразный «транспорт» с последующей пересадкой на эпидермис человека. Если есть подозрения на передачу чесотки от животного, то профилактику необходимо провести и в отношении последних.
Профилактические мероприятия по недопущению распространения чесотки могут зависеть и от того, какой вид чесотки присутствует на коже человека. Имеются разные разновидности чесотки и болезнь у каждого человека может протекать по-разному.
1.Наиболее распространенная, это типичная чесотка. Для неё характерны кожный зуд, чесоточные ходы, появление гнойничковых элементов, корок с полиморфным высыпанием.
2.Чесотка без ходов. Отличительная черта данной патологии в том, что на коже человека не наблюдается чесоточных ходов, но есть небольшие пузырьки, примерно 2-3 мм в диаметре. Чесотка без ходов появляется на теле в результате контакта с больным, но заражение происходит не с взрослыми клещами, а с их личинками, которым необходимо время, чтобы развиться.
3.Чесотка чистоплотных очень похожа на типичную чесотку, но развивается у тех людей, которые очень часто моются и в процессе удаляют часть паразитов. В этом случае, заболевание может протекать не так выражено, как типичная.
4.Норвежская чесотка может развиваться у больных, имеющих слабый иммунитет. Это могут быть СПИД или туберкулез. Данная разновидность болезни появляется у людей с синдромом Дауна или наркоманов. Чесотка норвежская является очень заразной и протекает она достаточно тяжело, поражая всё тело и даже голову.
5.Псевдочесотка или псевдосаркоптоз появляется у человека, который заразился от животных. Чесоточный клещ от животного не способен выжить на человеческом теле и самостоятельно исчезает через некоторое время, если после этого отсутствует контакт с животным. Такая чесотка проявляется только сильным кожным зудом и не более.
6.Чесотка осложненного характера способна развиваться при типичной чесотке, если нет должного лечения. В результате присоединяется инфекция, а места поражения и воспаления имеют красный вид, влажные и довольно неприятно пахнут. Кроме того, имеются болезненные ощущения.
Какие симптомы у чесотки?
Основной признак появления чесотки – это возникновение кожного зуда на теле человека. Раздражение и зуд возникают примерно через месяц после попадания клещей. Зуд является ответной реакцией на вторжение паразитов. Явный зуд кожи в большинстве случаев ощущается в вечернее и ночное время. Именно в темное время суток клещи максимально активны.
Следующий явный симптом – это возникновение чесоточных ходов, которые проделывает самка клеща. Ход выглядит, как тонкая припухлая полоска длиной примерно сантиметр. Наиболее распространенные места поражения чесоткой – это складки локтевого и коленного сгибов, ладони, запястья, паховая область, подмышки, промежутки между пальцев, стопы.
Кроме этих симптомов чесотка проявляется в виде небольших корочек, сухих трещин или пузырьков, которые постоянно чешутся. Наличие кожного зуда, первичной сыпи и чесоточных ходов – это основной комплекс симптомов типичной формы чесотки.
Общие меры профилактики чесотки у человека.
Для того чтобы избежать заражения паразитами, следует придерживаться несколько правил.
- Как можно чаще мойте руки и принимайте душ, особенно перед тем, как лечь спать;
- Меняйте свое постельное белье минимум раз в неделю и никогда не используйте чужое;
- Регулярно стригите и чистите ногти;
- Наволочки, простыни, пододеяльники всегда стоит проглаживать горячим утюгом с функцией пара;
- Старайтесь избегать здороваться за руку. Если все-таки это необходимо делать, то используйте после рукопожатий влажные салфетки;
- Используйте только личные средства гигиены. Это мыло, мочалка, расчёска, полотенце, зубная щетка и т.п.;
- Своевременно меняйте нательное бельё;
- Если в доме больной, то первичной профилактикой будет стирка своей одежды в горячей воде. Также белье следует прокипятить;
- Носите только свою обувь;
- Регулярно делайте влажную уборку в жилых помещениях;
- Всегда будьте осторожны в общественных заведениях, так как: бассейны, бани, сауны;
- Для взрослых и молодых людей на первом месте должна быть разборчивость в выборе половых партнеров.
Перечисленные выше методы профилактики чесотки необходимо соблюдать и после перенесенной болезни.
Профилактика чесотки после контакта с больным.
Паразитарные чесоточные клещи не могут сразу проникнуть под эпидермис человека, и чтобы болезнь не стала вашей серьезной проблемой, необходимо соблюдать простые, но эффективные методы профилактики от клещей. Если дома или в рабочем коллективе обнаружен больной человек, то в первую очередь необходимо как можно скорее пройти обследование у врача-дерматолога, чтобы определить наличие паразитов и своевременно вылечиться при необходимости. Кроме того, посетить врача нужно и половым партнерам заболевшего.
Если в доме больной, необходимы следующие виды профилактических действий:
- Необходимо тщательно продезинфицировать все вещи, включая сумочки, рюкзаки, ремни, обувь и т.п.;
- Максимально эффективно подвергнуть кипячению всё нижнее белье. Обязательно примите душ;
-Обработайте свое тело средствами и препаратами от чесоточных клещей;
- Обязательно изолируйте больного от остальных членов семьи. Заразившийся должен пользоваться исключительно своими отдельными вещами;
- Следует знать, что кипятить можно не все вещи. Нужно использовать специальные препараты для обработки мебели, игрушек, перчаток, верхней одежды и головные уборы;
- Есть вещи, которые невозможно подвергнуть термической обработке или прокипятить. Это изделия из замши, кожи, плащи или пальто. Для этого нужно вынести их на свежий воздух. Если это теплое время года, то вещи должны находиться на воздухе около пяти дней, если на улице мороз, то для профилактики хватит и одних суток;
- В квартире, доме или офисе обязательно нужно первое время проводить регулярную влажную уборку. Стены и полы тщательно протираются с добавлением соды или мыла. При уборке особое внимание нужно обратить на дверные ручки, подоконники, подлокотники и другие предметы, с которыми часто контактируете. Даже если прошла чесотка, после болезни нужно регулярно уборку и чистку помещений;
- Партнеры, с которыми больной занимался сексом, обязательно должны посетить дерматолога. Помните, что презерватив не защищает от заражения чесоточным зуднем;
- Личные вещи заболевшего чесоткой нужно прокипятить в воде с содой (1-2% раствор);
- Те вещи, которые нельзя простирать обрабатывают специальным спреем-дезинфектором «А-ПАР»;
- В школах и детских садах детей обязательно изолирую до полного выздоровления.
Стоит понимать, что для обработки и предупреждения появления чесотки нужно приобрести специальные средства из аптеки и не делать попыток вывести клещей народными средствами. В аптеке достаточно много лекарственных препаратов и врач быстро подберет для вас необходимый профилактический препарат. Обработка вещей при чесотке ответственное мероприятие и здесь не допустима халатность и небрежное отношение.
Больничные регулируются Федеральным законом «Об обязательном социальном страховании на случай временной нетрудоспособности и в связи с материнством» и отдельными статьями ТК РФ.
В каких случаях выдают больничный лист?
- болезнь (травма) гражданина;
- долечивание работника в санаторно-курортном учреждении;
- протезирование в стационаре;
- болезнь члена семьи, за которым необходим уход;
- беременность и предстоящие роды;
- карантин.
Откуда берутся деньги на выплату пособия по нетрудоспособности?
Шеин
Олег Васильевич Депутат Государственной Думы избран в составе федерального списка кандидатов, выдвинутого Политической партией СПРАВЕДЛИВАЯ РОССИЯ отметил, что бояться уходить на больничный не надо — деньги вам обязательно выплатят. Когда больничный выплачивается в связи с болезнью или травмой сотрудника:
- за первые три дня выплаты идут из средств работодателя (страхователя);
- за последующие дни — из средств Фонда социального страхования России.
В иных случаях — уход за больным членом семьи, карантин, протезирование, долечивание в санатории — пособие выплачивается за счет средств ФСС с первого дня.
«Больничный оплачивается из Фонда социального страхования. Соответственно, работодатель не несет каких‑то личных убытков. Расходы идут за счет фонда, где нет бюджетных денег, а лежат отчисления с заработной платы сотрудника. Из этих денег в том числе оплачиваются больничные листы. Человек получает деньги из госучреждения свои, отложенные», — пояснил депутат.
От чего зависит размер пособия по нетрудоспособности?
От вашего стажа и среднего заработка. Если стаж составляет:
- менее пяти лет — выплаты составят 60% среднего заработка;
- от пяти до восьми лет — 80% среднего заработка;
- более восьми — 100% среднего заработка.
Стаж высчитывается по трудовой книжке, договорам, справкам или сведениям о перечисленной заработной плате из ПФР.
Для расчета среднего заработка берут все выплаты, на которые уплачивались страховые взносы за последние два года, в том числе у предыдущего работодателя.
Все ли медицинские организации могут выдать больничный лист?
Больничный лист выдается медицинскими организациями, уполномоченными на экспертизу временной нетрудоспособности. Это могут быть в том числе частные клиники с подходящей лицензией.
Платят пособие только за рабочие дни, выходные не считаются?
Пособие выплачивается за календарные дни, то есть за весь период, на который выдан листок нетрудоспособности.
Из этого правила есть исключения, полный список — тут.
Есть ли минимум пособия?
Да. Бывают ситуации, когда работник за два предыдущих года не имел заработка или средний заработок получился ниже минимального размера оплаты труда. В этом случае пособие рассчитывается из МРОТ.
Также существует максимум пособия. Максимальная оплата больничного листа поставлена в зависимость от предельной величины базы для начисления страховых взносов в ФСС. Величина ежегодно индексируется постановлениями Правительства РФ и характеризует максимальную сумму, с которой могут быть уплачены взносы в ФСС за год. Таким образом, оплачивать пособие в размере выше этого лимита ФСС не может (не получает на это взносов).
Предельная база для начисления взносов составила:
- в 2018 году — 815 000 руб.;
- в 2019 году — 865 000 руб.;
- на 2020 год — 912 000 руб.
Значит, в 2020 году значение среднедневного заработка для расчета максимальной выплаты по больничному составит не больше: (865 000 + 815 000) / 730 [дней] = 2 301,37 руб.
Влияет ли нарушение режима, предписанного лечащим врачом, на размер больничного?
Да, со дня нарушения пособие будут считать из МРОТ. Если причиной болезни сотрудника стало алкогольное, наркотическое или токсическое опьянение, то пособие за весь период болезни считают из МРОТ.
Какой максимальный срок нахождения на больничном?
Пособие по временной нетрудоспособности при утрате трудоспособности вследствие заболевания или травмы выплачивается за весь период до дня восстановления трудоспособности или установления инвалидности. Исключения прописаны тут.
Можно ли продлевать больничный?
Если по истечении 15-дневного срока пациенту не стало лучше, то для продления больничного потребуется медкомиссия. Если по медицинским показаниям больной должен лечь в стационар, то больничный оформляется на весь срок нахождения в лечебном учреждении. После этого врач больницы может продлить документ на 10 дней для реабилитации в домашних условиях.
Больничный по уходу за ребенком можно продлевать до его полного выздоровления только если ребенку меньше семи лет.
В случае длительного лечения медорганизация выдает новый листок нетрудоспособности и одновременно оформляет предыдущий листок нетрудоспособности для назначения и выплаты пособия по временной нетрудоспособности, беременности и родам.
Могут ли уволить человека на больничном?
Нет. Не допускается увольнение работника по инициативе работодателя (за исключением случая ликвидации организации или прекращения деятельности ИП) в период его временной нетрудоспособности и в период пребывания в отпуске.
Чесотка — это заразное кожное заболевание, возбудителем которого является микроскопический чесоточный клещ (зудень), проделывающий ходы в коже.
Основной и, нередко, первый признак чесотки — сильный зуд, обостряющийся ночью. Также на коже появляется сыпь в местах, где клещи проделывали ходы. Ртом и передними конечностями они прорывают ходы в верхнем слое кожи (эпидермисе). Клещи-самцы передвигаются между чесоточными ходами в поисках партнера для спаривания. После спаривания самец погибает, а самка начинает откладывать яйца. Через 3-4 дня вылупляются личинки и вылезают на поверхность кожи, где достигают полового созревания через 10–15 дней. Самцы остаются на поверхности кожи, а самки прогрызают новые ходы. Затем цикл повторяется. Если чесотку не лечить, жизненный цикл клещей может повторяться бесконечно. Чесоточных клещей не смыть ни мылом, ни горячей водой, а также не соскрести с кожи.
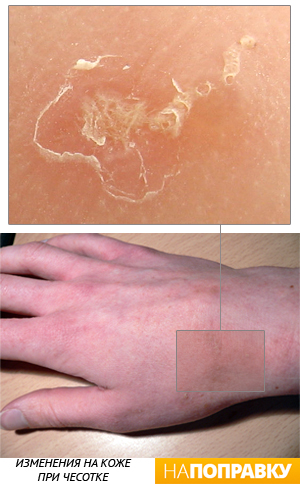
Чесоточные клещи предпочитают жить в теплых местах: в складках тела, между пальцами, под ногтями, в ложбинке под ягодицами или грудью, в паху. Они также могут прятаться под ремешком часов, браслетами или кольцами. Излюбленными местами чесоточного зудня у маленьких детей также являются подошвы ног и ладони.
Как правило, чесоточные клещи передаются при длительном кожном контакте либо во время полового акта с зараженным человеком. Наиболее активны клещи ночью, поэтому в это время суток, в одной постели наиболее вероятно заражение. Вероятность заболеть при кратковременном контакте, например, при рукопожатии или объятиях, низка.
Клещ может выживать вне человеческого организма в течение 24–36 часов, что делает возможным заражение через одежду, полотенце или постельное белье, хотя такие случаи редки. Заболевание может быстро распространяться, так как в течение некоторого времени люди обычно не знают, что заражены. С момента заражения до появления первых симптомов чесотки может пройти до 8 недель. Это называется инкубационным периодом.
Чесотка широко распространена в густонаселенных областях с ограниченным доступом к медицинскому обслуживанию и чаще всего встречается в следующих тропических и субтропических регионах:
- Африка;
- Центральная и Южная Америка;
- северные и центральные регионы Австралии;
- острова Карибского бассейна;
- Индия;
- Юго-Восточная Азия.
В развитых странах вспышки чесотки иногда случаются в местах большого скопления людей, например, в школах, детских садах и домах престарелых. Чаще это происходит зимой. Возможно, потому что в это время года люди проводят больше времени в помещениях и ближе друг к другу.
Назвать точное число случаев заболевания чесоткой сложно, так как многие люди не обращаются к врачу, а лечатся дома при помощи лекарств, продающихся без рецепта. Или врачи лечат чесотку без специальной регистрации, не сообщая об этом в органы санитарного надзора. Согласно официальной статистике в России чесоткой болеют 65-85 человек на 100 тысяч. Однако по результату анализа фармацевтического рынка противочесоточных препаратов в аптеках продается в 50-57 раз больше.
Чесоткой может заразиться кто угодно, но некоторые более подвержены заболеванию из-за близкого контакта с большим количеством людей. Группы риска:
- дети — вспышки чесотки случаются в школах и детских садах;
- родители — из-за близкого контакта с зараженными детьми;
- пожилые люди, живущие в домах для престарелых;
- люди, ведущие активную половую жизнь.
При подозрении на чесотку обратитесь к дерматологу. При своевременном начале лечения это заболевание легко преодолеть без последствий и осложнений. В лечении обычно используют местные средства, содержащие акарициды — вещества, убивающие чесоточных клещей. При выявлении этого заболевания нужно внимательно следить за здоровьем близких, так как кто-то из них мог заразиться тоже. На время лечения необходимо избегать близких контактов с людьми, в том числе половых отношений.
Симптомы чесотки
Основные симптомы чесотки включают в себя сильный зуд кожи, усиливающийся вечером и ночью. Зуд зачастую является первым признаком чесотки. Однако с момента заражения до появления зуда может пройти от 4 до 6 недель. Иногда это время уходит на выработку аллергической реакции организма на испражнения клещей, что и сопровождается зудом. Если чесотка возникла повторно, её симптомы появляются уже в течение 1-2 дней, так как в этом случае иммунитет уже умеет распознавать паразитов.
Сыпь при чесотке может сильно отличаться у разных людей и выглядеть как красные пятна, точки или узелки, корочки на расчесанной коже и др. Самостоятельно отличить сыпь при чесотке от других кожных и аллергических заболеваний очень сложно. Расчесывание кожи может привести к присоединению инфекции и гнойничковой сыпи, а также вызывает огрубение кожи — образование коросты.
Чесоточные ходы можно обнаружить на любой части тела. Это короткие (до 1 см) извилистые линии серебристого цвета с едва заметной точкой на одном конце, которую можно разглядеть под увеличительным стеклом. У взрослых чесоточные ходы чаще обнаруживаются в следующих местах:
- складки кожи между пальцами на руках и ногах;
- ладони;
- подошвы и боковые стороны ступней;
- запястья;
- локти;
- вокруг сосков (у женщин);
- вокруг гениталий (у мужчин).
Сыпь, как правило, появляется по всему телу, кроме головы. Особенно сильная сыпь появляется в следующих местах:
- подмышечная область;
- вокруг талии;
- сгиб локтей;
- нижняя часть ягодиц;
- икры;
- подошвы ступней;
- колени;
- лопатки;
- женские половые органы;
- пах;
- вокруг лодыжек.
У пожилых людей, маленьких детей и людей с ослабленным иммунитетом сыпь также может появиться на шее и голове. У мужчин, как правило, появляется одно или несколько зудящих выпуклых пятен диаметром 3–10 мм на коже пениса или мошонке.
У младенцев и маленьких детей чесоточные ходы обычно появляются в других местах, а именно:
- лицо;
- голова;
- шея;
- волосистая часть кожи головы;
- ладони;
- подошвы ступней.
Чесоточные клещи оставляют красные пятна и серебристые линии в местах, где они вгрызаются в кожу. Чесотка у детей грудного возраста может сопровождаться появлением на ступнях и ладонях пузырей и гнойничков.
Диагностика чесотки
Лечением и диагностикой чесотки занимается дерматолог. Специализированные отделения для лечения этого заболевания есть в кожно-венерологических клиниках. Чесотку диагностируют на основе характерных симптомов, кожных проявлений и данных о заболевании нескольких человек, находящихся в близком контакте. Однако наличие чесоточного клеща нужно подтвердить с помощью лабораторных анализов.
Самым простым способом обнаружения чесоточных ходов на коже является прокрашивание их с помощью настойки йода, анилиновых красителей или чернил. На зудящий участок кожи наносится красящий раствор, который потом стираются при помощи тампона со спиртом. Если на этом участке кожи есть чесоточные ходы, часть красителя затечет в них, и на коже останутся темные линии.
Для подтверждения диагноза врач может осмотреть пораженный участок кожи с помощью лупы или специального прибора, позволяющего сильно увеличить изображение. Это исследование называется дерматоскопия. Кроме того, с кожи берут соскоб, чтобы исследовать материал под микроскопом. Обычно удается обнаружить самого клеща, его испражнения и яйца.
Лечение чесотки
Если вы заразились чесоткой, немедленно обратитесь к дерматологу, так как откладывая лечение, вы подвергаете опасности других людей. Самостоятельное лечение нередко заканчивается возобновлением чесотки, так как нарушаются схемы и правила использования лекарственных препаратов.
Дети, посещающие школу или детский сад, на время лечения не допускаются до занятий. Если в детском коллективе есть и другие заболевшие, как правило, остальным детям тоже назначается профилактическое лечение. Тоже самое касается членов семьи больного и людей, бывших с ним в близком контакте.
Взрослым из декретированных групп на время лечения выдается больничный лист. Для профилактики заражения окружающих нужно свести к минимуму телесные контакты с другими людьми на время лечения, пользоваться индивидуальными средствами гигиены, постельным бельем, полотенцем, воздержаться от секса.
Средства от чесотки
Для лечения чесотки применяют средства для местного использования. Они втираются в кожу на ночь. Время воздействия лекарственного вещества должно быть обычно не меньше 12 часов. Обычно для лечения чесотки используется крем или мазь. При чесотке у детей обрабатывают всю поверхность кожи. У взрослых средство наносят на тело, исключая область лица и головы на сухую кожу. Нельзя наносить средство после горячей ванны. При нанесении на горячую кожу средство быстро впитывается, а не остается в области чесоточных ходов. Также следуйте советам ниже.
- Наносите крем или лосьон в соответствии с указаниями в листке-вкладыше, прилагаемом к лекарству.
- Уделяйте особое внимание труднодоступным областям, таким как спина, ступни, половые органы, между пальцами и под ногтями.
- Воспользуйтесь ватным тампоном или старой зубной щеткой, чтобы нанести средство под ногти, а затем положите этот тампон или щетку в пакет и выбросьте.
- Оставьте средство на коже на 8–24 часа (в зависимости от конкретного лекарства), а затем тщательно смойте. Прочтите в инструкции к препарату, на какой срок нужно оставлять средство на коже.
- Если в течение этого времени лекарство с определенных участков кожи смывается, наносите его вновь.
- Выстирайте постельное белье, одежду для сна и полотенца после первого нанесения лекарства.
- Повторите процедуру столько раз, сколько указано в инструкции или рекомендовано врачом. Некоторые препараты используют ежедневно, несколько дней подряд, другие двукратно, с интервалом в 3-4 дня.
Если через две недели зуд не пройдет, а на коже появятся новые чесоточные ходы, обратитесь к врачу повторно. Иногда выздоровление затягивается на месяц и более. Врач может порекомендовать еще один курс лечения или назначить другой препарат. При возникновении продолжительных побочных эффектов обратитесь к врачу. Помимо средств от чесотки врач может назначить антигистаминные средства — лекарства, помогающие снять зуд и воспаление кожи. Этот тип лекарств может вызывать сонливость. Если это происходит, воздержитесь от управления автомобилем или тяжелой техникой.
Помимо использования лекарственных средств необходима санитарно-гигиеническая обработка квартиры и вещей больного. В день начала лечения выстирайте все постельное белье, одежду для сна и полотенца при температуре не ниже 50° С. Предметы, которые невозможно постирать, нужно положить в пластиковый пакет не менее чем на 3 суток. За это время все чесоточные клещи погибнут. Вымойте полы в доме и тщательно пропылесосьте ковры и мебель, включая кресла и диван.
Осложнения при чесотке
Расчесывание зудящей кожи может привести к ее травме, что повышает уязвимость организма перед гнойными бактериальными инфекциями, например, стрептодермией. В этом случае на коже появляются красные пятна, гнойнички, которые покрываются желто-бурыми корочками. Для лечения вторичной инфекции могут назначаться антибиотики.
Известны случаи, когда чесотка вызывала обострение уже имеющегося кожного заболевания, например, экземы. Тогда его лечение назначают параллельно лечению чесотки. Избавление от паразитов обычно приводит к резкому улучшению состояния кожи.
Новрежская (корковая, крустозная) чесотка
Норвежская, корковая или крустозная чесотка — более тяжелая форма чесотки, когда в коже живут тысячи или даже миллионы паразитов. Обычная чесотка может перерасти в норвежскую у человека со слабой иммунной системой. Это заболевание поражает все тело, включая голову, шею, ногти и волосистую часть кожи головы. В отличие от обычной чесотки, при этой разновидности заболевания, как правило, не появляется кожного зуда.
Увеличение числа клещей приводит к образованию толстых шишковатых корок (коросты) на коже. Корковую чесотку часто принимают за псориаз (заболевание, из-за которого на коже появляются красные, шелушащиеся высыпания, покрытые серебристо-белыми чешуйками).
Норвежская чесотка чаще возникает у:
- младенцев;
- людей с нарушениями работы головного мозга (неврологическими заболеваниями, например, болезнью Паркинсона);
- людей с синдромом Дауна;
- беременных женщин;
- пожилых людей;
- людей с заболеванием, влияющим на иммунную систему, например, ВИЧ или СПИД;
- людей, длительно принимающих стероидные препараты для лечения другого заболевания;
- людей, проходящих химиотерапию.
Результаты исследований показали, что здоровый иммунитет нарушает репродуктивный цикл чесоточных клещей. Например, у большинства людей с чесоткой на теле находится всего от пяти до пятнадцати клещей, но при ослабленном иммунитете их число значительно возрастает. У больных норвежской чесоткой на теле могут быть тысячи или даже миллионы клещей, из-за чего эта форма заболевания крайне заразна. Даже минимальный телесный контакт с больным, его постельным бельем или одеждой может привести к заражению.
Корковая чесотка лечится такими же препаратами, что и обычная, однако режим и дозировка могут отличаться, о чем должен рассказать врач. Противочесоточные средства чередуются с препаратами, которые размягчают жесткие корки на коже и способствуют их отторжению. Только после очищения кожи от коросты противочесоточные средства начинаются полноценно работать.
Куда обратиться за медицинской помощью при чесотке?
Если вы подозреваете чесотку, обратитесь в дерматологическую клинику, которую можно найти здесь. Кроме того, с помощью сервиса НаПоправку вы можете быстрой найти хорошего дерматолога, который назначит вам обследование и необходимое лечение.
Возможно, Вам также будет интересно прочитать



Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Тесный контакт между людьми увеличивает риск передачи чесотки. Это заболевание, которое человечество не может победить на протяжении сотен лет. Современная медицина предлагает эффективные препараты, подавляющие размножение и уничтожающие возбудителя. Главное – правильно их применять и не забывать о мерах профилактики.
Почему появляется чесотка
Причиной чесотки является крошечный кожный клещ Sarcoptes scabiei. Он является паразитом, который предпочитает жить в коже человека. Но есть случаи заражения от домашних животных, когда они выступают переносчиком клеща.

Заражение происходит при соприкосновении с открытыми участками кожи больного и здорового человека. Для этого достаточно рукопожатия, совместных игр у детей. Взрослые заражаются во время полового акта, совместный сон в постели часто приводит к передаче возбудителя.
Невысокая заразность чесоточного клеща связана с его особенностями. Его самки неактивны днем, в роговой слой кожи нового хозяина возбудители проникают приблизительно за 30 минут, поэтому нужен продолжительный контакт кожа к коже. Клещ чувствителен к внешним условиям. Если его поместить на поверхность с температурой 21°С и влажностью не больше 80%, он погибнет за сутки. Но чем теплее и суше воздух, тем быстрее гибнет клещ. Поэтому передача возбудителя через предметы быта также встречается редко.
Чесоточный клещ проходит все стадии развития в организме хозяина. В заражении нового человека участвуют чаще всего самки. Самцы гибнут сразу после их оплодотворения. Благодаря протеолитическим ферментам в слюне, клещи растворяют роговой слой кожи и формируют в нем свои ходы. Ежедневно вечером и ночью самка продвигается на 2-3 мм. Это вызывает ощущение сильного зуда, а реакция на продукты жизнедеятельности проявляется в виде сыпи. Ночью самка может выходить на поверхность кожи, переползать на новый участок тела или к другому человеку.
В своих ходах самка откладывает за ночь 2-3 яйца, из которых через 2-4 дня вылупливаются личинки и начинают формировать новые ходы. Полный цикл развития взрослого чесоточного клеща занимает 10-14 дней.
По статистике чаще всего заражаются подростки, которые живут и общаются в тесных коллективах. Поэтому чесотка распространена среди отдыхающих летних лагерей, проживающих в студенческих общежитиях. Ребенок может заразиться чесоткой при посещении детского сада. Болезнь распространена в детских интернатах. Резервуаром для возбудителя часто становятся дома престарелых. В пожилом возрасте болезнь может протекать с менее выраженными симптомами, поэтому лечение отсутствует, но риск заражения сохраняется.

Симптомы чесотки
До появления первых симптомов чесотки при заражении взрослыми самками нет инкубационного периода. Кожный зуд может появиться уже через 1-2 недели после первичного инфицирования, если на кожу попали личинки клеща.
Можно самостоятельно диагностировать заболевание, если сравнить, как выглядит чесотка на коже с описанием или фото. Излюбленная локализация клеща на теле следующая;
- межпальцевые промежутки;
- запястья;
- голени;
- подмышечные впадины;
- ягодицы;
- поясница и талия;
- кожа половых органов;
- голова, кожа за ушами.
Ходы, проделанные самкой, выглядят как тонкие белесые полоски. Они немного возвышаются над поверхностью кожи. Длина каждого хода не больше 1 см. Иногда они имеют боковые ответвления, которые проделывают самцы клеща. В слепом конце ходов прячется самка, которая на поверхности кожи выглядит как черная точка.
В начальной стадии сыпь не выражена. Позже, когда развивается аллергическая реакция на клеща, его экскременты и яйца, на коже появляются красные пятна, напоминающие крапивницу. Они могут быть неправильной формы, сливаются в более крупные пятна. Если не лечить чесотку, на месте высыпания появляются небольшие пузырьки с жидким содержимым. Со временем они способны увеличиваться в размерах. При тяжелых формах чесотки, сыпь может покрывать все тело, но редко переходит на волосистую часть головы, хотя у 30% пациентов дерматологи обнаруживают поражение волос.
В условиях недостаточного иммунитета или при некоторых индивидуальных особенностях кожи, развивается норвежская форма чесотки. Она выглядит как дерматит, напоминающий псориаз, формирующий на поверхности воспаленной кожи чешуйки. В патологический процесс могут быстро вовлекаться разные участки тела, подногтевые зоны, частая локализация – это голова, шея и ягодицы. Человек с такой формой чесотки очень заразен, одновременно на его теле может находиться несколько миллионов особей клеща, тогда как в обычных условиях – до 15 возбудителей.
Медикаментозное лечение
При появлении первых признаков чесотки необходимо обратиться к врачу или быстро начинать лечиться самостоятельно. Препараты для лечения продаются в аптеках без рецепта.
Против чесотки эффективны следующие медикаментозные средства:
- бензилбензоат – препарат выпускается в виде крема или эмульсии, которую наносят на пораженные участки кожи;
- серная мазь – вступает в реакцию с кожными белками с образованием сульфидов и пентатионовой кислоты, которые обладают противопаразитарным и противомикробным действием. Эффективна, если в расчесы проникли бактерии из группы стафилококков.
Если имеются серьезные противопоказания к использованию этих средств, можно использовать растительные препараты. Но в домашних условиях не рекомендуется применять масло чайного дерева и другие наружные препараты. Они вызывают аллергические реакции, могут ухудшить состояние.
Эффективно лечить зуд помогают наружные средства от аллергии или антигистаминные препараты для приема внутрь. В редких случаях врач может назначить гормональные мази с глюкокортикоидами.
Если на месте расчесов появляются гнойные высыпания, раны, необходимо использовать антибиотики в виде мази. Широким спектром действия обладают неомицин и бацитрацин. Ими так же можно лечиться дома по рекомендации врача.

Эффективное лечение чесотки
Бороться с чесоточным клещом можно в домашних условиях, госпитализация нужна только при тяжелых формах болезни. Чтобы быстро вылечиться от чесотки, соблюдают следующие рекомендации:
- лечиться нужно не менее 4 суток, чтобы под влиянием препарата погибли взрослые особи и вылупившиеся из яиц личинки;
- лечебные средства наносят на кожу вечером перед сном;
- кожа перед нанесением лекарства должна быть сухой и прохладной, поэтому во время лечения не рекомендуется мыться;
- крем можно наносить пальцами, а жидкие средства – кисточкой для рисования, чтобы получить равномерный слой, ватные диски использовать не рекомендуется.
Лечить чесотку головы можно жидкой суспензией. На волосы препарат не наносят, но обязательно обрабатывают кожу за ушами. Глаза, ноздри и губы оберегают от попадания лекарства.
После нанесения на кожные покровы, лекарство нельзя смывать в течение суток. После этого разрешено вымыться без мыла. Но некоторые препараты нужно наносить ежедневно 4-5 дней, поэтому гигиенические процедуры проводят поле окончания курса.
Если дома проживает несколько человек, профилактическую обработку проводят всем, чтобы избежать циркуляции возбудителя внутри семьи. Постельное белье не меняют до тех пор, пока не будет пройден полный курс лечения.

Эффективный метод лечения может не помочь, если не соблюдать сроки терапии. Поэтому нужно знать, что в первые сутки гибнут взрослые особи, а яйца остаются живыми. Через 2-3 дня уничтожаются молодые личинки. Если прекратить наносить лекарственное средство, произойдет рецидив болезни, симптомы вернутся с новой силой.
Кожный зуд может сохраняться еще несколько дней после окончания курса. Но через 7-10 суток все высыпания проходят или значительно уменьшаются в размерах. Если появляются свежие расчесы, это говорит о повторном заболевании. Чтобы его избежать и не лечить чесотку несколько раз, нужно избегать контактов с зараженными людьми. Для профилактики рекомендуется обработать всю одежду, постельное белье специальными средствами против клещей или постирать в горячей воде.
Читайте также:

