Дают ли больничный при крапивнице у взрослых
Опубликовано: 01.05.2024
Бывают случаи, когда полноценный иммунный ответ после болезни (и в редких случаях после вакцинации) не сформировался либо иммунитет снизился из-за приема некоторых лекарств. Именно поэтому до формирования популяционного иммунитета, говорят эпидемиологи, нужно по-прежнему носить маски и соблюдать другие меры предосторожности.

Можно ли делать прививку аллергикам?
Противопоказаний к вакцинации от коронавируса для аллергиков нет, однако аллергия не должна находиться в стадии обострения. Кроме того, нужно поберечь иммунную систему от лишней нагрузки: избегать контакта с аллергеном несколько дней до и после вакцинации.
"Если аллергик не находится в стадии обострения, то, безусловно, его надо вакцинировать, и здесь нет никаких противопоказаний", - считает директор НИЦЭМ имени Гамалеи Александр Гинцбург. "При этом если у вас, допустим, аллергия на домашнюю пыль, то после вакцинации в течение некоторого времени и до вакцинации надо избегать контакта, чтобы не было приступа", - пояснил ученый в телеинтервью "Вестям".
При этом в инструкции по применению вакцины "Спутник V" ("Гам-КОВИД-Вак") указано, что в число противопоказаний включено в том числе наличие следующих факторов: "гиперчувствительность к какому-либо компоненту вакцины или вакцины, содержащей аналогичные компоненты; тяжелые аллергические реакции в анамнезе". Кроме того, если после введения первого компонента возникают "тяжелые поствакцинальные осложнения (анафилактический шок, тяжелые генерализованные аллергические реакции, судорожный синдром, температура выше 40 С и т.д.)", то второй компонент вакцины вводить запрещено.
Глава Роспотребнадзора Анна Попова ранее поясняла, что вакцина "ЭпиВакКорона", разработанная в ГНЦ "Вектор", не содержит живых вирусов, а лишь искусственно синтезированные копии определенных фрагментов коронавируса - поэтому риски возникновения аллергических реакций после прививки этим препаратом практически нулевые.
Как нужно себя вести, чтобы прививка была максимально эффективной?
"После прививки "Спутником V" не рекомендуется перегружать себя в течение двух дней физнагрузками, - сообщил Александр Гинцбург ТАСС. - Это нужно для лучшего формирования иммунного ответа на вакцину. Если человек привык регулярно заниматься теми видами спорта, которые требуют выносливости - бег на длинные дистанции, бег на лыжах на несколько десятков километров, продолжительное плавание, то просто надо снизить нагрузку в полтора-два раза, не доводить себя до изнеможения".
Также необходимо полноценное питание: образование антител энергетически затратно, а длительные занятия спортом затрудняют синтез белка, необходимого для формирования антител к коронавирусной инфекции.
"Поэтому человеку просто не хватит глюкозы, сахаров, чтобы обеспечить работу двух процессов равномерно", - сказал Гинцбург. Также нормальной выработке антител мешает депрессивное состояние, это нужно учесть, планируя прививку. Такие вредные привычки, как алкоголизм и наркомания, тоже уменьшают эффект от прививки. Гинцбург советует всегда придерживаться здорового образа жизни.
Что делать, если пропустил дату второй прививки?
Александр Гинцбург успокоил: временной интервал между первой и второй дозой вакцины может доходить до двух месяцев, это не повлияет на эффективность препарата. В инструкции, правда, говорится о трех неделях. "Но, исходя из научных наблюдений, если промежуток по каким-то обстоятельствам будет увеличен до двух месяцев, это не будет критичным в плане эффективности", - рассказал он. Кстати, в ряде стран, например в Британии, сознательно увеличивают промежуток времени между двумя инъекциями, чтобы в условиях дефицита вакцины обеспечить первое введение препарата как можно большему числу людей.
Это правда, что вакцина "Спутник V" одноразовая?
Все мы иногда болеем, увы. Не всегда коронавирусом, иногда просто двухдневной простудой — то, что называют «отлежаться дома». А иногда и серьезно. В любом случае на работу лучше не ходить больным — и себе хуже сделаете, и коллег заразите. В самом начале болезни стоит подумать о больничном листе. Разбираемся, от чего зависит сумма больничных, сколько раз их можно брать и каков порядок выплат.
В каких случаях положен больничный?
Каждый раз, когда мы болеем, мы можем взять «перерыв на работе», чтобы выздороветь. Чтобы подтвердить факт своего отсутствия по уважительной причине и получить компенсацию по временной нетрудоспособности, нужно обратиться в медицинское учреждение и оформить там листок нетрудоспособности, более известный как «больничный лист».
Когда нужно обращаться за больничным?
Больничный лист обычно оформляется в первый день болезни. Но если вы обратились к врачу после полностью отработанного дня, то можно попросить оформить вам больничный со следующего дня, так как работодатель не может оплатить вам один и тот же день и как рабочий, и как больничный.
Как оформить больничный лист?
Получить больничный лист можно только в медицинском учреждении. У него должна быть лицензия на право проводить экспертизу временной нетрудоспособности.
Листок нетрудоспособности состоит из двух частей, одну из которых заполняет врач, вторую — работодатель. Для оформления больничного листа при себе необходимо иметь права или паспорт, также нужно знать ИНН и СНИЛС. Очень важно оформить больничный лист правильно, иначе работодатель просто не примет его и придется все переделывать.
Можно ли оформить больничный лист онлайн?
Чтобы вам оформили больничный лист в электронном виде, при обращении в медицинское учреждение необходимо сообщить об этом лечащему врачу. После чего врач внесет информацию о болезни в программу и заверит усиленной квалифицированной электронной подписью. По специальным каналам связи информация из медучреждения передается в Фонд социального страхования (ФСС) и работодателю.
Работодатель заполнит в программе графы с необходимыми сведениями на работника для расчета пособия и отправит их в ФСС. После этого фонд произведет проверку полученных данных, расчет и перечисление денег на счет получателя.
Вся информация об открытии, продлении и других изменениях больничного листа будет доступна в личном кабинете на портале госуслуг и в мобильном приложении. Там же будет содержаться информация о номере больничного листа, медицинской организации и враче, выдавшем документ.
Новые правила оформления больничных листов
С 14 декабря 2020 года изменится порядок выдачи и оформления листков нетрудоспособности. В новых правилах будет урегулирован ряд нововведений, связанный с оформлением электронных больничных листов. На самом деле возможность оформлять их появилась в 2017 году, но конкретные правила вводятся только в правил не было.
По новому порядку медицинская организация сформирует электронный больничный с согласия пациента при предъявлении паспорта и СНИЛС. Больничные листы продолжат выдавать на бумаге только женщинам, уволенным из-за ликвидации компании-работодателя, если у них в течение 12 месяцев до постановки на биржу труда наступила беременность. А также безработным, которым нужно предъявлять больничные этой организацииe.
Если вы устроены в несколько компаний, то вам могут оформить несколько бумажных или один электронный больничный лист. В последнем случае вы должны будете сообщить номер электронного документа каждому работодателю.
Новые правила будут регулировать особенности выдачи больничных при карантине. Если вы вдруг попадете под ограничения, связанные с коронавирусом, то вам выдадут больничный лист на весь период изоляции.
Как рассчитать больничный?
Размер выплаты за больничный зависит от дохода за два года. Однако тут нужно учитывать предельные базы по социальным взносам — все, что превышает этот уровень, в расчете больничного учтено не будет.
Например, в 2020 году больничные рассчитываются исходя из доходов за 2018 и 2019 годы, в которых были установлены предельные базы по социальным взносам в размере 815 000 рублей и 865 000 рублей. Мы можем посчитать максимальный средний дневной заработок для оплаты больничного по формуле:
((815 000 руб. + 865 000 руб.) / 730 дней) = 2 301,37 руб.
Полученную сумму необходимо умножить на количество дней больничного. По больничному листу оплачиваются все дни, в том числе выходные и праздничные.
Также на размер выплат по больничному влияет страховой стаж, чем он выше, тем больше сумма больничного:
- Менее 6 месяцев — не более минимальных размеров оплаты труда (МРОТ);
- Менее 5 лет — 60% среднего заработка;
- От 5 до 8 лет — 80% среднего заработка;
- Более 8 лет — 100% среднего заработка.
Страховой стаж считается по тому, как долго ваш работодатель перечислял за вас страховые выплаты в Фонд социального страхования. То есть если вы работали неофициально, то ваш страховой стаж будет меньше, чем трудовой.
С 1 января 2020 года МРОТ увеличился до 12 130 рублей, что в свою очередь влияет на размер минимального больничного пособия. Исходя из этого показателя можно рассчитать минимальное значение среднего заработка.
12 130 руб. x 24 мес. / 730 дней = 398,79 руб.
Если вы — внешний совместитель, то больничный будет рассчитан по общей формуле с учетом вашей ставки.
Изменения в 2020 году
В связи со вспышкой коронавируса с 1 апреля изменился подход к расчету больничного. Теперь выплата по нетрудоспособности за полный месяц не может быть меньше МРОТ с учетом районных коэффициентов, если они есть. Установленный на 2020 год показатель (12 130 руб.) применяют для расчета больничного независимо от страхового стажа работника и в том случае, когда его доход меньше МРОТ. Новый порядок будет действовать до 31 декабря 2020 года.
Когда работодатель оплатит больничный?
После того как вы предоставите листок по нетрудоспособности, работодатель в течение 10 календарных дней выносит решение для назначения пособия. А выплачено оно будет в ближайший день выплаты заработной платы.
Сколько раз в год можно брать больничный?
Количественных ограничений для получения больничного нет и, по правилам, вам обязаны оплатить все дни болезни в течение года. Главное — предупредить своего работодателя о начале болезни. Однако оплата по больничному листу сотруднику с инвалидностью (за исключением заболевания туберкулезом) происходит с ограничениями: непрерывный срок одного больничного не может превышать 4 месяца подряд, а общая продолжительность нетрудоспособности — не больше 5 месяцев в год.
Минимальный срок больничного листа не регулируется нормативными актами — врач самостоятельно определяет период восстановления заболевшего, в зависимости от его самочувствия.
Максимальная продолжительность больничного, который выписывает ваш лечащий врач ограничена 15 днями. Если в течение этого срока о выздоровлении не идет речи, то для продления больничного назначается медкомиссия, которая может продлить срок до 12 месяцев в случае тяжелых заболеваний. В такой ситуации нужно приходить на медицинское освидетельствование каждые 15 дней, после чего комиссия принимает решение — продлить или закрыть больничный лист.
Если по медицинским показаниям вам назначают лечение в стационаре, то больничный оформляется на весь срок нахождения в лечебном учреждении. После этого врач может продлить документ на 10 дней для реабилитации в домашних условиях. Для санаторного лечения больничный выдают на срок до 24 дней.
Правила больничного по уходу за ребенком
Если вы взяли больничный для ухода за ребенком, количество оплачиваемых дней в году зависит от возраста вашего отпрыска:
Возраст ребенка Количество оплачиваемых дней больничного в году
До 7 лет
Не более 90 календарных дней в году, если заболевание ребенка включено в специальный перечень
Не более 60 календарных дней в году при всех остальных заболеваниях
От 7 до 15 лет
Не более 45 календарных дней, оплата по каждому факту болезни производится за период до 15 календарных дней
До 18 лет
Не более чем 120 календарных дней в календарном году, если больничные листы оформляются для ухода за ребенком-инвалидом
Без ограничений, если больничные листы оформляются для ухода в стационарных условиях (в больнице) за ВИЧ-инфицированным ребенком
Без ограничений, если больничные листы оформляются для ухода за ребенком, болезнь которого связана с поствакцинальным осложнением, при злокачественных новообразованиях, включая злокачественные новообразования лимфоидной, кроветворной и родственных им тканей
Также больничный можно взять для ухода за взрослым членом семьи. В этом случае пособие выплачивается не более чем за 30 календарных дней в год, а по каждому отдельному случаю не больше 7 календарных дней.
Положен ли больничный самозанятому?
Если с наемными работниками все более-менее понятно, то с самозанятыми не все так просто. Напомним, что с 1 января 2019 года было введено понятие самозанятый — это человек, который получает доход от своей личной трудовой деятельности. Такой статус может получить индивидуальный предприниматель или физическое лицо. На самозанятых распространяется специальный налоговый режим — они платят налог на профессиональный доход (НПД). Помимо НПД других обязательных платежей у самозанятых нет согласно закону. Это означает, что страховые взносы в Фонд социального страхования (ФСС), из которых в случае чего выплачиваются пособия по временной нетрудоспособности, самозанятые не платят. Поэтому оплата больничного для них невозможна. Но и тут есть исключение из правил.
Законом предусмотрено право вступить в добровольные правоотношения с ФСС и получить в случае необходимости пособие по временной нетрудоспособности. Однако такая возможность прописана только для индивидуальных предпринимателей — самозанятый ИП может заключить договор добровольного медицинского страхования с ФСС, а самозанятое физическое лицо такого права лишено.
После оформления договора добровольного медицинского страхования с ФСС необходимо оплачивать страховые взносы. Размер страховых взносов определяется по формуле:
Страховой взнос на год = МРОТ x 2,9% x 12, где 2,9% — тариф страховых взносов в ФСС.
Таким образом для приобретения права на получение пособий в 2021 году необходимо внести в ФСС 4 221,24 руб. до 31 декабря 2020 года.

Крапивница – это группа заболеваний (в основном аллергической природы), характерным симптомом которых является сыпь на коже в виде красных волдырей.
В России крапивница очень распространена – от 10 до 20% населения как минимум один раз в жизни наблюдали у себя ее проявления. При этом у большинства она проходит в острой форме (70-75%), у остальных принимает хроническое течение. ВОЗ (Всемирная организация здравоохранения) прогнозирует, что XXI век станет веком аллергии. Каждый год число пациентов с той или иной формой аллергии увеличивается на 5%.
Симптомы и механизмы развития крапивницы
 |
 |
 |
Появление основных симптомов крапивницы – волдырей и покраснений – связано с механизмом развития заболевания. Это повышение проницаемости сосудов и острый отек в тканях, которые окружают сосуды.
Ведущую роль в развитии крапивницы играет тучная клетка. Это специальные иммунные клетки, в гранулах которых содержатся особые биологически активные вещества (медиаторы). Самый изученный из них – гистамин. Именно из-за его действия и возникают симптомы крапивницы – высыпания, краснота, отек, кожный зуд.
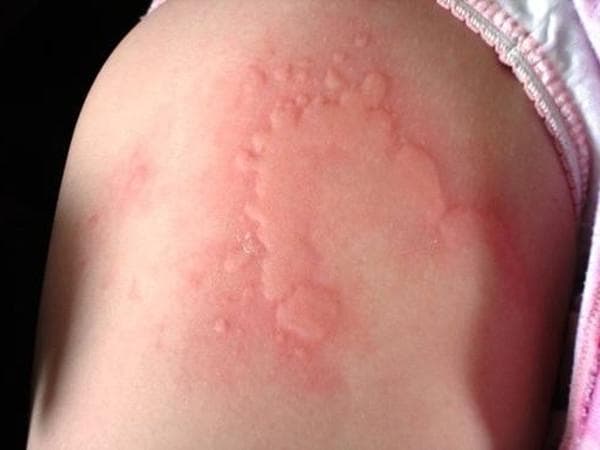
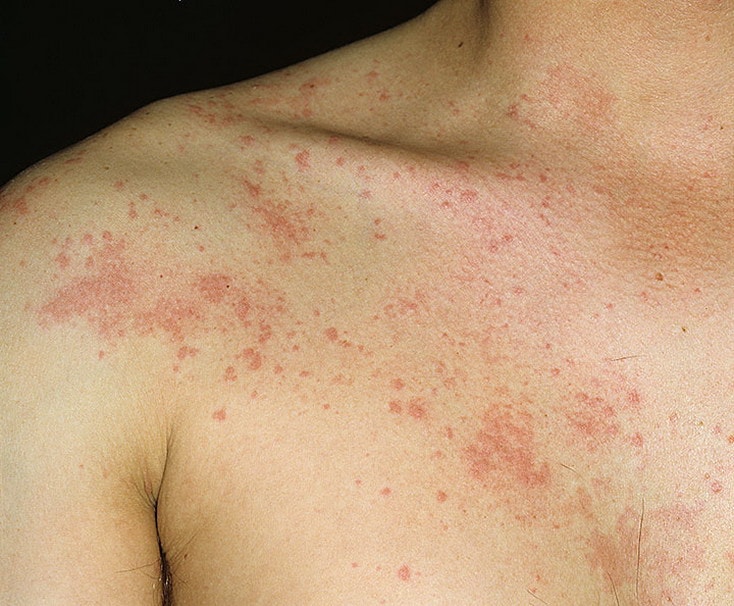
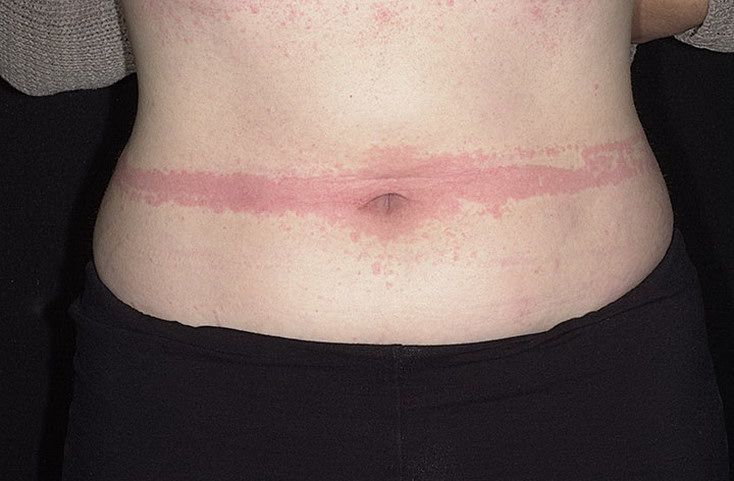
Сыпь в виде волдырей появляется внезапно на любой части тела, быстро и без следа проходит в течение 24 часов, а затем возникает в другом месте. При надавливании по центру покраснения видно белое пятно.
Зуд начинается одновременно с сыпью. Так проявляется действие гистамина на нервные окончания.
В зависимости от фактора, который активировал высвобождение гистамина из гранул тучных клеток, выделяют различные виды крапивницы.
У детей при крапивнице может наблюдаться ухудшение общего состояния: повышение температуры тела, нарушением работы пищеварительной системы (диарея).
Виды крапивницы
Существует несколько классификаций крапивницы.
1. По времени:
острая – длится до 6 недель;
хроническая – более 6 недель.
2. По природе:
аллергическая (иммунная) – реализуется через развитие иммунной реакции, часто сочетается с другими аллергозаболеваниями (бронхиальная астма, ринит, конъюнктивит, дерматит и т.д.);
неаллергическая – через прямое высвобождение гистамина.
3. По причине:
- аллергическую крапивницу могут вызвать:
прием лекарственных препаратов;
аллергены насекомых (инсектная аллергия);
- неаллергическая форма заболевания возникает из-за прямого влияния на тучную клетку:
физических факторов – таких, как холод, тепло, ультрафиолет, радиация, вибрация, сдавливание;
химических (провоцирующими факторами являются растворители, кислоты, щелочи и другие химические вещества);
некоторых лекарственных средств, например, аспирина;
инфекционных агентов – вирусов (аденовирусов, вируса Эпштейна-Бара, энтеровирусов), стрептококков, гельминтов, Helicobacter pylori;
при системных и других хронических заболеваниях (ревматоидный артрит, системная красная волчанка);
при резком увеличении уровня гистамина и других активных веществ в крови из-за большого употребления в пищу продуктов с их высоким содержанием: баклажаны, консервы, орехи, бананы, шоколад и другие.
Возможна также наследственная, психогенная, а также идиопатическая крапивница (так называют заболевание, причину которого установить не удалось).
Большое разнообразие факторов и схожие механизмы развития отдельных видов затрудняют поиск причины. Чаще всего для этого необходима помощь специалиста.
Когда и к какому врачу обращаться
Обычно к врачу обращаются:
если сыпь распространяется на большой площади;
при нарастании симптомов;
при присоединении признаков общей интоксикации;
если крапивница не проходит самостоятельно после устранения фактора, который ее вызвал;
если заболевание переходит в хроническую форму или часто рецидивирует,
Желательно не затягивать с визитом к доктору и прийти, когда возникли первые проявления заболевания. Тогда установить причину будет проще, а лечение займет меньше времени. Кроме того, врач порекомендует, что делать для профилактики крапивницы.
Оказать помощь при крапивнице могут терапевт или педиатр, дерматолог, а прицельной диагностикой и лечением занимается врач-аллерголог.
Диагностические процедуры при крапивнице
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);

Крапивница или уртикария – это разновидность кожного дерматита, возникающего под влиянием психогенных или химико-физических факторов. Под последними подразумеваются токсические вещества, в том числе образующиеся в результате деятельности патогенных вирусов, например, при гепатите. Поэтому, если на теле появилась сыпь, похожая на ожог от крапивы, немедленно обратитесь к дерматологу.
Что такое крапивница
Крапивница – это обширный термин, включающий в себя ряд заболеваний, имеющих разные причины и схожие клинические проявления в виде бледно-розовых волдырей, напоминающих крапивный ожог. Крапивница всегда сопровождается кожным зудом. Вызвать реакцию может стресс, что не столь опасно, или токсичные вещества.

Причины крапивницы: не будьте легкомысленны
Крапивница у взрослых никогда не появляется на ровном месте. И если сыпь и зуд часто повторяются или вообще не проходят, дерматологи говорят о хронической крапивнице.
Хроническая стадия возникает по следующим причинам::
Как проявляет себя уртикария: симптомы начинаются с малого
Иногда сыпь выступает на следующий день после провоцирующего фактора, иногда проходит неделя, прежде чем возникает аллергическая реакция. Самым неприятным является сильный зуд, вызванный красными пятнами на коже. В легкой фазе, если нет постоянного фактора, крапивница проходит.

При обострении кожа становится сухой, покрывается коркой, которая от постоянных расчёсов начинает кровоточить. По её поверхности видны капельки сукровицы. Зуд усиливается в ночное время. У больного поднимается температура, он не может нормально спать, ему жарко и некомфортно. Постоянный зуд выматывает, от него нет спасения. Острый период длится несколько недель.
Уртикария (крапивница) в запущеной стадии проявляется следующими симптомами:
- Человек просыпается утром и видит отёчность на лице и теле.
- В течение дня кожа покрывается бугорками, волдырями, которые к вечеру краснеют.
- За ночь волдыри настолько распухают, что полностью сливаются, образуя корку.
- Тело сильно чешется, больной не может нормально спать, часто просыпается и чешет места высыпания.
В тяжёлых случаях у человека распухают губы как после инъекции силиконом. Появляются симптомы ангины: отекает шея, больно глотать, садится голос. Если отекают слизистые оболочки органов пищеварения, возникает понос, вздутие живота, рвота.
Виды крапивницы
От механизма запуска заболевания зависит вид крапивницы.
Классификация крапивницы по интенсивности
По интенсивности протекания крапивница бывает:
- Острая . Вызывается аллергенными продуктами, лекарствами, химическими веществами, укусами насекомых. Длится до 6 недель, после чего полностью исчезает.
- Хроническая. Длится свыше 6 недель, после чего в 60% симптомы исчезают. В 40% они остаются и наблюдаются всю жизнь.

Нетипичная крапивница
К нетипичным формам крапивницы относят следующие виды:
При отеке Квинке поражается не только поверхность кожи, а и слизистые оболочки внутренних органов, в частности, лёгких, пищевода, желудка. Вырабатываемые организмом антитела воздействуют на нервные окончания и сосуды, усиливая их проницаемость и расширяя просвет. Плазма проникает через сосудистые стенки наружу, парализованные нервные клетки уменьшают тонус сосудов, провоцируя скопление мембранной жидкости в клетках тканей. Сильнейший отёк может возникнуть и в головном мозге, и в лёгких, приводя к практически моментальной смерти.
Какие анализы сдают при крапивнице
Как лечить крапивницу
Крапивница в острой форме длится около месяца, а в хронической форме продолжается всю жизнь, сменяясь периодически рецидивами. Лечение крапивницы сводится к устранению источника реакции и восстановлению защитного барьера кожи. Только комплексное воздействие на заболевание поможет быстрее восстановиться.
К таким препаратам относятся:
- Цетрин . Относится к препаратам второго поколения. Активный компонент цетиризин действует на рецепторы избирательно, поэтому не угнетает нервную систему и не вызывает сонливости. Но не обладает таким сильным антигистаминным действием, как препараты первого поколения. Снимает зуд и отёчность.
- Тавегил . Препарат первого поколения. Активный компонент клемастин наносит мощный удар по аллергии. Снимает зуд на 10-12 часов.
- Кларитин. Относится к третьему поколению. Одновременно не вызывает сонливости и в то же самое время обладает эффективным избирательным действием. Снимает раздражение кожи на 24 часа.
В дополнение к таблеткам пациентам назначают глюкокортикоидные мази. Они изготовлены на основе стероидных гормонов, обладающих противострессовым действием. Они плотно ложатся на кожу, медленно впитываются, успокаивая пересушенную кожу.
Люди, столкнувшиеся с крапивницей должны понимать, что любые препараты снимают проявления заболевания лишь на время. Если не найти источник болезни, и не лечить основное заболевание, крапивница останется в организме навсегда. Результатом этого станут мучительный зуд, расчесы на коже и постоянные отеки.
Если к болезни отнестись внимательно, как правило, течение болезни носит благоприятный характер. При правильном лечении жизни больного ничего не угрожает. привести к летальному исходу. Вылечить крапивнице быстро и без рецидивов можно в частной клинике Диана.
Лечение крапивницы народными средствами
Взрослые люди понимают, что вылечить такое серьезное заболевание методами народной медицины нельзя. Но вот облегчить состояние до приема дерматолога возможно.
Снять зуд на некоторое время помогают ванночки из растворённой в воде морской соли. Необходимо омыть места покраснения раствором, не растирая мочалкой или полотенцем. Желательно дать воде высохнуть на теле либо просто промокнуть полотенцем. Затем можно нанести нейтральное косметическое масло без запаха и цвета. Оно восстановит липидный (жировой) барьер и успокоит зуд. Обычно после ванночки кожа не чешется на протяжении 6-8 часов.
Где вылечить крапивницу в СПБ
Лечением крапивницы в Санкт-Петербурге занимается отделение дерматологии в клинике Диана. Стоимость приема дерматолога — 1000 руб.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Сыпь может появиться лишь на одной части тела или охватывать обширные участки кожи. Острая крапивница появляется в течение нескольких часов или дней и также быстро исчезает. Если сыпь не проходит за 5-6 недель говорят о хронической крапивнице. Иногда крапивница может рецидивировать, то есть появляться снова после выздоровления.
Крапивница — распространенное заболевание. По статистике, с ним рано или поздно сталкивается примерно каждый шестой человек. Чаще от крапивницы страдают дети, женщины в возрасте от 30 до 60 лет, а также люди со склонностью к аллергическим реакциям. Хроническая крапивница встречается реже, предрасположенность к ней в 2 раза выше у женщин, чем мужчины. Из всех аллергических заболеваний крапивница по распространенности занимает 2 место после бронхиальной астмы.
Диагностика крапивницы основана на характерном внешнем виде сыпи и связи её с действием различных токсических аллергических веществ, которые могут быть внешнего происхождения — поступать из окружающей среды — или внутреннего происхождения — вырабатываться в организме. Анализы и обследования направлены на поиск аллергена, который провоцирует развитие сыпи.
Легкая сыпь нередко проходит сама, для этого достаточно исключить воздействие причинных факторов. Однако при обильной стойкой сыпи требуется медикаментозное лечение, иногда, госпитализация в больницу. Без лечения тяжелые формы крапивницы могут осложняться отеком Квинке. Это быстроразвивающийся сильный отек кожи, подкожной жировой клетчатки и слизистых оболочек, который чаще развивается на лице и половых органах. Если отек распространяется на слизистую глотки и гортань, это может привести к удушью и смертельному исходу.
Анафилактический шок (анафилаксия)
Крапивница может быть одним из первых признаков тяжелой аллергической реакции — анафилаксии. Симптомы анафилактического шока:
- отек глаз, губ, кистей и ступней;
- головокружение;
- сужение дыхательных путей, которое может вызывать свистящее дыхание и удушье;
- боль в животе, тошнота и рвота;
- коллапс (резкое падение давления) и потеря сознания.
Анафилактический шок требует неотложной медицинской помощи. Вызовите скорую помощь по телефону 03 со стационарного телефона, 112 или 911 — с мобильного.
Симптомы крапивницы у детей и взрослых
Сыпь при крапивнице имеет вид красных, приподнятых над поверхностью кожи элементов — волдырей, которые бледнеют при надавливании. Элементы могут иметь различный размер: от булавочной головки до размеров ладони и больше. Они могут располагаться по отдельности или сливаться, образуя причудливые узоры, поражать одну часть тела или всю поверхность кожи. Иногда центральная часть волдыря претерпевает обратное развитие и бледнеет, тогда волдыри принимают вид кольцевидных элементов. Характерной особенностью сыпи при крапивнице является выраженный кожный зуд. После выздоровления на коже не остается следа.
Течение крапивницы непредсказуемо. Иногда сыпь появляется и исчезает в течение нескольких часов. Чаще всего пик высыпаний приходится на 8-12 часов после появления первых симптомов, а спустя сутки крапивница проходит. Реже заболевание растягивается на недели, месяцы и даже годы: на месте исчезнувших волдырей появляются новые, периоды улучшения — ремиссии — сменяются обострениями.
Результаты одного исследования показали, что примерно у половины людей с хронической крапивницей обострение заболевания длится 6–12 недель, после чего следует период ремиссии. Определенные факторы, такие как алкоголь или стресс, вызывают обострение симптомов. То же исследование выявило, что в 10% случаев симптомы хронической крапивницы не проходят в течение всего года. Зачастую они обостряются вечером и мешают спать.
Уртикарный васкулит
Уртикарный васкулит — редкое заболевание, вызывающее воспаление кровеносных сосудов в коже. При этом на теле появляется сыпь, очень похожая на крапивницу. Однако при уртикарном васкулите сыпь не проходит дольше 24 часов, она болезненна и исчезновения оставляет на коже пятна, похожие на кровоподтеки. При появлении похожих симптомов, обратитесь к дерматологу.
Причины крапивницы
Непосредственной причиной сыпи и зуда при крапивнице является выброс под кожу избыточного количества гистамина или, реже, других биологически активных веществ под действием какого-либо провоцирующего фактора. Эти вещества приводят к расширению кровеносных сосудов в коже и притоку крови (кожа краснеет или розовеет). Стенка сосудов становится более проницаема и жидкая часть крови выходит в окружающие ткани (кожа в этом месте припухает, образуется волдырь). Кроме того, гистамин вызывает зуд.
Факторы, провоцирующие выброс гистамина — триггеры крапивницы удается установить не всегда. При острой крапивнице — только в 50% случаев. Это может быть:
- пищевая аллергия, например, на арахис, моллюски, яйца и сыр;
- аллергическая реакция на факторы окружающей среды, например, на пыльцу, пылевых клещей или химические вещества;
- аллергическая реакция на латекс, часто встречающаяся у медицинских работников;
- инфекционные заболевания, как относительно легкие, например, простуда, так и очень тяжелые, такие как ВИЧ;
- укусы насекомых;
- психологический стресс;
- определенные лекарства, побочным эффектов которых является крапивница, включая антибиотики, нестероидные противовоспалительные препараты (НПВП) и аспирин;
- физические факторы, такие как давление на кожу, изменение температуры, солнечный свет, физические упражнения или вода.
Триггены хронической крапивницы установить еще сложнее. Предполагается, что в 30-50% случаев это может быть аутоиммунная реакция — когда иммунная система организма по ошибке разрушает собственные клетки и ткани. Причины аутоиммунной реакции неизвестны. Иногда она сопровождается другими аутоиммунными заболеваниями, например:
-
— когда иммунная система поражает суставы;
- волчанкой — когда иммунные клетки разрушают сосуды, кожу, суставы и внутренние органы;
- аутоиммунным тиреоидитом — когда иммунные клетки атакуют щитовидную железу.
Хроническая крапивница также может быть связана с другими хроническими заболеваниями и инфекциями, например, вирусным гепатитом (инфекционное заболевание печени), кишечными паразитами, пониженной или повышенной активностью щитовидной железы (гипотиреоз или гипертиреоз).
Как правило, симптомы хронической крапивницы проявляются и исчезают. Многие отмечают, что определенные факторы могут спровоцировать возвращение или обострение симптомов. К таким факторам относят:
- стресс;
- алкоголь;
- кофеин;
- высокая температура воздуха;
- длительное давление на кожу — например, при ношении тесной одежды;
- лекарства — например, НПВП, кодеин, ингибиторы АПФ;
- определенные вещества, содержащиеся в пище — например, салициловая кислота, содержащаяся в помидорах, апельсиновом соке и чае;
- укусы насекомых;
- воздействие тепла, холода, давления или воды.
Диагностика острой и хронической крапивницы
Чтобы поставить диагноз, врачу обычно достаточно взглянуть на кожную сыпь. Однако некоторые диагностические тесты все же потребуются, чтобы определить причину заболевания и выбрать правильную тактику лечения.
Вам могут задать следующие вопросы:
- где и когда появилась сыпь;
- что вы ели непосредственно перед появлением сыпи, а также чем вы обычно питаетесь;
- какие лекарства вы принимаете;
- насколько близко вы встречаетесь с аллергенами в быту и на работе: нет ли у вас домашних животных, вредных производственных факторов, например, контакта с химическими реактивами или латексом и др.;
- не кусало ли вас какое-либо насекомое непосредственно перед проявлением симптомов;
- каково общее состояние здоровья на данный момент и не болели ли вы недавно инфекционными болезнями;
- были ли вы недавно за границей, и если да, то где;
- болел ли крапивницей кто-то из вашей семьи.
- общий анализ крови — позволяет выявить анемию, признаки воспаления и аллергии;
- анализ на уровень содержания антител в крови;
- анализ кала на наличие кишечных паразитов;
- проверка функции щитовидной железы;
- проверка функции печени.
Однако даже углубленная диагностика не всегда позволяет выявить причину сыпи.
Лечение крапивницы
В большинстве случаев проявления крапивницы уходят в течение нескольких дней, ускорить излечение помогает изменение питания, образа жизни и прием противоаллергических препаратов.
Известно, что провоцирующими факторами развития сыпи могут быть такие компоненты пищи, как вазоактивные амины и салициловая кислота. Сокращение потребления или исключение из рациона продуктов, содержащих эти вещества, помогает облегчить симптомы и продлить ремиссию при хронической крапивнице.
Продукты, содержащие вазоактивные амины и вызывающие выброс гистамина:
- моллюски;
- клубника;
- помидоры;
- рыба;
- шоколад;
- ананас.
Салициловая кислота — это природное вещество, похожее на аспирин, содержащееся во многих продуктах растительного происхождения. Попробуйте сократить их потребление, но не исключайте их из рациона полностью. Продукты, содержащие салициловую кислоту:
- помидоры;
- специи;
- апельсиновый сок;
- малина;
- чай.
Чтобы выяснить, как влияет диета на проявления вашей болезни попробуйте вести дневник питания. При этом следует проконсультироваться с диетологом для составления здорового меню.
Антигистаминные препараты для лечения крапивницы
Антигистаминные препараты блокируют действие гистамина, помогая избавиться от сыпи и снять зуд. К антигистаминным препаратам относятся следующие:
- цетиризин;
- фексофенадин;
- лоратадин.
У большинства людей современные антигистаминные средства не вызывают сонливости, но бывают исключения. Проверьте, как на вас влияет препарат, прежде чем управлять автомобилем или выполнять работу, требующую хорошей реакции. Также антигистаминные препараты могут вызывать сонливость в сочетании с алкоголем. Обязательно прочтите информацию в листке-вкладыше, прилагаемом к лекарству.
Обычно эти препараты не назначают беременным женщинам, так как до конца не известно, безопасны ли они для плода. Если же преимущества перевешивают риск, обычно назначается хлорфенамин. Свидетельств того, что он может навредить плоду, нет.
Для лечения хронической крапивницы, устойчивой к действию антигистаминных средств может применяться рупатадин. Это лекарство тоже относится к группе H1 блокаторов гистамина. Однако была доказана его большая эффективность для лечения крапивницы, чем у родственных препаратов. Проконсультируйтесь со своим врачом о том, подходит ли вам данный препарат.
В редких случаях вместо традиционный противоаллергических лекарств из группы H1 блокаторов гистамина врач может назначить вам прием препарата из группы H2 блокаторов гистамина. Эти средства обычно используются для лечения гастрита и язвы желудка, однако могут помочь снять сыпь и при крапивнице.
Для облегчения зуда вместо антигистаминного препарата или вместе с ним может применяться ментоловый крем и другие кремы и мази, содержащие ментол и бензокаин.
Как лечить крапивницу с помощью кортикостероидов
Если антигистаминные лекарства не помогают снять симптомы, врач может назначить короткий курс кортикостероидов в таблетках, например, преднизолона. Эти препараты подавляют иммунитет, облегчая симптомы крапивницы. Как правило, преднизолон рекомендуется принимать в течение 3-5 дней.
Длительный прием может вызывать множество побочных эффектов и осложнений, таких как высокое кровяное давление (гипертония), глаукома, катаракта и сахарный диабет.
Альтернативные методы лечения крапивницы
Узкополосная фототерапия УФБ-лучами — тип лечения заключается в облучении пораженных участков кожи высокой дозой ультрафиолета. Это может помочь избавиться от сыпи, которая не реагирует на другие методы лечения. Во время процедуры человек находится в специальной камере, похожей на душевую кабину. В кабине установлены лампы, с помощью которых проводится облучение кожи в течение нескольких минут.
Обычно назначается 3-5 сеансов в неделю. В большинстве случаев требуется около 20 сеансов, чтобы получить заметный результат. Из-за облучения вы можете получить ожог кожи, похожий на солнечный. Жжение можно снять специальным кремом. Воздействие ультрафиолетового излучения теоретически может привести впоследствии к раку кожи. Неизвестно, насколько высок этот риск, так как узкополосная фототерапия УФБ-лучами — это относительно новый метод лечения. Однако большинство специалистов считает, что риск невелик.
Антагонисты лейкотриеновых рецепторов — тип препаратов, снимающих покраснение и отек кожи. Они могут назначаться в качестве альтернативы кортикостероидам для длительного приема, так имеют невысокий риск побочных эффектов. Побочное действие антагонистов лейкотриеновых рецепторов относительно легкое и встречается редко. Это: головная боль и тошнота.
Циклоспорин — сильнодействующее лекарство, которое помогает при крапивнице примерно в 2 случаях из 3. Его механизм действия схож с кортикостероидами и заключается в подавлении работы иммунной системы. Препарат доступен в виде капсул или жидкости. Побочные эффекты циклоспорина:
- высокое кровяное давление (гипертония);
- болезни почек;
- повышение уровня холестерина в крови;
- головная боль;
- непроизвольная дрожь (тремор);
- повышенная уязвимость перед инфекционными заболеваниями, особенно легочными инфекциями, инфекциями мочевыводящих путей и цитомегаловирусной инфекцией.
У циклоспорина есть и ряд других побочных эффектов, которые следует тщательно обсудить с врачом, прежде чем начать прием этого лекарства. Особенно опасны такие побочные эффекты, как высокое кровяное давление и повышение уровня холестерина, так как они увеличивают риск болезни сердца и инсульта. Даже если лекарство помогает, через несколько месяцев следует прекратить его прием.
В случае, если крапивница не реагирует на антигистаминные препараты, могут назначаться новые типы лекарств, например, омалузимаб. Инъекции этого препарата снижают количество антител, которые вызывают проявления крапивницы.
Осложнения при крапивнице
Жить с любым хроническим заболеванием может быть непросто. Хроническая крапивница может сильно ухудшать настроение и снижать качество жизни человека. Особенно неприятным может быть кожный зуд. Результаты одного исследования показали, что хроническая крапивница может иметь такое же негативное воздействие, как болезнь сердца. Кроме того, согласно этому исследованию, каждый седьмой человек с хронической крапивницей страдает от какого-либо психологического заболевания, например, стресса, тревожности или депрессии.
Если вы испытываете психологические трудности в связи с заболеванием, обратитесь к врачу. Существуют эффективные методики психологического лечения. Общение с друзьями и близкими также может помочь избавиться от ощущения изолированности и лучше справляться с заболеванием.
Кроме того, примерно в 25% случаев острой и 50% случаев хронической крапивницы развивается отек Квинке. Это быстро развивающийся отек глубоких слоев кожи и слизистых оболочек. Он может проявиться в любой части тела, но чаще всего возникает в следующих местах:
- веки глаз;
- губы;
- половые органы;
- кисти;
- ступни.
Зачастую отек появляется внезапно, он гораздо сильнее, чем при обычной крапивнице. Помимо видимых отеков, могут проявиться следующие симптомы:
- боль или жжение в области отека;
- отек внутренней поверхности горла, дыхательных путей в легких и языка, из-за чего затрудняется дыхание;
- отек прозрачной оболочки белка глаза (конъюнктивы), из-за чего нарушается зрение.
При развитии похожих симптомов вызовите скорую помощь, позвонив со стационарного телефона 03, с мобильного 911 или 112. В результате отека горла может развиться удушье со смертельным исходом. Поэтому для лечения отека Квинке может потребоваться госпитализация в больницу.
Когда обращаться к врачу при крапивнице
Обратитесь к врачу, если симптомы крапивницы у взрослого человека не проходят в течение 48 часов, если сыпь обильная и сильно зудит, доставляют неудобство и мешает выполнению обычных дел.
С помощью сервиса НаПоправку вы можете найти хорошего дерматолога для диагностики и лечения крапивницы. Если симптомы крапивницы появились у ребенка, обязательно посетите педиатра.
Если вы заметили быстрое нарастание сыпи, появление отечности губ, лица и шеи, охриплость голоса и одышку, немедленно вызовите скорую помощь со стационарного телефона 03, с мобильного 911 или 112.
Возможно, Вам также будет интересно прочитать



Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Читайте также:

