Как поднять температуру для больничного
Опубликовано: 17.09.2024
О значении йода для организма вы, наверняка, неоднократно слышали с экранов телевизора, и не зря. Ведь недостаток микроэлемента имеет место на абсолютно всей территории России, в то время как йододефицит значительно снижает умственные способности и физическую выносливость, негативно отражается на состоянии кожи и волос, сердечно-сосудистой и пищеварительной системах, а также способствует поглощению онкогенного радиоактивного йода из окружающей среды.
Как «работает» йод
Йод, как и все остальные микроэлементы, всасывается в нижних отделах тонкого кишечника, откуда с током крови и поступает в клетки щитовидной железы (тироциты).
Здесь йод сначала «захватывает» тиреоглобулин, который трансформирует микроэлемент до «приемлемой» формы и затем, как на конвейере, передает его дальше – на синтез гормонов щитовидной железы: Т3 и Т4.
Гормон Т3 содержит 3 атома йода и по сути является прогормоном, превышая биологическую активность своего «потомка» Т4 примерно в 90-100 раз. Однако, как раз ввиду чрезвычайной активности, к транспорту по организму Т3 «допускается» в ограниченном количестве, а к клеткам отправляется в основном более безопасная Т4 форма гормона (тетрайодтиронин или тироксин).
Таким образом, йод представляет собой «опорный» элемент гормонов щитовидной железы, без которого их синтез совершенно невозможен. Поэтому микроэлемент «умеет» запасаться (все в тех же тканях щитовидной железы), а его запасов может хватить примерно на 2 месяца полного прекращения «йодных поставок».
Признаки «йодного» голода
Недостаток гормонов щитовидной железы имеет название «гипотиреоз», а его основными признаками являются:
- слабость и повышенная утомляемость,
- апатичность, вялость,
- сонливость, даже после достаточного сна,
- снижение памяти и внимания,
- частые головные боли и головокружение,
- снижение артериального давления и частоты сердцебиения,
- нарушения пищеварения (например, склонность к запорам),
- ослабление иммунитета,
- набор веса при нормальном питании,
- отечность,
- сухость кожи,
- выпадение волос.
Как видно, тироксин (Т4) имеет довольно широкий круг «влияния», поскольку он является природным «стимулятором», а в его отсутствии значимо замедляются все обменные, энергетические и восстановительные процессы. Что чаще всего обусловлено дефицитом йода или аутоиммунным поражением железы.
Дети, кстати, нуждаются в йоде ничуть не меньше, чем взрослые.
Так, недостаток микроэлемента в раннем детском возрасте может закончиться значимым снижением интеллекта. А у более старших детей провоцирует проблемы с обучением и повышенную утомляемость.
Нужно проверить
Разумеется, наличие одних только симптомов «щитовидных» проблем, обоснованием для приема препаратов йода и йодированной соли не является. Более того, принятое «наугад», такое решение может значимо навредить здоровью, спровоцировав гиперфункцию железы и избыток ее гормонов.
Так что перед приемом йода следует проверить уровень, как минимум:
-
, и Т3 свободных.
А также сделать УЗИ щитовидной железы.
И если ТТГ повышен, а Т4 и Т3 в норме или на нижней границе норма, или на УЗИ выявлены «целевые» отклонения речь уже идет о субклиническом гипотиреозе и является обоснованием для приема препаратов.
Йодированные соли, согласно рекомендациям Роспотребнадзора, лекарственными средствами не являются, поэтому рекомендованы к применению в том числе в профилактических целях. Правда опять же с оговоркой, что нет симптомов гиперфункции железы (симптомы, обратные перечисленным выше).
При этом средняя рекомендуемая суточная доза препаратов для профилактики недостаточности иода для взрослого человека составляет 150-200 мг, для беременных – 200 мг, для детей старше 12 лет – 100 гр, а младше – рассчитывается на кг веса.
Температура – это комплексный показатель теплового состояния человеческого организма. Здоровая температура тела – 36,6°С. Однако бывают случаи, когда норма «отклоняется» в ту или другую сторону, идет на уменьшение или наоборот – растет.
Мы больше привыкли к тенденции роста температуры поэтому, что делать при пониженной температуре, не знаем.
Специалисты частной клиники R + Medical Network помогут вам разобраться в этом вопросе и дадут необходимые дельные рекомендации.
В нашем медицинском центре вы сможете пройти точную диагностику, все виды лабораторных исследований и корректное лечение, той или другой патологии.
Почему же бывает низкая температура тела?
Низкая температура тела (ниже 36,6°С) – это гипотермия. Смертельно опасным считается снижение температуры до 33°С. Наиболее распространенная причина этого явления – переохлаждение. Особенно опасно, если переохлаждение было длительным, а защита от холода – плохая (отсутствие теплой обуви, одежды и других защитных средств).
Если у человека наблюдается температура 35°С и ниже – среагировать на изменения нужно незамедлительно (в течение 1-2 часа).
Да, температура тела у каждого человека может изменяться в течение дня, а у женщин еще и в зависимости от менструального цикла, однако в любом случае пониженная температура тела, не должна оставаться без пристального внимания. Особенно в том случае, если отклонения на температурной шкале превышают 0,5°С.
Температура тела 36 °С и ниже – это точный показатель того, что в организме происходит патологический процесс.
Причины пониженной температуры тела
Не только переохлаждение становится причиной снижения температуры тела. Даже элементарно питание с недостатком питательных веществ, способно дать сбой в организме.
Когда с питанием поступает мало энергии, все что остается телу – работать на износ. Вырабатывается мало тепла, а это прямой путь к истощению и снижению температуры к более низким показателям.
Не позволяйте организму использовать ресурс, который совсем не предназначен для поддержания жизнеспособности. Пускай эта миссия достается правильному и сбалансированному питанию.
Поэтому, если вы соблюдаете строгую диету, не забывайте, что главные поставщики энергии в организм – это углеводы. И 60% наших энергетических ресурсов зависят именно от них. При этом не путайте быстрые углеводы (дисахариды, моносахариды) и сложные углеводы (полисахариды).
От быстрых – отказываемся (макароны, фаст-фуд, кондитерские изделия, белый рис), сложные углеводы – приветствуем. Так как они транспортируют все жизненно необходимые компоненты: клетчатку, инулин, пектин, гликоген, хитин, целлюлозу и т.д.
Кроме этого, причины пониженной температуры могут крыться:
- В недостатке сна.
Недосып негативно сказываться на общем состоянии организма, поэтому может стать причиной и дисбаланса температурного режима. Конечно, одна или две недоспанные ночи – не повод для переживаний и точно не повод немедленно бежать за градусником. А вот систематический недосып способен привести к гипотермии.
- В адаптации к новым климактерическим условиям.
Резкий переход с тепла на холод не обрадует ваше тело, оно может сигнализировать об этом, дав сбой в температуре. Адаптация должна быть мягкой. Старайтесь, как можно теплее одеваться и не находитесь длительное время на холоде и ветреную погоду без надежной защиты в виде теплой одежды и обуви.
- В нарушении гормонального фона.
Низкая температура тела (температура ниже 35,5°С), также может быть связана с нарушениями работы эндокринной системы. Ведь в терморегуляции далеко не последнюю роль играют гормоны щитовидной железы и яичников.
Низкая температура может указывать на гипофункцию эндокринных желез, недостаточную выработку йода, прогестерона и ТТГ.
- Поэтому, специалисты клиники R + Medical Network настоятельно рекомендуют не затягивать визит к эндокринологу и пройти хотя бы минимальное обследование - УЗИщитовидной железыибиохимический анализ крови.
Только своевременная и компетентная диагностика заболевания может гарантировать высокий результат лечения.
Какие симптомы гипотермии?
Если разделить симптоматику гипотермии на 4 температурных блока, признаки понижения температуры тела будут следующие:
Температурный диапазон
Основные симптомы
Дрожь, общая вялость, отсутствие привычной активности. Кожа становится бледной, а конечности – холодными.
Дрожь усиливается, происходящая реальность с трудом воспринимается, помутнение сознания.
Дрожь становится очень сильной, человек не может самостоятельно передвигаться, кожа становится пепельного оттенка, не исключены галлюцинации.
Речь неразборчива, очень сильная дрожь, человек не понимает, что происходит вокруг и теряет связь с реальностью.
Как правило, при температуре ниже 33°С наступает смерть. Так как полностью нарушается обмен веществ и химических реакций в организме. Дыхание становится редким и прерывистым, зрачки перестают реагировать на свет, сердце останавливается.
Как повысить температуру?
В первую очередь – надеть теплую и сухую одежду. Теплые свитер, шарф, рукавицы, носки. Все, что необходимо для согрева.
В домашних условиях не лишним будет одеяло или шерстяной плед.
Если человек может двигаться и показатель не критичный (34°С или 35°С градусов), можно выполнить несколько физических упражнений с умеренной нагрузкой.
Если температура тела меньше 35°С, также рекомендовано питание и питье, которые насытят организм большим количеством энергии.
Это могут быть злаковые, шоколад, бульон или суп, теплый чай, кофе или же теплое молоко.
При этом напитки и еда не должны быть слишком горячими.
Для поднятия температуры важно действовать как можно быстрее. Лучше всего, когда с момента понижения до момента первой помощи прошло не больше одного часа.
Если причиной понижения температуры тела стало сильное переохлаждение, первой помощи в виде теплого питья и одежды - недостаточно. Потерпевшего нужно отвезти в больницу или же вызвать медицинскую помощь на место происшествия.
В случае обморожения, категорически запрещено растирать обмороженный участок тела снегом, спиртом или жиром!
И помните, температура 36°С – это не константа, но всегда лакмусовый индикатор состояния вашего организма и самочувствия.
Пусть эти простые, на первый взгляд правила, помогут вам правильно среагировать в критической ситуации и кто знает, может, вы спасете не только свою, но и чью-то жизнь.
Дорогие друзья. Этот текст мы написали специально для наших пациентов после ангиопластики и стентирования коронарных артерий. Надеемся, что Вы найдете здесь ответы на основные вопросы.
4 совета пациентам после стентирования
Стентами мы восстанавливаем кровоток по артериям. Но не вылечиваем ишемическую болезнь сердца. Все теперь зависит от правильного медикаментозного лечения и Вашего образа жизни. Что самое важное?
- Прием дезагрегантов (препараты, снижающие риск тромбозов и «разжижающие кровь»): аспирин, плавикс, брилинта, эффиент. Схема зависит от многих факторов. Главное: мы просим Вас никогда самостоятельно не отменять дезагреганты в первый год после стентирования. Это грозит тромбозом стента- жизнеопасным осложнением! Старайтесь никогда не пропускать прием этих препаратов. Временная отмена возможна только по согласованию с лечащим врачом и, как правило, сопровождается «переводом на другой препарат».
- Снижение «вредного» холестерина» – холестерина ЛПНП (липопротеидов низкой плотности). Именно от уровня вредного холестерина зависит прогрессирование Вашего заболевания. По современным стандартам его уровень должен быть ниже 1.5 ммоль/л. Для абсолютного большинства наших пациентов такой уровень достигается высокими дозами статинов (Аторвастатин от 40 мг, Розувастатин от 20 мг). Мы убедительно просим Вас не отказываться от статинов и не снижать их дозы из-за «риска для печени», «чрезмерного снижения холестерина» и т.д. Мы каждый день видим плачевные результаты недостаточной терапии статинами. Непереносимость статинов возникает у 2-3 % пациентов. У кардиологов КардиоКлиники большой опыт работы с такими больными, и мы обязательно найдем решение для Вас.
- Курение. Сколько бы лет Вы не курили - нужно бросать. Большинство наших пациентов курят 30 лет и больше. Тем не менее, бросив курить, Вы значительно снизите риск инфаркта миокарда и повторных вмешательств на сосудах сердца. Лучше прибавьте немного веса, но останьтесь живым.
- Наблюдение у кардиолога. Наблюдаться у врача обязательно, первый раз в течение месяца после стентирования, затем можно и 1 раз в год. Врач проконтролирует липидограмму, артериальное давление, пульс, выполняет нагрузочную пробу, чтобы определить Ваше состояние.
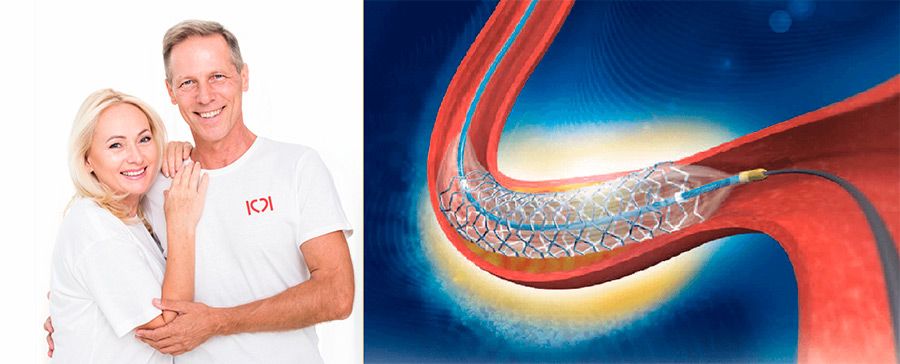
Не ограничен. Важный период- первые 12 месяцев, пока стент «врастает» в стенку артерии. Риск рестеноза в первый год в «покрытых» стентах, которые мы используем, не выше 1-2%. Дальше все зависит от правильного лечения, прежде всего от приема статинов. Сужения в стенте, которые возникают через 2 года и позже, почти всегда связаны с новыми холестериновыми бляшками.
Практически любую. Если мы не планируем дальнейшего стентирования, то считаем кровоснабжение миокарда достаточным. А значит и ограничений в физической нагрузке у Вас нет. Вы можете жить полноценной жизнью: бег, бассейн, силовые тренировки не противопоказаны начиная со следующего дня после выписки из стационара. Часто для того, чтобы убедиться в качестве выполненной операции, мы проводим нагрузочный тест- стресс-эхокардиографию. Почти всегда ее можно выполнять в первые дни после операции. Тест покажет не только есть ли признаки ишемии (нехватки крови сердцу), но и адекватность медикаментозной терапии.
Единственная «проблема» после стентирования- инактивированные нашими препаратами тромбоциты. То есть Ваша кровь первый год - очень «жидкая». Поэтому мы просим избегать травмоопасных видов спорта и отложить плановые хирургические операции. Кроме того, мы просим принимать препараты для защиты слизистой желудка, чтобы снизить риск кровотечений. При любых вопросах, связанных с возможной отменой или уменьшением дозы наших препаратов - обязательная консультация кардиолога, хотя бы звонок в Клинику.
Можно в умеренных количествах- до 100 г крепкого алкоголя или 250-300 г вина. Все, что больше - риск сгущения крови и подъема давления.
Да. Через год мы, скорее всего, отменим часть антитромботиков, но основные препараты (статины, аспирин, гипотензивные препараты) нужно будет принимать всегда.
Да, без всяких ограничений. Коронарные стенты очень тонкие и не создадут никаких проблем в этих ситуациях.
Анализ крови на липидограмму, контроль давления, пульса - первый раз через месяц после операции, затем – 1 раз в год.
Очень важно обратиться к врачу если Вы наблюдаете: 1. возобновление стенокардии, т.е. кратковременная тяжесть или дискомфорт в груди/шее/нижней челюсти, возникающий при физической нагрузке. 2. Любые непонятные боли в груди или внезапная одышка. 3. Кровотечение.
Специальных процедур не требуется, мойте руку с мылом. При возникновении воспаления, инфекции - обратитесь в Клинику, мы разберемся.
Позвонить в Клинику в любое время (телефон реанимации работает круглосуточно). Лечащий врач или заведующий отделением рентгенхирургии свяжутся с Вами.
Большинство людей сталкивается с вопросом поднятия температуры тела, когда появляется острая необходимость в имитации плохого самочувствия. Чаще всего это требуется школьникам и студентам – контрольная, сложный экзамен, невыученный урок, скучная лекция.
Но есть моменты, когда об этом задумываются и взрослые люди. Тогда возникает закономерный вопрос: как поднять температуру тела самостоятельно быстро и безопасно. Существует множество способов, но применять их рекомендуется с осторожностью. Есть риск спровоцировать острое отравление организма или поднять показатели до критических отметок.
Безопасно ли искусственно повышать температуру тела?

Однократное повышение температуры тела в домашних условиях при помощи народных средств особого вреда организму не доставит. Но врачи не советуют прибегать к таким методам часто – возможно развитие серьезных осложнений. Регулярное вмешательство в теплообмен тела приводит к снижению иммунитета, что опасно частыми заболеваниями.
Есть ситуации, когда повышать температуру тела требуется по медицинским показаниям. При сниженной работе иммунной системы длительное время фиксируются низкие показатели температуры – в пределах 35 о С. В этом случае нужно поднимать ее до нормального состояния – 36,6 о С.
К экстренному способу повышения температуры можно прибегнуть при опасном переохлаждении организма, когда присутствует выраженный риск для человека.
После длительной болезни организм истощен, что выражается резким понижением температурных показателей. Спровоцировать такое состояние может общее переутомление организма, а также сбой в функционировании гипофиза и щитовидной железы, что проявляется гормональными нарушениями.
В этих ситуациях лучше обратиться за помощью к врачу, чтобы установить истинную причину недомогания. Во время самостоятельного подъема температуры можно недооценить собственные ощущения, что может спровоцировать интоксикацию организма и острую восприимчивость к другим заболеваниям. Особенно это опасно с детьми, что требует серьезного отношения к собственному здоровью.
Как быстро поднять температуру тела у взрослого, ребенка в домашних условиях?
Как поднять температуру тела быстро интересует тех людей, которым срочно требуется пойти на больничный. Это часто вызвано несколькими факторами – личного характера, патологиями иммунной или эндокринной системы. При снижении показателей до критических отметок стоит предпринять некоторые меры, чтобы нормализовать состояние.
Нужно внимательно следить за детьми, чтобы при попытке сымитировать болезнь не случилось неприятных осложнений. Особенно опасно употребление лекарственных препаратов, повышающих температуру тела.
Препараты

Для того чтобы быстро простимулировать жар, многие прибегают к помощи медикаментов. Это достаточно быстрый и действенный метод, не требующий особых усилий.
Можно использовать следующие препараты:
Продукты
Для получения больничного можно воспользоваться продуктами питания, обладающими повышенной стимуляцией теплообмена. Это один из самых популярных способов вызвать жар в домашних условиях. Кайенский перец богат капсаицином, который стимулирует резкий выброс жара. Потребуется взять 1⁄4 ч.л. приправы и всыпать в пищу в течение нескольких дней.
Можно просто медленно разжевать имбирь или приготовить чай. Для этого нужно положить корень в сотейник и залить кипятком, варить 5-10 мин. Можно использовать свеклу с бататом, морковь вместо имбиря – эффект будет аналогичным. Прием в пищу бурого риса в течение 5-7 дней способствует насыщению организма сложными углеводами, которые достаточно тяжело перевариваются.
Дополнительная нагрузка на пищеварительный процесс повышает температуру тела естественным путем.
Для повышения температуры тела часто прибегают к шоколаду. Во время его переработки отмечается большая энергозатрата, что сопровождается повышением температуры тела. Пойти на больничный, конечно, после нескольких плиток шоколада не получится, но согреться получится.
Быстро согреться поможет горячий куриный бульон, который содержит много питательных веществ. Картофель обогащен крахмалом, поэтому способствует быстрому выбросу жара. Для быстрого подъема температурных показателей можно съесть арахис. Во время переваривания будет тратиться энергия, и подниматься температура.

Многие прибегают к методу меда с малиной, чтобы вызвать жар за короткий период времени. На самом деле, эффект будет незначительным. Для этого нужно съесть много чистого натурального меда, но это опасно для сердечной мышцы. Поэтому стоит серьезно подумать перед тем, как воспользоваться таким способом пойти на больничный.
Часто использую горячий чай с малиной, но значительного скачка температуры тела не будет. Малина обладает жаропонижающим свойством, поэтому здесь можно получить обратный эффект. После горячего напитка с ягодой появляется видимое ощущение жара, но градусник покажет отсутствие желаемых показателей.
Народная практика
Как поднять температуру тела быстро в домашних условиях интересует многих во время острой необходимости пропустить рабочий день или другое нежелательное мероприятие. Есть много народных средств, обладающих нужным эффектом. Рецепты достаточно простые, но требуют осторожности во время использования. Есть риск появления серьезных осложнений, поэтому нужно строго следовать рекомендациям.
При желании быстро спровоцировать жар стоит воспользоваться клеем ПВА, чтобы врач не разгадал проведенные манипуляции лучше купить прозрачный. Температура обычно поднимается до 37-37,5 о С. Нужно взять небольшое количество клея и нанести тонким слоем на слизистую носа. Через 20-30 мин. появятся первые признаки недомогания – головная боль, насморк и легкий жар.
Продержится такое состояние 3-4 часа, что как раз будет достаточно для оформления больничного листа.

Многие школьники пользуются йодом, чтобы пропустить контрольную и поболеть дома. Но употреблять в чистом виде настойку нельзя – опасно для здоровья. Для этого нужно взять кусковой сахар, хлеб или печенье. Капнуть 4-6 капель настойки на любой продукт (сахар, хлеб, печенье).
Для этого можно воспользоваться пипеткой, тогда удастся выдержать точную дозировку. Жевать не надо, лучше сразу проглотить и запить прохладной водой. Градусник через 15 мин. покажет 38 0 С. С настойкой йода нужно работать аккуратно. Нужно точно рассчитать дозировку, чтобы не было отравления. Такое состояние потребует срочной госпитализации с последующими последствиями.
Грифель
Как поднять температуру тела в домашних условиях быстро и безопасно интересует многих. Грифель от простого карандаша – средство, помогающее в короткий промежуток времени вызвать сильный жар. Использовать нужно только простой грифель – пигмент, содержащийся в цветных способен спровоцировать сильную интоксикацию организма.
Глотать грифельные кусочки нужно быстро, не разжевывая, и запить холодной водой. Через 15-30 мин. появятся долгожданные признаки недомогания. Температура тела может подняться до 40 0 С, поэтому нужно быть готовым к этому. Держаться жар будет 3-4 часа, что обычно бывает достаточно для оформления больничного.
Листья герани
Для того чтобы поднять быстро температуру тела, можно воспользоваться листьями от герани. Их нужно помещать в полость носа на 15-20 мин. Примерно через 30 мин. появится насморк, и градусник покажет 37-39 0 С. Держится жар 2-3 часа. После можно повторить процедуру, но не стоит увлекаться.
Натирание подмышек

Как поднять температуру тела быстро дома при помощи подручных средств интересует многих. Чаще всего к таким средствам прибегают школьники и студенты, чтобы пропустить учебные будни по уважительной причине. Натирание подмышек — один из самых безопасных способов повысить показатели на градуснике.
Здесь можно использовать чеснок, лук, перец или соль.
После обработки подмышечной зоны выбранным ингредиентом можно смело отправляться на прием к врачу или вызывать доктора на дом. Долгожданный эффект будет уже через 15 мин. Стоит только учитывать тот факт, что после лука и чеснока остается неприятный запах и признаки раздражения на поверхности кожи. Температура тела повышается обычно до 38 о С.
Напаривание ног
Для того чтобы прогулять нежелательное мероприятие, стоит воспользоваться простым средством – попарить ноги. Но это требует некоторого времени, поэтому не каждому подходит. Чтобы ускорить процесс можно добавить горчичного порошка, ароматическое масло из зверобоя или эвкалипта. Жар держится 3-4 часа, что обычно бывает достаточно.
Метод альпинистов
Как поднять температуру тела быстро самостоятельно знают альпинисты. Есть хороший метод, которым они пользуются во время подъема в горы, чтобы согреться за короткий промежуток времени. Нужно сделать 4 глубоких вдоха и на 5-м вдохе набрать в легкие побольше воздуха.
Задержать весь объем в легких на 20-45 сек. Все манипуляции рекомендуется повторить 5-6 раз, что позволяет повысить температурные показатели до 37-38 0 С. Но стоит помнить о том, что без предварительной подготовки во время такого дыхания возникает сильное головокружение.
Как заставить ртутный и электронный градусник показать «болезнь»?

Когда людям не хочется испытывать ресурсы организма при помощи таблеток и других народных средств, можно провести соответствующие манипуляции с градусником. Только рекомендуется во время манипуляций не превышать отметку в 39 ° С – это позволит сохранить внешнее вмешательство втайне от врача. Также нужно мастерски сыграть недомогание, чтобы добиться желаемого больничного.
Есть несколько методов:
- Поднять показатель градусника до нужной отметки можно при помощи горячего предмета. Для этого можно выйти на кухню, если прием идет дома, и воспользоваться кипятком или горячей батареей. Но здесь нужна определенная сноровка, чтобы не повысить до критических отметок.
- Можно применить физические законы, которыми часто пользуются школьники. Для этого нужно натирать кончик градусника (ртутного) об диван или ткань с ворсистым покрытием. Но предварительно стоит потренироваться, чтобы не сломать прибор.
- С электронным градусником получить больничный при помощи обмана сложнее, но есть несколько способов. Можно купить такой же прибор, как у врача в кабинете и набить те же цифры. Во время измерения температуры быстро произвести замену, но присутствует риск разоблачения. Требуется определенный навык в ловкости рук.
- При замере температуры тела электронным градусником можно заранее подготовиться дома – закрепить грелку на теле в области подмышки. Но здесь нужно выдержать необходимую температуру, чтобы прибор не показал критических показателей.
Как поднять температуру тела в домашних условиях быстро и безопасно интересно многим. Ситуация для незапланированного прогула может возникнуть у каждого, что требует срочных действий.
Видео о повышении температуры тела
Как обмануть градусник без нагрева:

Давайте представим: вы забираете ребенка 4 лет из садика и воспитательница говорит, что вечером померили температуру, и она оказалась 37,7°C. Что делать? Вызывать врача?
Сначала нужно понять: является ли эта температура симптомом заболевания или ребенок перегрелся?
Один из самых незаменимых помощников в это время — градусник: электронный, ртутный или инфракрасный. Какой лучше для ребенка? Для самых маленьких удобнее будет электронный или инфракрасный.
Ртутный термометр — самый распространенный. Им измеряют температуру в подмышечной впадине, в паховой складке и в прямой кишке. Электронный термометр безопаснее для детей. Им дополнительно можно измерять температуру в ротовой полости, в отличие от ртутного термометра. Преимуществом инфракрасного термометра является возможность измерения температуры с поверхности барабанной перепонки, лба и других поверхностей.
Нормальная температура в подмышечной впадине у 90% здоровый детей является 36,6°C с отклонением в большую и меньшую на 0,5°C. У остальных 10% детей температура может выходить за пределы данных значений и при хорошем самочувствии не является симптомом заболевания.
При измерении в ротовой полости температура обычно больше на 0,3-0,6°C от температуры в подмышечной впадине, в полости уха и в прямой кишке больше на 0,6-1,2°C.
Существуют также возрастные нормы температуры тела (для 90% здоровых детей и взрослых), которые важно знать. Верхние границы нормальной температуры тела в подмышечной впадине:
- новорожденные 36,8°C
- 6 месяцев 37,7°C
- 1 год 37,7°C
- 3 года 37,7°C
- 6 лет 37,0°C
- взрослые 37,0°C
- старше 65 лет 36,3°C
Измерили, что дальше? Вызывать врача?
Гипертермию (перегревание) и лихорадку можно распознать без помощи врача:
- При лихорадке — озноб, пульс ускорится на 8-10 ударов в минуту и на 2-3 увеличатся дыхательные движения (при повышении температуры на 1°C), а при гипертермии — резкое потоотделение, чувство жара, резкое учащение пульса и дыхания (увеличение на 10-15 дыхательных движений при повышении температуры тела на 1°C).
- При физическом методе охлаждения тела температура не изменится при лихорадке или изменится незначительно, при гипертермии — температура снижается;
- А при согревании тела, когда ребенок с температурой 37,8°C дома ходит в теплой пижаме или в помещении жарко, температура при лихорадке не изменится, но возрастет при гипертермии.
- Если вы дали ребенку жаропонижающее, то при лихорадке температура снизится, а при гипертермии не изменится.
Что такое лихорадка?
Или простыми словами повышение температуры тела. Это защитная реакция организма на болезнь или повреждение.
Причина лихорадки может быть инфекционная или неинфекционная (кровоизлиянием, опухолью, травмой, отеком мозга и т.д.). В повседневной жизни каждый встречался с повышением температуры тела после контакта с разными микробами (вирусы, бактерии).
Попадая в организм, патогенные агенты запускают ряд биохимических реакций с образованием эндогенных пирогенов. Они с током крови попадают в головной мозг, а именно в центр терморегуляции, и приводят к повышению температуры в этом центре, а после во всем организме.
Лихорадка имеет две классификации:
- В зависимости от степени повышения температуры тела:
- субфебрильная — не выше 37,9°C;
- умеренная — 38-39°C;
- высокая — 39,1-41 °C;
- гипертермическая — более 41°C
- В зависимости от клинических проявлений выделяют два вида лихорадки: «красную» («розовую», «теплую», «доброкачественную»); «белую» («бледную», «холодную», «злокачественную»).
Как проявляется лихорадка?
Помимо повышения температуры тела на термометре, отмечается следующее. При «красной» лихорадке можно заметить, что кожа у ребенка горячая, влажная, розового цвета. При «белой» лихорадке наоборот: кожа бледная, с мраморным рисунком, цианотичным оттенком губ и кончиков пальцев; конечности холодные; старшие дети могут отмечать ощущение холода.
Но все индивидуально. Лихорадку дети переносят по-разному. Например, при 39°C ребенок может спокойно строить башню из кубиков или бегать за котом, а при 37°C он не может поднять голову с подушки, чтобы попить воды. Поэтому при повышении температуры тела у детей нет четкого понятия: до какой температуры можно подождать и при какой температуре нужно вызывать врача.
Если у ребенка повышена температура тела и присутствуют симптомы «белой» лихорадки, срочно обратитесь за медицинской помощью. В домашних условиях вы можете лечить «красную» лихорадку.
Что нужно делать при лихорадке?
При лихорадке важно, чтобы организм имел возможность терять тепло. Физиологически это происходит двумя путями — испарение пота и согревание вдыхаемого воздуха. Соответственно ваши действия:
-
Обильное частое питье.
Чем выше температура тела, чем сильнее потеет, чем теплее в помещении — тем активнее необходимо поить ребенка.
Самая универсальная жидкость — это натуральная питьевая вода. Детям первого года жизни полезно сделать отвар изюма, а после года — компот из сухофруктов, так как эти напитки восполняют недостаток витаминов и минералов. Чай с малиной резко усиливает потоотделение — именно поэтому он эффективен при высокой температуре. Но чтобы образовался пот, нужно сначала выпить что-нибудь другое, а после чай с малиной. В том случае, если ребенок избирателен в напитках, то дайте ребенку хоть что-нибудь из жидкости.
Чтобы жидкость всасывалась быстрее, её температура должна быть примерно равна температуре тела (разница в 5 градусов допустима). Почему? Если напиток холодный, то в желудке она нагреется, затем будет всасываться в кровь, а если горячий — остынет и всосется.
Достаточно надеть теплую одежду (один слой одежды не плотной, пропускающая влагу), сверху уже можно одеяло.
Физические методы охлаждения (растирания, грелки со льдом, влажная холодная простынь и другое) до осмотра врача опасны! При таком способе охлаждения поверхностные сосуды спазмируются (сокращаются), кровоток в них минимальный, а значит уменьшается выделение пота и отдача тепла. Температура кожи снижается, а температура внутренних органах повышается. И это опасно!
Часто слышу от родителей: “Скорая нам советовала развести спирт/водку и растирать.” Обтирания детей спиртом, уксусом или скипидаром опасно.
Почему нельзя это делать? Про разницу температур кожи и внутренних органов упомянуто выше. При обтирании спиртом или уксусом эти вещества быстро всасываются через нежную, тонкую детскую кожу в кровь и могут появиться симптомы отравления алкоголем или кислотой соответственно. В процессе растирания ребенок также может вдыхать пары этих веществ, что только усиливает симптомы отравления.
Единственный физический метод охлаждения — это обтирание теплой водой. Вода не приведет к отравлению и при испарении с поверхности кожи она забирает часть тепла и снижает температуру.
Когда нужны лекарственные средства?
Основные ситуации, когда нужно снижать температуру с помощью лекарственных препаратов и вызывать врача:
- Плохая переносимость температуры. Это субъективно, но если даже при 37,6°C, ребенок спит, плохо пьет, отказывается от еды.
- Сопутствующие болезни нервной системы (эпилепсия, ДЦП, последствия перенесенных заболеваний нервной системы, менингит) — давать при температуре более 37,5°C. Как правило, при установленном диагнозе родителям говорят об этом.
- Неадекватное (не характерное) поведение ребенка. То есть у ребенка могут появиться галлюцинации, возбудимость (обычно ребенок спокойнее).
- Признаки дыхательной недостаточности: одышка, затрудненное дыхание, нехватка воздуха.
- Наличие патологических потерь жидкости — рвота, понос, а также сухой и теплый воздух в помещении.
- Невозможность восполнить патологические потери жидкости: ребенок отказывается от какой-либо жидкости.
- Если ранее отмечались фебрильные судороги — нужно давать жаропонижающее при температуре более 37,5°C.
- Температура тела выше 39°C.
Какую форму препарата использовать?
Существует 3 формы: таблетки, сироп и свечи.
Если в доме есть ребенок, то в аптечке необходимо иметь 2 формы: сироп и свечи, когда ребенок уже умеет глотать таблетки — достаточно таблеток.
Какой быстрее подействует? Жидкая форма лекарства и после подогрева (подержать в ладошках) будет наиболее эффективна.
Когда нужны свечи?
Когда у ребенка вечером поднялась температура 37,7°C, есть риск, что она будет подниматься ночью или когда ребенок отказывается от питья, лучше использовать свечи (до 3 лет, т.е. пока ребенок позволяет ставить свеи) и дозировка умножается на 2 (парацетамол 20-30 мг/кг, ибупрофен 10-20 мг/кг). Прямая кишка имеет меньшую площадь всасываемости, чем желудок, поэтому действие при использовании свечи более длительное и в меньшем объёме.
Какие лекарственные препараты можно использовать?
В нашей стране для детей разрешены только два препарата для снижения температуры тела (международные названия):
Оптимальная разовая доза 10-15 мг/кг. Повторить можно через 4 часа (максимум 4-5 раз в сутки). Суточная доза не должна превышать 90 мг/кг. Эффект длится 4-6 часов. Разрешен с 3 месяцев.
Оптимальная разовая доза 5-10 мг/кг. Повторить можно через 6 часов (максимум 4 раза в сутки). Суточная доза не должна превышать 40 мг/кг. Эффект длится 6-8 часов. Разрешен с 6 месяцев.
Важной составляющей эффективности жаропонижающих препаратов является обильное теплое питье, поэтому первая рекомендация каждого врача - обильное теплое питье.
После приема лекарства действие наступает через 40-60 минут и температура опускается на 1-2°C.
Проводились исследования для определения эффективности одновременного применения парацетамола и ибупрофена, которые подтвердили еще большую эффективность при лихорадке. И сегодня некоторые фармкомпании выпускают их в одном препарате (сироп или таблетки), что также удобно в применении и уменьшает риск передозировки.
Если температура тела высокая и у ребенка плохое самочувствие или неадекватное поведение, тогда до прихода врача вы можете обтереть его теплой водой и дать жаропонижающее средство, то есть сначала подействует вода, а затем лекарство.
При повышении температуры тела у ребенка, розовой кожей, кончиками носа и пальцев, нужно часто поить теплыми напитками/водой, по возможности снизить температуру в комнате, одеть ребенка в умеренно теплую одежду (хлопковую), обтереть теплой водой и наблюдать.
Если у ребенка повысилась температура тела, бледная холодная кожа и цианоз губ, обратитесь за неотложной медицинской помощью. Самостоятельно такую лихорадку лечить опасно.
Если появились показания к применению жаропонижающих средств, дайте его ребенку, обильно поите и вызовите врача.
Если лекарство через час не подействовало, вызовите врача или неотложную медицинскую помощь.
Читайте также:

