Мне могут дать больничный на три месяца по поводу искривление позвоночника 3 степени
Опубликовано: 16.05.2024
В России становится всё больше людей, которые получают статус «выздоровевших» после COVID-19. На самом деле, о полном выздоровлении можно говорить не во всех случаях. Коронавирус наносит удар по различным органам и системам человека, может вызвать самые серьёзные осложнения и привести к тяжелым последствиям.
Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID-19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.
Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Коронавирус очень коварен. Сегодня можно наблюдать такие ситуации: онкологический пациент готовится к плановой операции и обследуется. Ему проводят КТ («никаких изменений»); делают мазок из ротоглотки на коронавирус («вирус не обнаружен»). Ему проводят операцию, и после неё пациенту становится хуже. Снова проводят КТ и обнаруживают в легких картину «матового стекла».
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
Это означает, что всем нам надо пристально следить за своим здоровьем, особенно тем, кто перенес вирусную пневмонию. Участки уплотнения легочной ткани со временем могут превратиться в очаги фиброза – плотную ткань, которая «не дышит». Врачи не исключают, что переболевшие
COVID-19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID-19, нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID-19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID-19, а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID-19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).
Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID-19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID-19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID-19, пока не ясно.
У многих пациентов после полного исчезновения клинических симптомов заболевания сохраняется «озноб» вне зависимости от температуры окружающей среды (даже в жаркую погоду). «Мурашки на теле» часто принимают за повторное заражение. У пациентов в результате действия вируса и частичного нарушения кровообращения из-за спазма кровеносных сосудов в головном мозге страдает центр терморегуляции. Пока невозможно определить, постоянное ли это нарушение или временное. Возможно, часть повреждений может иметь необратимый характер. Таким пациентам можно порекомендовать чаще употреблять теплое питье (особенно ягодные и травяные чаи).
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID-19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID-19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.
С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.
Сколиоз – боковое искривление оси позвоночника, которое при тяжелых формах чревато серьезными дисфункциями внутренних органов. Патология вызывает видимые нарушения осанки и пропорций тела: перекашивание корпуса в одну из сторон, выпячивание лопаток, асимметричность расположения плеч по отношению друг к другу, перекос линии бедра. Сколиотическая болезнь относится к прогрессирующему виду позвоночной деформации. А это говорит о том, что если своевременно патологический процесс не остановить и регулярно не проводить специальную профилактику, то степень искривления будет только нарастать.
Согласно статистике, примерно каждый 6-й человек на планете имеет сколиоз той или иной тяжести, только в пределах России в настоящий момент около 50 млн. жителей страдают от подобного патогенеза. Причем за последние годы масштаб заболеваемости резко увеличивается, в среднем на 15%. Из 100% всех пациентов, у которых диагностировано данное заболевание, около 10% нуждаются в хирургической коррекции искривленного позвоночника, поскольку патологическое отклонение позвоночной оси достигло тяжелого уровня.
Только в Америке ежегодно проводится около 500 тыс. операций по поводу данной патологии, в России нуждающихся каждых год в оперировании людей примерно 250 тыс., но проходят корригирующую процедуру далеко не все. В нашей статье мы подробно остановимся на хирургическом виде лечения, на который некоторые пациенты возлагают большие надежды.
Сколиоз: показания к операции и основное о хирургии
По статистическим данным, диагноз "сколиоз" впервые ставится, как правило, в детском возрасте. Как отмечают специалисты, если у ребенка обнаружена осевая деформация, нужно приложить все усилия, чтобы по максимуму ликвидировать начавшиеся изменения до 12 лет, в противном случае, со стремительным ростом искривление будет активно прогрессировать. Избыточные деформации позвоночного столба очень негативно сказываются на работе сердца и органов дыхания, а также зачастую вызывают сдавление спинного мозга и нервных корешков, что проявляется выраженным болевым синдромом.
Причины развития
Причин развития недуга большое количество. Рассмотрим, какие провоцирующие факторы способны вызвать анормальное строение позвоночного столба.
- Заболевание могут спровоцировать врожденные аномалии, в числе которых неправильное формирование позвонков, разная длина ног, сращение ребер.
- Послужить пусковым механизмом к формированию патологического изгиба позвоночника способны нейромышечные патологии, такие как ДЦП, полиомиелит, мышечная дистрофия скелетной мускулатуры, межпозвоночная грыжа.
- У взрослой категории людей сколиоз может быть спровоцирован дегенеративно-дистрофическими процессами в позвоночнике, остеопорозом и спондилоартрозом.
- В преобладающем количестве случаев этиологический фактор определить не удается, такое заболевание называется идиопатическим.
Незначительные искривления и умеренной тяжести сколиоз лечатся посредством консервативных методик, а именно при помощи лечебной физкультуры, ношения ортопедических корсетов (в основном рекомендуют детям в период бурного роста), физиотерапии, массажа. Хирургию применяют исключительно в тяжелых случаях.
Когда нужно делать операцию
Оперативное вмешательство показано при выраженных деформациях ввиду большого риска возникновения тяжелых патологий сердечно-сосудистой системы, дисфункции легких и прочих существенных проблем со здоровьем. Операция на позвоночнике по исправлению патологического искривления оси показана в следующих ситуациях:
- при сильном хроническом болевом синдроме и выраженном ограничении подвижности, которые не поддаются консервативной терапии;
- если выявлена прогрессирующая деформация, угол искривления которой достиг 40-45 градусов;
- при наличии сильного искривления с отклонением в 50-60 градусов, операция экстренно необходима, тем более детям, так как такая степень ведет в неизбежном порядке к патологиям сердца и дыхательной системы;
- если обнаружен синостоз (сращение) ребер, а также при наличии добавочных полупозвонков, обусловивших сколиотическую болезнь (детей с данными проблемами оперируют в возрасте 13-15 лет);
- при наличии дыхательной и сердечной недостаточности, вызванной такой патологией, как кифосколиотическое сердце (без операции продолжительность жизни критически малая);
- если явно прослеживается тенденция к высокой вероятности повреждения спинного мозга, спинальных сосудов и спинномозговых нервов.
Будьте готовы к тому, что вам врач назначит оперативное лечение, если вы обратились за помощью, имея 3-4 стадию патологии. И это будет самый логичный вариант решения запущенной проблемы, консервативно выровнять позвоночник и устранить сколиотические последствия в данном случае не представляется возможным. Хирургическое лечение по поводу тяжелого сколиоза проводят в различных российских регионах. Однако нельзя не заметить, что Москва – ведущий город в рамках РФ, где наиболее качественно проводят оперативное лечение при сколиозе детям и взрослым.
Виды операций при сколиозе
Хирургические методики предусматривают установку непосредственно на позвоночник подвижных и неподвижных металлических фиксирующих конструкций, благодаря чему существенно снижается степень искажения хребтовой линии. Осуществляется вживление корригирующей системы под общим наркозом, среднее время сеанса – 2-3 часа. Подвижные типы фиксаторов ставятся детям, так как их позвоночник продолжает расти.
Устанавливается устройство навсегда, его снятие предполагается только в случае появления осложнений. После операции на спину, возможно, потребуется надевать специальный ортопедический корсет продолжительное время. Предлагаем ознакомиться с некоторыми видами вмешательств. Стоит отметить, что это неполный перечень, сегодня существуют десятки операционных технологий, начало которым дали нижеизложенные методики.
-
Операция Харрингтона. Данный способ применяется с 60-х годов 20 века, впервые был апробирован в Америке. Его суть заключается в установке металлоконструкции, состоящей из стержней и подвижных крючков. Стержень-дистрактор крепится к вогнутой части кривизны позвоночника, стержень-компрессор устанавливают на выпуклую зону. Фиксация стержней производится посредством крючков, которые крепятся к дугам позвонков на необходимых уровнях. Далее выполняется задний спондилодез. После вмешательства накладывается гипс, с ним пациент проведет минимум 3 месяца, затем потребуется носить корсет от 6 месяцев до года. Степень искривления в итоге уменьшается максимум до 60% от первоначальных значений.
Если вы все еще терзаетесь из-за страхов сомнениями по поводу того, стоит ли делать выправление оси позвоночного столба, скажем одно, бояться в вашем случае неуместно. Вам, как никому известно, сколько страданий злосчастная болезнь приносит. Кроме того, современные ортопедические технологии шагнули далеко вперед, и сегодня вполне реально с минимальным дискомфортом пройти корректирующую процедуру.
Единственное, что вам предстоит выдержать, это не такое быстрое и легкое восстановление, как хотелось бы: оно составит от 6 до 12 месяцев. И, конечно, все пройдет благополучно, если здоровье вашего позвоночника будет в руках хирурга-профессионала.
Клиники исправления сколиоза
Вы должны понимать, что позвоночная система – это очень уязвимая часть опорно-двигательного аппарата, несущая в себе спинной мозг, из которого выходят пучки нервных волокон. И даже одна ошибка специалиста в момент многосложного сеанса может обернуться для вашего здоровья катастрофой. Поэтому любой операционный сеанс на позвоночнике нужно проходить только в хороших клиниках.
Идеальный вариант – выбрать достойное зарубежное медучреждение. Обращаем внимание на тот момент, как делают, к примеру, в Израиле подобные операции и в отечественных больницах. По профессионализму, применяемым технологиям и имплантационным системам, качеству оказания оперативной помощи Израиль находится на переднем крае медицинской науки.
Помимо Израиля, такой же безупречной спинальной хирургией славится Чехия.
Цены на аналогичную высокотехнологичную помощь в 2-3 раза ниже, при этом в них уже включена и стоимость полноценной реабилитации.
Хорошие рекомендации имеет Уфа, мы имеем в виду республиканские НИИ ортопедии и травматологии.
Ниже перечислим достойные медучреждения России, где делают коррекцию искривленного позвоночника взрослым. Хирургическим путем исправляют сколиоз у взрослых в Спб и других городах на удовлетворительном уровне в:
- РНИИТО им. Вредена (Санкт-Петербург);
- Клинике спинальной нейрохирургии и неврологии "АКСИС" (Москва);
- ЦИТО им. Н.Н. Приорова;
- Новосибирском НИИТО;
- НЦ "Восстановительная травматология и ортопедия" им. Илизарова (Курган).
В нашей стране преимущественно практикуют отечественные технологии и, соответственно, эндокорректоры российского производства. Распространенными из них являются методики Казьмина, Фищенко, Чаклина, Роднянского-Гупалова, Гаврилова.
Сколиоз 4 степени: подготовка к операции
К манипуляциям на позвоночнике пациент должен, прежде всего, подготовиться морально. Успокойтесь и отгородите себя от переживаний, в этом вам помогут медитация, аутотренинг, дыхательная гимнастика, возможно, работа с психологом. Помните, этот шаг – жизненная необходимость и единственный способ улучшить качество жизни и, конечно, внешний вид. Далее вам необходимо договориться с близкими людьми, которые смогут вам помогать и оказывать поддержку в послеоперационный период. Постарайтесь не перегружать свой организм, обеспечьте себе задолго полноценное питание, достаточный отдых и прогулки на свежем воздухе. Если имеется избыточный вес, постарайтесь его снизить, но не в ущерб своему организму. Это то, что касается самоподготовки.
Вам уже известны цены на подобный вид медуслуг по исправлению запущенного сколиоза? Да, процедуры не из дешевых, у нас их выполняют в среднем за 100 тыс. рублей, но если захотеть, можно попробовать пройти их по квоте. Но за диагностику и дальнейшую продолжительную реабилитацию вам все равно нужно будет платить. В подготовительный предоперационный этап вам необходимо будет пройти рентгенографию или КТ, спирографию, ЭКГ, сдать все необходимые анализы крови и мочи.
При сколиозе 3 степени или последней стадии больного обычно госпитализируют заранее, как правило, за сутки. Кстати, на стоимость повлияет еще тот факт, сколько вы пробудете в общей сложности под стационарным наблюдением. На услуги постоперационного ухода цены во всех клиниках разные, поэтому уточняйте их в лечебной структуре, где собираетесь оперироваться. Идем дальше. Итак, за несколько часов пациента вновь тщательно обследуют: измеряют АД, состояние легких, сердечно-сосудистой системы, замеряют рост и пр. Всегда перед оперативным процессом ставят клизму. За 10-12 часов до предстоящей процедуры по исправлению сколиотической дуги следует прекратить прием пищи.
Довольно часто многие люди, имея болезнь 2 степени, желают пройти соответствующую операцию. Но стоит внести ясность, что стоимость такого радикального вмешательства оправдана только в детском возрасте, когда, к примеру, у 12-летнего ребенка обнаружен стремительно развивающийся сколиоз. Тогда оперироваться в экстренном порядке необходимо, так как последствия в будущем могут быть серьезными. Непрогрессирующее заболевание 2 ст. у взрослых, тем более только поясничного отдела, не требует никаких оперативных вмешательств. Такого пациента необходимо лишь наблюдать и рекомендовать ему эффективные консервативные способы коррекции.
Практически всех волнует вопрос, а что если через какое-то время конструкция сломается? Да, такой исход не исключается, тогда потребуются манипуляции повторные, операции в ЦИТО по поводу ревизии (удаления конструкции).
Поломка имплантируемых деталей и повреждение позвонковых отростков вполне могут произойти из-за некачественной реабилитации, несоблюдения ограничений по физическому режиму, случайных травм, в конце концов, из-за планового износа металлических имплантатов. Поэтому, чтобы ваш корректор спины прослужил несколько десятилетий, а то и всю жизнь, тщательно выбирайте хирурга-ортопеда и строго следуйте всем врачебным рекомендациям после оперативного процесса.
Цена на операцию при сколиозе
Мы подошли к одному из животрепещущих вопросов: сколько стоит вмешательство по исправлению сколиозных дуг. В пределах России стоимость на него с учетом имплантируемых устройств составляет 100-330 тыс. рублей. Хирургия, которую предлагают ведущие клиники Спб и Москвы, самая дорогостоящая. Однако стоит учесть, что стоимость лечения определяют такие факторы, как тяжесть клинической проблемы, вид сколиозной деформации, тип эндокорректора и фирма-производитель данной продукции.
За рубежом хирургическая коррекция сколиоза стоит ориентировочно от 40 тыс. до 250 тыс. долларов США. Но это как раз тот случай, когда высокая цена соответствует безукоризненному качеству, чего не скажешь об отечественной медицине. Наименьший ценовой порог среди стран, лидирующих в сфере ортопедии и нейрохирургии, зафиксирован в Чехии – от 20 тыс. евро. Самое дорогое лечение в США и Израиле – от 50 тыс. долларов и более, в Германии в среднем 34 тыс. евро.
Операция по устранению сколиоза новыми технологиями
Исправление сколиоза технологией Апи Фикс (Api Fix) – новейшая тактика в современной нейрохирургии, которая предусматривает относительно малоинвазивную имплантацию прочного компактного механизма через миниатюрный разрез. Уникальный имплантат, который наделен возможностями постепенно регулирования, прикрепляют к позвоночнику при помощи всего лишь двух винтов, тогда как в общепринятых операциях используют в этих целях целых 20 винтов. Сеанс проводится под эндоскопическим контролем, длится не более 1 часа.
В течение 3-5 месяцев на определенных сроках специалист выполняет так называемое моделирование устройства путем его разблокировки и изменения угла изгиба, используя специальную иглу. После этого имплантат вновь "запирается" посредством игольного черескожного устройства. Таким образом, позвонковые и околопозвонковые структуры не испытывают травматического шока от радикальных изменений, а постепенно привыкают к новому выпрямленному положению. Особенно ценна данная технология для юных пациентов. Ее главное преимущество – малая травматичность, высокий результат, легкое восстановление, не вызывающее тягостных мучений и яркого ощущения инородного тела в спине.
Изобретение Api Fix принадлежит специалистам Израиля, и его по праву можно называть эффективным и нетравматичным, на то есть внушительная база клинических доказательств. Данная конструкция широко используется и в Европе (Чехии, Германии), где всегда следуют исключительно гуманным по отношению к пациенту тактикам хирургии.
Недавно арсенал современной нейрохирургии пополнила еще одна уникальная операция, основанная в Ирландии. В ходе операционного процесса, который тоже имеет небольшую инвазивность, в позвоночник имплантируют магнитные стержни. После процедуры их тоже поэтапно моделируют в нужном положении, но только посредством магнитного поля. Врач управляет стержнями, используя специально предназначенный пульт. Так, появляется возможность, не прибегая к очередному вскрытию костно-мышечного аппарата, щадящим образом удлинить и стабилизировать позвоночник, по максимуму уменьшить его деформацию.
Бесплатная операция при сколиозе: сколько ждать квоты?
Оперативное вмешательство при тяжелой форме детского и взрослого сколиоза утверждено приказом Министерства здравоохранения РФ и подлежит квотированию. То есть, государство, беря во внимание, что вы инвалид, обязуется полностью покрыть расходы за лечение. Поэтому вы можете сделать операцию совершенно бесплатно, если тяжесть вашего диагноза не противоречит установленным нормам МЗ: 3-4 степень нарушений сколиозного типа.
Но вам должно быть известно, что процесс получения квоты довольно длительный. Может пройти очень много времени, пока вся подготовленная вами медицинская документация пройдет проверку, соответствующие инстанции дадут добро и пока вам придет долгожданное приглашение в одну из клиник России, где практикуют подобное лечение по программе ВМП. Ожидания продлятся от 3 месяцев до 1 года. В особенных случаях, когда человек нуждается в немедленной госпитализации, органами здравоохранения принимается решение обеспечить пациенту ВМП по квоте без ожидания очереди.
Сколиоз: отзывы об операции и реабилитации
Изучая форум по исправлению сколиоза, многочисленная аудитория положительно высказывается о Чехии. Пожалуй, это единственная страна, которую можно смело рекомендовать нашим гражданам как наиболее выгодное место для российских медицинских туристов: в плане приемлемых цен, идеального качества оказываемых медуслуг по современным стандартам, первоклассной организации реабилитационного ухода.
И, наконец, сориентируем вас относительно особенностей послеоперационной реабилитации. В первые двое суток необходимо сохранять полный покой, лежа в кровати. Нельзя двигаться, переворачиваться, даже крутить головой. С третьего дня показана очень щадящая лечебная гимнастика, которую выполняют, не вставая с больничной койки. На третий день методист по ЛФК назначает щадящую лечебную гимнастику, которую сначала выполняют лежа в постели с помощью специалиста. Постепенно комплекс ЛФК расширяют и усложняют. Основная цель упражнений – повысить выносливость связочно-мышечного аппарата.
Сидеть не разрешается минимум 2 недели. Чтобы обезопасить прооперированный позвоночник от нежелательной нагрузки и облегчить состояние человека, с того момента, когда вы начнете самостоятельно двигаться, рекомендуется ношение специального ортопедического корсета съемного типа. На определенных этапах восстановления включаются массаж и процедуры физиотерапии. Выписку оформляют примерно через 14 суток после оперативного вмешательства, но начатый курс восстановления обязательно нужно продолжить в реабилитационном центре. До окончательного выздоровления вам потребуется 6-12 месяцев добросовестно выполнять все требования вашего лечащего доктора.
Перелом позвоночника – травма, способная полностью изменить и перечеркнуть привычные будни. Жизнь и здоровье человека, получившего такое повреждение, зависит от вида и уровня перелома, правильности транспортировки в больницу и времени получения квалифицированной помощи.
Причины перелома позвоночника
- Приложение силы, превышающей прочность нормальных костных структур. Обычно к такому эффекту приводит резкая перемена положения тела при падении, ударах, экстренном торможении транспорта с инерционным продолжением движения туловища
- Патологические переломы из-за нарушения структуры тел и дужек позвонков при остеопорозе (возрастном, связанном с длительным приемом стероидных гормонов), разрушении костей опухолью, воспалительным процессом
Чем опасен перелом позвоночника
Позвоночный столб поддерживает туловище, служит оболочкой для спинного мозга, из отверстий между позвонками выходят корешки спинномозговых нервов, обеспечивающих работоспособность всех органов. Главный критерий тяжести травмы – сохранение или нарушение стабильности после перелома позвоночника:
- Стабильный перелом – сохраняются основные опорные свойства позвоночника, нет смещения позвонков относительно друг друга или они не критичны
- Нестабильный перелом – позвоночник теряет свою основную несущую функцию, есть риск сдавления или разрушения вещества спинного мозга, корешков спинномозговых нервов
При обследовании у пациентов выявляются провалы в чувствительных и двигательных функциях, нарушается работа органов малого таза. Если такими симптомами проявляется свежий перелом позвоночника, лечение необходимо проводить незамедлительно. Пациента экстренно оперируют: устраняют воздействие осколков на спинной мозг, скрепляют разрушенные структуры между собой.
Чтобы легче понять, в каких случаях появляется нестабильность, вспомним анатомическое строение позвоночника и разберем условно выделенные опорные колонны. Если смотреть спереди назад, то сначала идут тела позвонков, соединенные спереди передней, а сзади – задней продольной связкой позвоночника, скрепляющие отдельные элементы в общую конструкцию. Задняя связка одновременно составляет переднюю границу спинномозгового канала – хранилища спинного мозга. По бокам и сзади этот канал образован дугами, отростками и связками. Каждые верхний и нижний позвонок дополнительно соединяется мелкими суставами.
- Передняя опорная колонна – передняя часть тел и передняя продольная связка
- Средняя опорная колонна – задние части тел и задняя продольная связка
- Задняя опорная колонна – дуги, отростки позвонков и соединяющие их пластинки и связки
Перелом передней опорной колонны – стабильный. При повреждении задней опорной колонны степень смещения зависит от тяжести поражения задней продольной связки. Комбинированное разрушение двух или сразу трех колонн – признак нестабильности.
Виды перелома позвоночника
По месту повреждения позвонка: Перелом тела, дужек или отростков или их комбинация.
По локализации
- Перелом шейного отдела
- Перелом грудного позвоночника
- Повреждение поясничного отдела
- Перелом крестца или копчика
По количеству затронутых костей
- Изолированный перелом одного позвонка
- Множественный перелом
По механизму возникновения травмы
- Направленное воздействие поражает тело позвонков: Компрессионный, Взрывной перелом позвонка (оскольчатый), Отрыв тела по типу «висячей капли»
- Резкое сгибание-разгибание – хлыстовая травма. Характерный пример – перелом шейного позвоночника при неожиданном торможении машины. Сопровождается вывихами и перерастяжением связок и мышц
- Ротационные травмы – возникают при боковом вращении туловища, повреждаются отростки и дуги
По степени выраженности неврологических провалов
- Неосложненный перелом позвоночника – реабилитация позволяет практически полностью восстановить все функции пациента. Всегда стабильный, без сопутствующих травм спинного мозга, нервных стволов. Благоприятно протекает, успешно лечится. Оставшееся снижение высоты тела позвонка, уменьшение размера межпозвонковых отверстий через несколько лет может вернуться развитием хронического болевого синдрома
- Осложненный – с сопутствующим повреждением спинного мозга, корешков спинномозговых нервов. Развиваются параличи, нарушение чувствительности, функционирования внутренних органов
Перелом и повреждение спинного мозга позвоночника на уровне шейных позвонков дает самые тяжелые симптомы и оставляет наиболее заметные признаки грубого неврологического дефицита. Отмечается паралич или раздражение диафрагмы – у пациента появляется стойкая икота, одышка. Полностью теряются все виды чувствительности, контроль над органами малого таза. Развиваются параличи как верхних, так и нижних конечностей, выраженные корешковые боли.
При осложненных переломах грудного отдела позвоночника человек сохраняет руки рабочими, но ноги и органы малого таза перестают ощущаться и контролироваться, мышцы напряжены и спазмированы, корешковый синдром – в виде опоясывающих болей.
Поясничный перелом позвоночника: симптомы паралича ног сопровождаются слабостью мышц, расстройствами мочеиспускания, выпадением преимущественно болевой чувствительности.
Защемление волокон конского хвоста проявляется признаками перелома в поясничном отделе, но в дополнение вызывает очень сильный болевой синдром в нижних конечностях, часто выраженный неодинаково в обеих ногах.
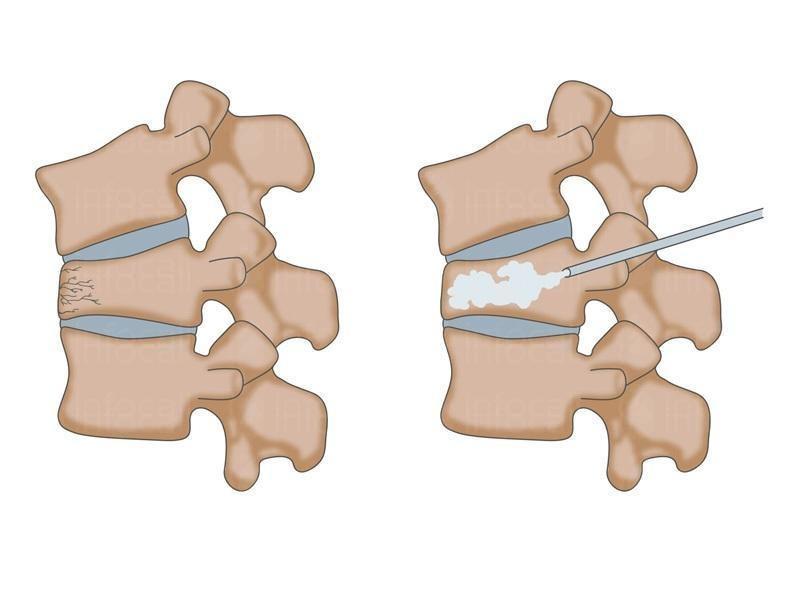
Компрессионный перелом позвоночника
Самый частый вид травмы позвоночника. Возникает при осевом воздействии на туловище, ударах по спине, падениях. Тело позвонка сплющивается, уменьшается в объеме и по высоте. Сильнее страдает передняя половина тела позвонка, поэтому он приобретает характерный треугольный вид с основанием, обращенным назад (в сторону спины и позвоночного канала). Из-за такой особенности этот вид переломов часто называют клиновидным.
По степени компрессии выделяют три степени:
- Тело позвонка теряет менее трети обычной высоты
- Уровень «проседания» составляет от трети до половины
- Высота уменьшается больше чем наполовину
При большой потере объема повреждаются не только передняя часть тела и передняя продольная связка, но и соответствующие задние структуры. Костные обломки смещаются в область с меньшим давлением – в сторону спинномозгового канала и сдавливают дуральный мешок. При разрушениях в шейном, грудном отделе и первого поясничного позвонка острые осколки и быстро усиливающийся отек часто сдавливают и разрушают спинной мозг. Нижний поясничный перелом позвоночника опасен защемлением волокон конского хвоста, отвечающих за работу всей нижней половины туловища.
Признаки перелома позвоночника
Общие для всех видов нарушения целостности костей:
- Боли при переломе позвоночника – первый симптом травмы. Если к ней привело внезапное воздействие внешней силы – боль появляется резко, она сильная, до шокового состояния. При патологических переломах из-за остеопороза или опухоли, боль в позвоночнике присутствует практически всегда, усиливаясь в момент компрессии тела позвонка. Обнаружить место перелома можно прощупыванием по выступающим остистым отросткам – при нажатии на больной позвонок пациент ощутит резкое усиление неприятных ощущений
- Отек окружающих тканей
- Иногда – раны, ссадины кожи, наружные и внутренние кровотечения
- Деформация поврежденной части позвоночника – неестественно повернутая голова при травме шеи, появление «горба» и асимметрия плеч при переломе грудного отдела позвоночника, боковое искривление и уменьшение расстояния между грудной клеткой и тазом при разрушении поясничных позвонков
- Невозможность обычных движений – появляется из-за сочетания боли, мышечного спазма и нарушения анатомического соотношения отдельных позвонков, их отростков и суставов между собой
Специфические признаки перелома позвоночника
- Сдавление и повреждение спинного мозга костными обломками
- Повышение давления в дуральном мешке и нарушение работы спинного мозга из-за отека вокруг
- Защемление и разрыв корешков спинномозговых нервов
- Проявляются симптомы выпадения функций, за которые отвечали поврежденные участки спинного мозга или нервы. Чем выше пострадало вещество мозга, тем тяжелее неврологический дефицит, развившийся после травмы. Прогноз дальнейшей жизни и возможности восстановления зависит от типа повреждения: Отек и ушиб спинного мозга при правильном и своевременном лечении уменьшается, состояние пациента улучшается, утраченные функции полностью или частично восстанавливаются. Размозжение вещества и полный поперечный отрыв мозга - полностью необратимое состояние, оставляющее пациентов после травмы глубокими инвалидами
Доврачебная помощь при переломе позвоночника
Обычно тяжелые травмы позвоночника происходят вдали от врачей и медицинских учреждений, поэтому главная опасность для пострадавшего – ухудшение состояния и утяжеление травмы при транспортировке. Основное правило – любой человек, получивший травму дома, на улице, в драке, ДТП должен рассматриваться как потенциальный пациент с переломом позвонков.
Ни в коем случае нельзя менять его положение тела, тянуть, вытаскивать из машины. Стремление сердобольных очевидцев «положить мягкое под голову», «уложить поудобнее» часто заканчивается повреждением спинного мозга костными обломками и смертью или инвалидностью для человека.
Правила транспортировки
- Обеспечить неподвижность шейного отдела – шею обкладывают валиками из одежды, имеющихся тряпок
- Перекладывают на носилки или доски только совместными усилиями трех-четырех человек одновременно по счету. При этом каждый фиксирует одну определенную часть тела
- Пострадавшего обездвиживают – при возможности пристегивают или привязывают к доске, щиту или жестким носилкам
- При первой же возможности провести обезболивание – это уменьшит шок
Диагностика переломов позвоночника
- Внешний осмотр – искривление поврежденных отделов с отеком кожи и тканей вокруг
- Неврологическое обследование – резкая болезненность при надавливании на остистые отростки, изменение болевой и других видов чувствительности, увеличение, уменьшение или асимметрия рефлексов, отсутствие активных движений в конечностях
- Рентгенологические исследования – рентгенограмма в двух проекциях, мультиспиральная компьютерная томография. Указывают точно на место перелома, уточняют его тип, поврежденные элементы
- МРТ – магнитно-резонансная томография. Уточняет степень повреждения мягких тканей и спинного мозга
- Миелография, люмбальная пункция, общеклинические и специальные лабораторные исследования – помогают врачам уточнить степень повреждения, выбрать тактику лечения
- Радиоизотопное сканирование – при переломе, вызванном опухолью или метастазами
Лечение перелома позвоночника
Проводится консервативно или хирургически. Выбор метода зависит от типа травмы, наличия или отсутствия повреждения спинного мозга или окружающих тканей, нарастания симптомов со временем.
Принципы консервативного лечения
Так можно вести пациентов со стабильными ограниченными переломами без повреждения спинного мозга и окружающих тканей.
- Для восстановления нормального расположения позвонков проводят вытяжение позвоночника с фиксацией правильного состояния
- Первое время (несколько месяцев) больной должен находиться в кровати. Длительность постельного режима зависит от вида и причины перелома, выраженности остеопороза, скорости сращения
- После того, как врачи разрешат вставать, больной носит жесткий или полужесткий корсет
- Назначают препараты, ускоряющие и улучшающие заживление, стимулирующие кровообращение и метаболические процессы
- Пациент получает препараты кальция в виде лекарств и с пищей
- Для полного восстановления проводят физиотерапевтическое лечение, постепенно и осторожно разрабатывают пострадавшие мышцы. ЛФК при переломе позвоночника проводят только под наблюдением и контролем врача
Оперативное лечение переломов позвоночника
Проводится экстренно и планово. Экстренные показания – угроза для жизни пациента, признаки сдавления и повреждения спинного мозга. В зависимости от состояния больного и вида травмы вид операции меняется:
- Декомпрессия – удаляются костные обломки, уменьшается давление на спинной мозг
- Стабилизация поврежденного сегмента позвоночника. Используются металлические (титановые), синтетические искусственные конструкции и кусочки собственной кости пациента (аутотрансплантант)
Эти типы вмешательства дополняют друг друга, делаются одновременно или в разный период. После проведенной операции больного ведут так же, как при полностью консервативном лечении.
Даже при самом благоприятном стечении обстоятельств травма позвоночника надолго выбивает из обычной жизни, требует длительного и упорного лечения, качественной реабилитации.
Предотвратить это состояние поможет продуманное и адекватное поведение: соблюдение правил ныряния, дорожного движения, отсутствие ненужного риска, своевременное обследование, прием препаратов кальция.
Медицинский центр “Мирт” имеет новейшее оборудование, опытных специалистов, которые проведут грамотное лечение после перелома позвоночника, составят оптимальную программу реабилитации после травмы позвоночника
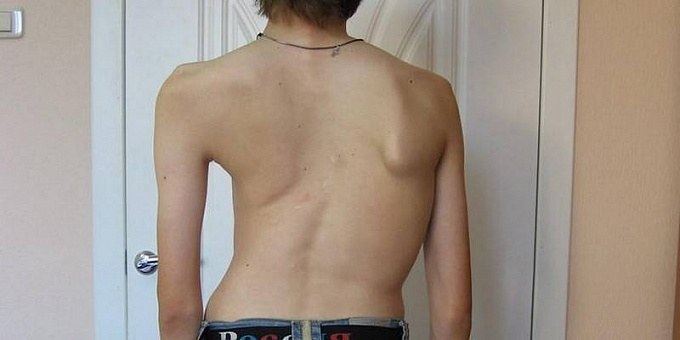
При выявлении проблем со здоровьем, которые повлекли за собой ограничения и трудности с общением, самообслуживанием, работой и тд., гражданин может получить группу инвалидности. Для этого необходимо иметь заключение МСЭ. В частности, шанс обрести особый статус и связанные с ним привилегии есть у лиц со сколиотической болезнью, то есть при искривлении позвоночника (в зависимости от степени выраженности проблемы). О случаях оформления инвалидности на фоне этого недуга, а также о других нюансах в рамках темы расскажем далее.
Инвалидность при сколиозе: кому и в каких случаях оформляют?
Сразу отметим, что назначение группы при сколиозе в ходе прохождения МСЭ — явление достаточно редкое. Дело в том, что сколиотическая болезнь на 2 и 1 стадии практически не проявляет себя в виде симптомов.
А вот при 3 и 4 стадиях наблюдается резкое ухудшение состояния, обычная жизнь и нормальное функционирование утрачиваются. И это уже может послужить основанием для установления группы инвалидности.
Как отмечают специалисты, соответствующий статус должен быть присвоен, если:
- сколиозу сопутствуют сильные боли;
- ааномалия затронула другие органы;
- очевидно прогрессирование проблемы;
- реабилитация спровоцировала осложнения;
- зафиксированы тяжёлые степени сколиотической болезни, то есть 3 или 4;
- потеряна возможность осуществлять профессиональные обязанности;
- больной нуждается в постоянной помощи со стороны других людей.
Важно! Члены комиссии могут не назначить группу при первом освидетельствовании, поэтому стоит подать документы ещё раз через некоторое время.
Какие группы инвалидности можно получить при сколиозе?
С учётом самочувствия и присутствующих у обследуемого ограничений на МСЭ дают конкретную группу.
3 группа
Гражданину со сколиозом при назначении «рабочей» группы будут учитываться следующие критерии:
- обострены патологические явления;
- заболевания продолжает развиваться;
- ствол позвоночника иммобилизирован;
- выраженный болевой синдром в спине;
- имеет место дыхательная недостаточность;
- нарушилась работа центральной сенсорной системы.
Важно! Несмотря на описанные проблемы человек должен сохранить способность к труду и самообслуживанию.
2 группа
Данная категория присваивается, если экспертная комиссия выявила:
- наличие резких обострений сколиоза;
- сбои в системе центральной сенсорики;
- 4 или 3 степени сколиотической болезни;
- периодическую дыхательную недостаточность;
- спад работоспособности и утрату прежних функций;
- необходимость оказания постоянной помощи (здесь же контроль и тд);
- нуждаемость в специальных техсредствах для нормализации движения и пр.
1 группа
Наконец, эта степень ограничений присваивается в крайне сложных случаях при диагностировании:
- 4 стадии сколиоза;
- параличе рук, ног;
- потери навыков самообслуживания;
- постоянной потребности в помощи;
- непереносимость даже небольших нагрузок.
Специфика присвоения инвалидности при сколиозе детям
- 3 группа — при обострениях болезни у детей не чаще 1-2 раз в год, при всём том нет сильной и резкой болезненности в позвоночнике;
- 2 группа — если недуг проявляется в виде обострений до 3 раз в год;
- 1 группа — основные суставы и позвоночный столб практически не двигаются, поэтому за больным нужно постоянно ухаживать.
Пошаговая схема получения инвалидности при сколиозе
1. Прежде всего, претендент на группу подготавливает и предоставляет в бюро МСЭ пакет документов, куда входят:
- паспорт обследуемого (плюс копии основных страниц);
- заявление формы 088/у-06;
- направление на Медико-социальную экспертизу;
- справка об условиях и характере работы (для трудящихся);
- заверенная кадровым работником копия трудовой книжки;
- характеристика из учебного учреждения (для детей и студентов);
- оригиналы и копии выписок, справок, заключений, подтверждающих болезнь;
- ИПР и заключение с предыдущего освидетельствования (если комиссия повторная).
2. Также в обязательном порядке перед МСЭ гражданин обязан обследоваться, сдать анализы. Например, понадобятся результаты:
- анализов крови, мочи и других общих.
Важно! Часто непосредственно на МСЭ назначают рентген или МРТ (магнитно-резонансную томографию). Второй метод предпочтительней, так как даёт возможность осмотреть в деталях структуру позвоночника.
3. Как только в бюро поступит необходимая документация, начиная с этого дня и в течение месяца будет назначена медкомиссия. Кроме обследуемого на экспертизе присутствует три специалиста. Но не исключается вовлечение стороннего эксперта, который имеет те же права, что и остальные члены комиссии (может задавать вопросы, голосовать и тд).
Процесс освидетельствования фиксируется в протоколе, где указываются важные сведения. На основании последних больному со сколиозом отказывают или назначают группу инвалидности. При положительном решении инвалид получает акт, справку о своём статусе и ИПР с рекомендациями.
Важно! По новым правилам сложное состояние или проживание в труднодоступной местности позволяет гражданину обследоваться заочно. Тогда экспертная комиссия выносит своё решение, основываясь только на документах.
Бессрочная инвалидность при сколиозе
Пожизненно особый статус закрепляют за человеком, если прошло:
- несколько лет с момента установления недееспособности;
- четыре года с тех пор, как инвалиду установили 2 группу;
- шесть лет со дня присвоения 2 группы ребёнку-инвалиду.
Плюс, бессрочно категорию оставляют, когда сколиоз признан неизлечимым или в течение 5 лет не наблюдается никаких улучшений.
Однако даже постоянная группа во всех представленных случаях не аннулирует обязанность больного периодически обследоваться и направлять полученные данные в бюро МСЭ. Как правило, осмотры повторяются каждые год-два.
Важно! Пенсионеры могут получить бессрочную группу сразу.
Снимается ли инвалидность после операции?
В большинстве своём рассматриваемый недуг не устраняется путём хирургического вмешательства. Операция облегчает состояние больного, но не восстанавливает функции позвоночника в полном объёме. Это означает, что обычно инвалидность у прооперированных граждан остаётся.
Как бы там ни было, после подобного лечения требуется повторное прохождение МСЭ. Если операция или другая ситуация поспособствовали отмене статуса, можно оспорить решение экспертов. Для этого требуется подать запрос в то же бюро, где проходило освидетельствование.
Далее назначается новое обследование. Если и по его итогам будут получены не удовлетворяющие гражданина результаты, ему следует обратиться с жалобой в федеральную комиссию МСЭ.
Важно! Последняя инстанция для решения подобных споров — суд, к которому важно подготовиться. В идеале не помешает обратиться к специализирующемуся на делах по инвалидности адвокату, а также обследоваться у независимых специалистов, предоставить убедительные доказательства ограничений по здоровью и тд.
Сколиоз (искривление) позвоночника бывает врожденным и приобретенным. И далеко не всегда он появляется лишь потому, что человек забывает держать осанку. В 80% случаев причина возникновения сколиоза неясна. Некоторые специалисты даже предполагают генетический фактор, так как расстройство имеет тенденцию распространяться в семьях. В любом случае важно вовремя распознать проблему и начать лечение. Разбираем все по полочкам.
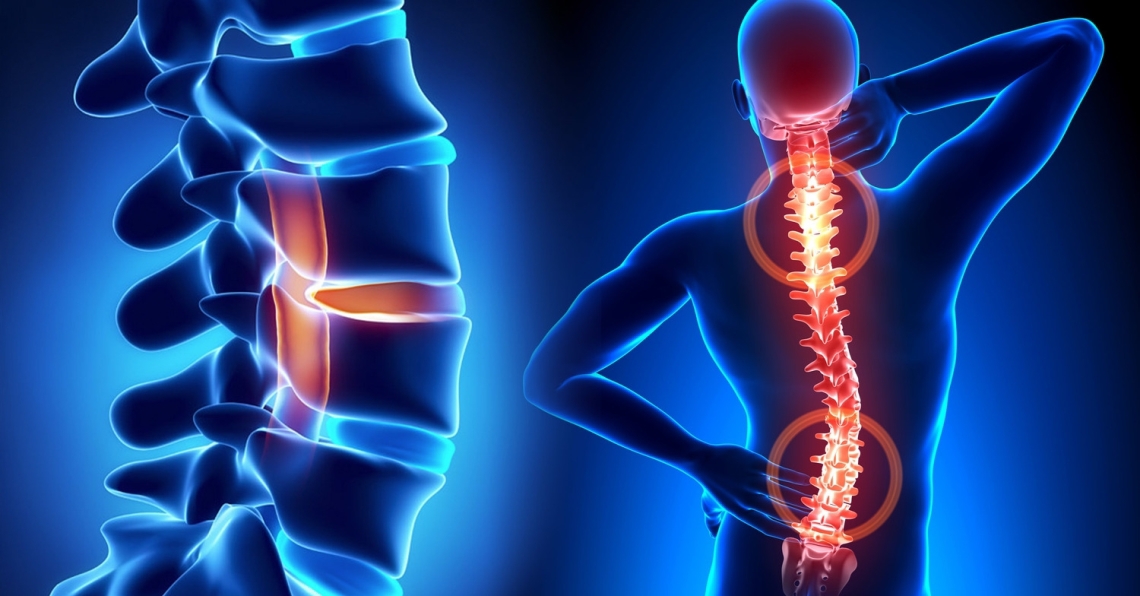
Разграничим сколиоз и сутулость
Сколиоз — это искривление позвоночника вправо или влево относительно своей оси. Деформация позвоночного столба может дополняться изменением положения лопатки или ребра. Наиболее распространенными считаются сколиоз грудного и поясничного отделов.

Если же легкомысленно отнестись к этой проблеме, кифоз может усугубиться сколиозом. Такая комбинация называется кифосколиоз.
Виды сколиоза
Обычно проблема появляется и развивается с 10 до 17 лет, особенно, когда подросток быстро вытягивается в росте. Важно не упустить этот момент, так как костная система у человека формируется в 20-25 лет.
Выделяют 4 вида сколиоза:
- Сколиоз 1 степени — минимальное искривление позвоночника, отклонение от оси меньше, чем на 10 градусов.
- Сколиоз 2 степени — отклонение на 11-25 градусов.
- Сколиоз 3 степени — отклонение на 26-50 градусов.
- Сколиоз 4 степени — отклонение более, чем на 50 градусов.
- С-образный сколиоз. Когда искривление происходит только в одном отделе позвоночника и только в одну сторону.
- S-образный сколиоз. Когда позвоночник по форме становится похожим на букву S.
- Z-образный сколиоз — три дуги искривления, самый редкий.
Дополнительные проблемы
О позвоночнике забывать нельзя. В нем находится спинной мозг, который отвечает за работу всех жизненно важных органов человека. Поэтому нарушения здесь способствуют возникновению различных заболеваний, их хроническому течению и отягощают лечение.
Ко всем внутренним органам от спинного мозга тянутся нервные волокна, которые отвечают за их нормальное функционирование. Заболевания позвоночника могут вызывать самые различные симптомы, начиная от головной боли, заканчивая болью в области желудка и сердца. Врачи смежных специальностей не должны забывать про позвоночник.
Провоцирующие факторы
- Несоблюдение нормальной осанки, чаще всего из-за неправильно подобранного письменного рабочего места;
- Неравномерное распределение нагрузки на плечевой пояс (неанатомичный рюкзак, чрезмерный вес, который приходится на себе переносить);
- Неправильная рассадка учеников в классе;
- Отклонение в развитии опорно-двигательного аппарата, которое вызывается длительным сидением и снижением двигательной активности.

- Нерациональное питание, которое может спровоцировать нарушение в организме ребенка процессов минерального обмена, развитие гиповитаминоза (болезненное состояние, возникающее при недостаточном поступлении в организм витаминов по сравнению с их расходованием);
- Нарушение режима труда и отдыха — самая распространенная причина, которая становится спусковым крючком как для детей, так и для взрослых.
Как распознать проблему еще в раннем возрасте
По косвенным признакам:
- когда ребенок сутулится;
- у него ненормальный наклон головы;
- несимметричное положение лопаток;

- изменена форма грудной клетки;
- асимметрия бедер, плеч;
- разная величина молочных желез у девочек;
- повышенная утомляемость;
- частые жалобы на боли в спине.
Точный диагноз помогает поставить рентгенологическое обследование. После получения данных вырабатывается индивидуальная тактика лечения, по тем же данным выставляется степень сколиоза.
Можно ли сколиоз вылечить полностью?
Можно, но придется приложить немало усилий. Выздоровление зависит от того, будете ли вы соблюдать следующие правила:
- четко выполнять все врачебные предписания;
- придерживаться правильного режима труда и отдыха;
- нормализовать рацион питания;
- носить поддерживающий или корригирующий корсет при необходимости;
- заниматься лечебной физкультурой и лечебным плаванием;
- посещать другие назначенные врачом процедуры.

После 25 лет абсолютное выздоровление становится проблематичным, однако помощь специалистов все равно необходима, чтобы ситуация не ухудшилась, а также чтобы повысить качество жизни.
Оперативное лечение показано только в том случае, если консервативные методы оказываются малоэффективными, а угол кривизны позвоночника неуклонно возрастает.
К кому обращаться за помощью?
Этой проблемой занимаются такие врачи, как ортопед, хирург, невролог, мануальный терапевт, врач ЛФК. Каждый врач выбирает индивидуальную схему лечения в зависимости от осложнений сколиоза на организм по его специальности. Начать лучше всего с терапевта, который направит вас к нужному специалисту.
Читайте также:

