Садят ли на больничный с ячменем
Опубликовано: 14.05.2024
Период нетрудоспособности при глазных болезнях определяется общей картиной проявления заболевания, его течения, а также условиями, в которых проживает и работает больной.
Если вы хотите узнать, как решить именно Вашу проблему - обращайтесь в форму онлайн-консультанта справа или звоните по телефону 8 (800) 350-29-87 . Это быстро и бесплатно !
Основания для выдачи бюллетеня в случае глазных болезней
Если болезнь поддается лечению, то выдается листок нетрудоспособности, который закрывается выздоровлением. При постоянном характере пациент отправляется на МСЭ.
Наиболее частыми основаниями оформления больничного являются травмы глаз и острые заболевания, которые характеризуются болевыми синдромами, боязнью света, слезотечением:
Документ не выдается если:
- офтальмолог определит, что по состоянию здоровья человек может работать;
- заболевание у пациента является хроническим, но не находится в острой стадии, и лечиться можно без отрыва от работы;
- лицо заключено под стражу, административный арест или лечебный осмотр проводится по направлению военного комиссариата;
- лицо проходит профилактический лечебный осмотр.
Сколько дней в среднем длится БЛ при конъюнктивите и других болезнях?
Общий срок больничного может варьироваться от 3 дней до года. Работнику оплачиваются все дни заболевания за год. При лечении на дому или при посещении больным лечебного учреждения документ выдается на срок до 10 дней. Бюллетень может продлеваться врачом максимум до 15 дней.
По большинству болезней глаз оформление бюллетеня показано в период острого проявления болезни, во время и после операции. Например:
Что влияет на продолжительность?
Причина, по которой оформляется бюллетень, влияет на продолжительность его периода. В зависимости от заболевания, необходимости проведения операции и тяжести состояния пациента срок больничного может меняться. Лечащий врач, руководствуясь Приказом, самостоятельно принимает решение, на какое время выписывать и продлевать документ.
На основании Закона больной может просить продления бюллетеня.
Если спустя 15 дней больничного пациент не выздоровел, назначается специальная врачебная комиссия. Она решает вопрос о выдаче нового документа, который может оформляться каждые 15 дней до излечения, но не более 10 месяцев. При получении травм или назначении операции период может продлеваться до года.
Оформление и оплата
Врачи при заполнении больничного используют утвержденные Приказом коды, которые заменяют описание того, что явилось поводом для выдачи документа. В случае болезней глаз применяется код 01, который обозначает заболевание.
- Если бюллетень выдается на 3 дня, его полностью оплачивает работодатель.
- С четвертого дня больничный оплачивается из средств ФСС. В любом случае оплачивается весь срок нетрудоспособности в размере, зависящем от стажа работника.
Мнение врачей
Врачи советуют обращаться за помощью к специалистам, а не заниматься самолечением. Только профессионал сможет определить серьезность болезни и подсказать, нужно открывать больничный или нет. Осложнения при офтальмологических заболеваниях могут давать не только снижение остроты зрения, но и полную утрату зрительной функции. Поэтому следует:
- оформить лист нетрудоспособности, если самочувствие не позволяет нормально работать;
- обращаться к врачу сразу, как только заболели.
Бюллетень является не только медицинским документом, но и юридическим обоснованием того, что можно законно отсутствовать на работе. Сроки отсутствия закреплены Законом и гарантируют работнику продление периода нетрудоспособности до полного восстановления после болезни.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Не нашли ответа на свой вопрос? Узнайте, как решить именно Вашу проблему - позвоните прямо сейчас:
8 (800) 350-29-87 (Москва)
8 (800) 350-29-87 (Санкт-Петербург)
Симптомы блефарита, прежде всего, визуальные признаки воспаления ресничного края века с распространением отека на мягкие ткани глазницы и даже структуры глаза. Воспалительный инфильтрат не имеет четкой границы из-за формирования иммунными клетками воспалительного вала между инфекционным очагом и здоровыми тканями.
Типичные симптомы заболевания
При всех формах блефарита, а по превалирующим внешним признакам со стороны глаза выделено шесть вариантов заболевания, отмечаются практически одинаковые симптомы разной степени выраженности.
Болезнь начинается с локальной отечности и покраснения свободного краешка век, которые постепенно распространяются дальше. Больной ощущает сильный зуд, вовлечение слизистой оболочки глаза — роговицы приводит к светобоязни — повышенная и болезненная чувствительность к яркому свету. Глаза быстро утомляются от обычной нагрузки.
Воспаленная кожа и слизистая внутреннего века вырабатывают значительное количество секрета, вследствие изменения микроэлементного состава и наличия продуктов жизнедеятельности микрофлоры, густеет слеза. Густая жидкость вязкой пленкой стелется по роговице, ухудшая остроту зрения.
На зоркость влияет и воспалительный отек прилежащих тканей глаза, роговица тоже становится плотнее и толще, снижается её прозрачность, развивается конъюнктивит. Возможно формирование воспалительной язвы роговицы и синдрома «сухого глаза».
В уголках глаз скапливаются сероватого цвета плотные и липкие выделения, намечается тенденция к склеиванию век и ресниц.
Мейбомиевые железы изменяют сальную секрецию, больше или меньше, но не в нормальном количестве. Любая форма заболевания может сопровождаться развитием халязиона — гнойной полости в сальной железе.
Характерные для частых вариантов блефарита симптомы
Лекарственное лечение разных форм заболевания имеет некоторые особенности, потому отмечают и отличительные — дифференциально диагностические визуальные признаки, позволяющие быстро поставить правильный диагноз уже при первичном офтальмологическом осмотре.
При простом блефарите края век утолщаются и краснеют, чуть позже, но тоже краснеет и конъюнктивальная оболочка глаза.
Начало аллергической формы вызывается контактом с аллергеном, характерен постоянный зуд, светобоязнь, слезотечение, жжение в глазах. Кожа века становится темнее, этот симптом именуют «аллергическим синяком».
При язвенной форме блефарита на веках образуются корочки, под которыми формируются мелкие болезненные язвочки. В дальнейшем язвочки заживают рубцами звездчатой формы, которые деформируют веки и изменяют направление нормального роста ресниц. В ряде случаев наступает выпадение ресничек — мадароз или обесцвечивание — полиоз и почти всегда склеивание. У перенесших язвенный блефарит края век становятся морщинистыми и утолщенными.
Симптомы редких форм заболевания
При чешуйчатом или себорейном блефарите на ресничных краях век скапливаются мелкие чешуйки, такие же чешуйки могут быть на бровях и волосистой части головы, как будто обсыпано перхотью. В некоторых случаях при этом варианте заболевания отмечают поседевшие ресницы и массовое их выпадение. «Седина в глазу» обусловлена нарушением синтеза пигмента, что не удивительно, ведь воспаление нарушает все биохимические процессы в глазу. У каждого третьего больного формируется сухой глаз из-за нарушения выработки слезы.
Симптом демодекозного клещевого блефарита — зуд, особенно нестерпимый после пробуждения и в тепле. Глаза наполняются липким пенистым секретом, формирующим на реснице белесую муфточку, что придает глазу крайне неопрятный вид.
При розацеа-блефарите на коже век выступают мелкие серо-красные узелки, дальше на их базе формируются мелкие гнойнички. У каждого шестого на веках отмечается сочетание симптомов розацеа с демодекозом.
Диагностика блефарита
Диагностика инфекционного воспаления века не сложна — довольно яркая клиническая симптоматика, в отличие от аллергического варианта, имеющего сглаженные симптомы, особенно при приеме лекарств от аллергии. Необходима консультация аллерголога-иммунолога и специальное тестирование.
Бактериальный процесс верифицируют, высевая на питательную среду собранный из глаза и с века секрет. Демодекозного клеща ищут под микроскопом на удаленных ресницах.
В обязательном порядке проводится обследование остроты зрения и биомикроскопия глаза, а дальше — всё, что нужно для конкретного пациента, имеющего не только глазки, а какое-то неблагополучие в организме, послужившее поводом для легкого присоединения инфекционного агента. Вот так это делают в Клинике Медицина 24/7 — ищут первопричину и находят, что исключает вероятность рецидива и длительное вялое течение процесса. Запишитесь на консультацию: +7 (495) 023-66-28
Причины блефарита — вызвать воспаление века способно множество микроорганизмов, но причиной возникновения может стать и совершенно безвредный для глаза здорового человека агент, который из-за сниженного иммунитета превращается во врага.
Самые частые причины возникновения блефарита
Рассмотрим разнообразные причины возникновения воспаления верхних и нижних век, локальная инфекция только одного века не считается блефаритом, это ячмень.
Основной причиной бактериального блефарита считаются золотистый и эпидермальный стафилококк, которые проникают в волосяные луковицы ресниц и вызывают их воспаление. Факторами такого этиологического риска служат сопутствующие хронические воспалительные заболевания миндалин и околоносовых пазух, преимущественно, составляющей нижнюю костную стенку глазницы гайморовой пазухи.
Кариес и инфекции полости рта поддерживают неблагоприятный фон, что способствует активизации бактериальной и грибковой флоры, случайно попавшей на веки и нашедшей там отличное место для проживания и размножения: тепло и сыро. Отмечено, что восемь из десятка страдающих стафилококковым процессом — женщины «около сорока лет», видимо, что-то не так у них с гормональной защитой.
Среди частых инфекционных агентов, вызывающих инфекцию замечены герпетические вирусы, инициирующие простой и опоясывающий герпес.
Причины неинфекционного воспаления век глаз
Блефариты могут возникать и без инфекции, так бывает при не леченных заболеваниях глаза, например, сухости глаза, или не корректируемой близорукости и дальнозоркости. Быстро утомляющиеся плохо видящие глаза привычно трут руками, как бы стимулируя их, по факту же просто втирая в веки инфекцию.
Аллергические реакции, затрагивающие оболочки глаза, тоже становятся благоприятным фоном для воспаления век. Частой причиной развития блефарита становится пыльца растений, косметические средства и бытовая химия.
Воспаление края века — краевой блефарит — вызывается патологией кожи и сальных мейбомиевых желез, выводные протоки которых открываются между ресничек. Сальный секрет смазывает веко, чтобы слеза не вызывала его мацерацию. Заболеваемость этим вариантом с возрастом увеличивается вследствие старения кожи и дисфункцией придатков кожи — желез.
При розовых угрях, которые становятся маркерами неблагополучия кожи, тоже развивается воспаление неинфекционной этиологии, оно поражает женщин с 30 до 50 лет.
Редкие причины заболевания
Клещи демодекс — сапрофиты людей и животных, то есть они всегда имеются на коже и никакой опасности для здорового человека не представляют. Но при снижении кожного иммунитета мирное сосуществование человека и демодекса прекращается, и они способны стать причиной блефарита, одновременно поражая края верхнего и нижнего века, хотя логичнее было бы предположить только локальное инфицирование, типа ячменя. Но получается полноформатный блефарит.
Причиной развития болезни может стать контактный дерматит, когда инфекция переносится на веки с другого участка больной кожи. Возможен вариант заноса инфекционного агента с кровью из болезнетворного гнойного очага, так бывает при распространенном туберкулезе и декомпенсированном сахарном диабете, когда «слетает» иммунитет.
Запыленность воздуха, частое пребывание на ветру, задымление тоже создают благоприятный фон для развития блефарита.
Как классифицируется заболевание
- В зависимости от причины и для более результативного лечения подразделяют на инфекционную и неинфекционную формы блефарита.
- По степени распространения различают краевой передний и задний, задний обусловлен патологией железок, передний — кожные болезни реснитчатой кромки.
- При преобладании воспалительных проявлений в уголках глаза говорят об ангулярном или угловом блефарите.
- По превалирующим симптомам подразделяют на себорейный или чешуйчатый, язвенный, угревой и смешанный.
- Аллергический и демодекозный блефарит.
Блефариты склонны к частым рецидивам и затяжному лечению, в Клинике Медицина 24/7 есть все необходимое для быстрой диагностики, а терапевтический потенциал ничем не ограничен, надо только использовать то, что нужно именно в этом случае, а что нужно, нашим специалистам хорошо известно. Запишитесь на консультацию: +7 (495) 023-66-28
Блефарит — воспалительное заболевание верхнего и нижнего век глаза в зоне роста ресниц, при неблагоприятном течении воспаление может распространиться и дальше по веку и на другие структуры глаза, существенно испортив жизнь и зрение.
Особенности блефарита
Поражение век бывает, как односторонним, так и двусторонним, нельзя сказать, что воспаление век одного глаза переносится легче, чем двух, здоровый глаз острой болью реагирует на попадание ресницы, а тут постоянно воспалены веки.
Вызвать патологию могут очень многие бактериальные, вирусные и грибковые агенты, клещи. Но может развиться и неинфекционный блефарит, вызываемый аллергическими факторами, сопутствующими заболеванию глаз.
Болезнь носит длительный, часто рецидивирующий характер. Плохо поддается лечению, может привести к тяжелым последствиям, вплоть до потери зрения.
Общие принципы лечения блефарита
Процесс лечения блефарита долгий, консервативный, то есть без хирургического компонента, но с местной и общей составляющей.
Кроме лечения непосредственно век глаза проводится санация полости рта, что подразумевает избавление от кариеса, лечение очагов хронического воспаления, к примеру, носовой полости и ротоглотки — тонзиллита и фарингита.
Обязательна частая санация краев век, очищение их от корочек и пленок. Назначаются по необходимости противопаразитарные препараты.
Внутрь тоже назначаются антибактериальные препараты, но не с целью убийства бактерий, а для уменьшения продукции стафилококком фермента липазы при блефарите на фоне нарушения функции желез и кожного заболевания розацеа. Оба процесса поддерживаются избыточным образованием жира, а тетрациклин и доксициклин изменяют производство жирных кислот, что способствует ликвидации воспаления века.
При аллергической форме используются антигистаминные и гормональные лекарства.
Одновременно проводится витаминотерапия, общеукрепляющее лечение.
Местное лечение без применения лекарств
Обязательная ежедневные гигиеническое процедуры, но это не обычное утреннее и вечернее умывание, а отпаривание гнойных корочек влажными компрессами.
При избыточной сальной продукции мейбомиевыми железами, расположенными по свободному краю у ресниц, причём в верхнем веке их вдвое больше, чем в нижнем, рекомендуется массаж. Эти железы смазывают века, чтобы кожа не раздражалась слезной жидкостью, дисфункция возникает при избыточной продукции сального секрета с трудностями его выделения.
Для лечения воспаления верхнего и нижнего века разработаны физиотерапевтические методики, с использованием высокочастотного ультразвука, электрофореза антибиотиков, облучения ультрафиолетом.
Лекарственная терапия
Прежде всего, это обработка и очищение антисептическими и щелочными растворами и каплями с антибиотиками. Можно смазывать края, но очень осторожно, зелёнкой 1% концентрации, наносить на очищенные глазки мази с гормонами и антибиотиками, помеченные как «глазная мазь».
Рекомендуется закапывание глаз специальными каплями с антибиотиками, кортикостероидами, но при клещевом демодекозном блефарите гормональные средства способствуют увеличению популяции клещей из-за снижения местного иммунитета, поэтому их применять нельзя.
Обязательно закапывают в глаза заменители слезы, так как воспаление век нарушает её образование и может высушивать поверхность глаза, способствуя распространению инфекции.
Прогноз заболевания
Если упорно и своевременно лечить блефарит, то прогноз в целом благоприятный, удается избежать нарушений зрения.
Иногда болезнь принимает рецидивирующее, затяжное течение, развиваются ячмени, халязионы, деформация век, трихиаз. Возможно снижение остроты зрения.
Заболевания глаз, даже невыраженные и малозаметные, способны нарушать жизнь, как не может сделать серьёзная хроническая болезнь всего организма. Глаза — это наше всё, и отношение специалистов Клиники Медицина 14/7 к офтальмологическим проблемам пациентов также ответственно, как к своим. Мы применяем только проверенные мировой наукой методики. Запишитесь на обследование: +7 (495) 023-66-28
alt="d9fc2e6d-252a-40c5-9190-4dffbec9d5c1-орвий23у.jpg.1024x0_q85.jpg" width="400" height="267" />
Вспышка коронавируса в России набирает обороты . В то же время период «обычных» сезонных простуд (ОРВИ) и гриппа у нас сейчас тоже в разгаре. Можно ли заразиться COVID-19 и «простудными вирусами» одновременно? Какие будут последствия? А если переболеешь простудой, то шансы заболеть коронавирусной инфекцией растут или, может, даже снижаются? Со списком наболевших вопросов мы обратились к врачу-пульмонологу, кандидату медицинских наук, доценту кафедры госпитальной терапии №1 Сеченовского университета Александру Пальману.
- Давайте сначала на секунду попробуем вычеркнуть из памяти термин «коронавирус», - предлагает доктор . - Представим классическую ежегодную ситуацию: у нас есть эпидемия гриппа. И плюс одновременно эпидемия острых респираторных вирусных инфекций – ОРВИ или, как говорят в народе, простуд. Можно ли за один сезон переболеть некой «простудой» с температурой и кашлем несколько раз? Наверняка, у многих есть такой опыт.
Теперь возвращаемся к COVID-19. По сути это тоже одна из острых респираторных вирусных инфекций, только более тяжелая. Грипп, кстати, также относится к группе вирусных респираторных инфекций и тоже может протекать достаточно тяжело. Переболеть именно гриппом, одним и тем же его штаммом в рамках одного эпидемического сезона можно только один раз. Но ничто не мешает человеку до этого гриппа или после него переболеть другими ОРВИ, теми самыми простудами.
ПРОСТУДИЛСЯ — ЖДИ COVID?
- Правда ли, что если человек перенес какую-либо ОРВИ, вызванную «простудными» вирусами, организм будет заметно ослаблен? И риск подхватить опасную коронавирусную инфекцию повышается?
- Все зависит от тяжести перенесенной респираторной инфекции и от общего состояния здоровья человека. Мы же не зря говорим нашим пациентам, что болеть на ногах — дурной тон и в отношении себя, и по отношению к окружающим. И если до сих пор это были пусть и настоятельные, но пожелания, то сейчас это критически важно. Потому что, если человек заболел коронавирусной инфекцией в легкой форме и чувствует себя относительно удовлетворительно, то, наплевав на все и выйдя на работу или просто в магазин за продуктами, он может заразить кучу народа. И совершенно не обязательно, что все эти люди точно так же будут болеть легко. Нет, они могут заболеть очень тяжело.
Но если обычный среднестатистический человек переболел какой-то ОРВИ, простудой, и адекватно ее пролечил (если требуется) или просто отсиделся дома, то это не значит, что он может заболеть COVID с большей вероятностью чем другие. Другое дело, если человек вместо того, чтобы сидеть на больничном неделю, провел дома два дня и вышел на работу, заглушив все симптомы «противопростудными порошками». Если у него через пару дней после этого случилась пневмония, то, извините, ничего удивительного. Человек просто не долечился.
Отдельная история — люди из группы риска. Это старшее поколение (60+), беременные женщины, пациенты с серьезными хроническими заболеваниями, в первую очередь с болезнями органов дыхания. У них риски действительно повышены и требуется более тщательное медицинское наблюдение. К этой же группе, по всей видимости, можно добавить тех, кто перенес ОРВИ или грипп в тяжелой форме. У них период восстановления после болезни дольше, и в это время они тоже находятся в группе риска, должны быть особенно осторожны.
ЧТО ЗНАЧАТ ИЗМЕНЕНИЯ В АНАЛИЗАХ КРОВИ
- Есть такая версия: если после любой простуды (ОРВИ) сдать анализ крови, то в нем будет снижено количество иммунных клеток лимфоцитов. А это точно говорит о том, что защита нашего организма перед новыми врагами ослаблена.
- Действительно, анализ крови после ОРВИ у некоторых людей немного меняется. Он выглядит чуть иначе, чем, скажем, после перенесенных бактериальных инфекций. Врачам хорошо известно, что при той или иной тяжелой болезни может развиваться так называемый вторичный иммунодефицит. И это найдет свое отражение в том числе в анализе крови. Но важно понимать: лабораторные маркеры (те или иные показатели в анализе крови. - Ред.) и клинический иммунодефицит это разные вещи. То есть: изменения в анализах, которые мы видим на исходе ОРВИ, в подавляющем большинстве случаев не сопровождаются заметными клиническими проявлениями. Реального ощутимого ослабления, ухудшения состояния организма не происходит. К тому же сниженные показатели, как правило, быстро восстанавливаются.
- Значит, это заблуждение, что организм обязательно ослабляется?
- Да, для подавляющего большинства людей практической роли это не играет (перенесение простуды в период эпидемии COVID. - Ред.). Кроме случаев, когда речь идет о пациентах, перенесших тяжелую форму «простудных» инфекций, пожилых, с хроническими заболеваниями и т. д.
МОЖНО ЛИ НАТРЕНИРОВАТЬ ИММУНИТЕТ
- Встречается и противоположное представление: пока болеешь ОРВИ, иммунитет успевает «натренироваться», и защита от коронавируса даже повышается. Тут есть здравое зерно?
- Естественно, наш иммунитет тем или иным образом реагирует на каждую болезнь, в том числе на перенесенную простуду. Но конкретно после острой респираторной вирусной инфекции у нас вырабатывается иммунитет исключительно к данному вирусу — возбудителю перенесенной ОРВИ. Это значит, что человек в этом же сезоне больше не заболеет инфекцией, вызванной таким же вирусом. Но таких простудных вирусов очень много. И мы знаем из практики, что многие люди болеют ОРВИ за сезон не раз. Если бы такой принцип («тренировки» иммунитета. - Ред.) работал, то мы бы болели за сезон строго один раз.
Точно так же прививка от гриппа ничуть не мешает заразиться другими «простудными вирусами».
От редакции: как сообщает Всемирная организация здравоохранения, такая прививка так же ничуть не снижает восприимчивость к коронавирусу.
ВОПРОС В ТЕМУ
А если вирусы нападут одновременно?
- Может ли человек заразиться несколькими вирусами одновременно? Скажем, заболеть сразу и простудой, и COVID?
- Теоретически — да. Практически — нужны серьезные исследования. Научных достоверных данных о коронавирусной инфекции , включая ее взаимодействие с другими вирусными возбудителями, накоплено еще все-таки недостаточно много. Сейчас это будут только предположения.
- Давайте разберем ситуацию из практики: если сейчас к врачу приходит человек с кашлем-температурой, то будут ли основания заподозрить у пациента сочетанную инфекцию, COVID и ОРВИ? И предпринять какие-то особенные меры?
- Что-то такое подозревать просто нет смысла. Уже не раз было сказано: отличить коронавирусную инфекцию от других ОРВИ по клинической симптоматике практически невозможно. Поэтому, если есть какие-либо признаки острого респираторного заболевания, нам важно не выяснять, сочетается ли тут ОРВИ и COVID-19, а установить: есть ли именно коронавирус у данного человека? Если коронавирусной инфекции нет, то не столь принципиально, какой другой возбудитель вызвал ОРВИ. Просто лечим человека симптоматическими препаратами. Потому что ОРВИ нетяжелого течения у здорового в целом человека специальной терапии не требует.
Если же диагностирована COVID-19, то принимаются меры по изоляции или госпитализации, особому медицинскому наблюдению и лечению.
Код вставки на сайт
alt="d9fc2e6d-252a-40c5-9190-4dffbec9d5c1-орвий23у.jpg.1024x0_q85.jpg" width="400" height="267" />
Вспышка коронавируса в России набирает обороты . В то же время период «обычных» сезонных простуд (ОРВИ) и гриппа у нас сейчас тоже в разгаре. Можно ли заразиться COVID-19 и «простудными вирусами» одновременно? Какие будут последствия? А если переболеешь простудой, то шансы заболеть коронавирусной инфекцией растут или, может, даже снижаются? Со списком наболевших вопросов мы обратились к врачу-пульмонологу, кандидату медицинских наук, доценту кафедры госпитальной терапии №1 Сеченовского университета Александру Пальману.
- Давайте сначала на секунду попробуем вычеркнуть из памяти термин «коронавирус», - предлагает доктор . - Представим классическую ежегодную ситуацию: у нас есть эпидемия гриппа. И плюс одновременно эпидемия острых респираторных вирусных инфекций – ОРВИ или, как говорят в народе, простуд. Можно ли за один сезон переболеть некой «простудой» с температурой и кашлем несколько раз? Наверняка, у многих есть такой опыт.
Теперь возвращаемся к COVID-19. По сути это тоже одна из острых респираторных вирусных инфекций, только более тяжелая. Грипп, кстати, также относится к группе вирусных респираторных инфекций и тоже может протекать достаточно тяжело. Переболеть именно гриппом, одним и тем же его штаммом в рамках одного эпидемического сезона можно только один раз. Но ничто не мешает человеку до этого гриппа или после него переболеть другими ОРВИ, теми самыми простудами.
ПРОСТУДИЛСЯ — ЖДИ COVID?
- Правда ли, что если человек перенес какую-либо ОРВИ, вызванную «простудными» вирусами, организм будет заметно ослаблен? И риск подхватить опасную коронавирусную инфекцию повышается?
- Все зависит от тяжести перенесенной респираторной инфекции и от общего состояния здоровья человека. Мы же не зря говорим нашим пациентам, что болеть на ногах — дурной тон и в отношении себя, и по отношению к окружающим. И если до сих пор это были пусть и настоятельные, но пожелания, то сейчас это критически важно. Потому что, если человек заболел коронавирусной инфекцией в легкой форме и чувствует себя относительно удовлетворительно, то, наплевав на все и выйдя на работу или просто в магазин за продуктами, он может заразить кучу народа. И совершенно не обязательно, что все эти люди точно так же будут болеть легко. Нет, они могут заболеть очень тяжело.
Но если обычный среднестатистический человек переболел какой-то ОРВИ, простудой, и адекватно ее пролечил (если требуется) или просто отсиделся дома, то это не значит, что он может заболеть COVID с большей вероятностью чем другие. Другое дело, если человек вместо того, чтобы сидеть на больничном неделю, провел дома два дня и вышел на работу, заглушив все симптомы «противопростудными порошками». Если у него через пару дней после этого случилась пневмония, то, извините, ничего удивительного. Человек просто не долечился.
Отдельная история — люди из группы риска. Это старшее поколение (60+), беременные женщины, пациенты с серьезными хроническими заболеваниями, в первую очередь с болезнями органов дыхания. У них риски действительно повышены и требуется более тщательное медицинское наблюдение. К этой же группе, по всей видимости, можно добавить тех, кто перенес ОРВИ или грипп в тяжелой форме. У них период восстановления после болезни дольше, и в это время они тоже находятся в группе риска, должны быть особенно осторожны.
ЧТО ЗНАЧАТ ИЗМЕНЕНИЯ В АНАЛИЗАХ КРОВИ
- Есть такая версия: если после любой простуды (ОРВИ) сдать анализ крови, то в нем будет снижено количество иммунных клеток лимфоцитов. А это точно говорит о том, что защита нашего организма перед новыми врагами ослаблена.
- Действительно, анализ крови после ОРВИ у некоторых людей немного меняется. Он выглядит чуть иначе, чем, скажем, после перенесенных бактериальных инфекций. Врачам хорошо известно, что при той или иной тяжелой болезни может развиваться так называемый вторичный иммунодефицит. И это найдет свое отражение в том числе в анализе крови. Но важно понимать: лабораторные маркеры (те или иные показатели в анализе крови. - Ред.) и клинический иммунодефицит это разные вещи. То есть: изменения в анализах, которые мы видим на исходе ОРВИ, в подавляющем большинстве случаев не сопровождаются заметными клиническими проявлениями. Реального ощутимого ослабления, ухудшения состояния организма не происходит. К тому же сниженные показатели, как правило, быстро восстанавливаются.
- Значит, это заблуждение, что организм обязательно ослабляется?
- Да, для подавляющего большинства людей практической роли это не играет (перенесение простуды в период эпидемии COVID. - Ред.). Кроме случаев, когда речь идет о пациентах, перенесших тяжелую форму «простудных» инфекций, пожилых, с хроническими заболеваниями и т. д.
МОЖНО ЛИ НАТРЕНИРОВАТЬ ИММУНИТЕТ
- Встречается и противоположное представление: пока болеешь ОРВИ, иммунитет успевает «натренироваться», и защита от коронавируса даже повышается. Тут есть здравое зерно?
- Естественно, наш иммунитет тем или иным образом реагирует на каждую болезнь, в том числе на перенесенную простуду. Но конкретно после острой респираторной вирусной инфекции у нас вырабатывается иммунитет исключительно к данному вирусу — возбудителю перенесенной ОРВИ. Это значит, что человек в этом же сезоне больше не заболеет инфекцией, вызванной таким же вирусом. Но таких простудных вирусов очень много. И мы знаем из практики, что многие люди болеют ОРВИ за сезон не раз. Если бы такой принцип («тренировки» иммунитета. - Ред.) работал, то мы бы болели за сезон строго один раз.
Точно так же прививка от гриппа ничуть не мешает заразиться другими «простудными вирусами».
От редакции: как сообщает Всемирная организация здравоохранения, такая прививка так же ничуть не снижает восприимчивость к коронавирусу.
ВОПРОС В ТЕМУ
А если вирусы нападут одновременно?
- Может ли человек заразиться несколькими вирусами одновременно? Скажем, заболеть сразу и простудой, и COVID?
- Теоретически — да. Практически — нужны серьезные исследования. Научных достоверных данных о коронавирусной инфекции , включая ее взаимодействие с другими вирусными возбудителями, накоплено еще все-таки недостаточно много. Сейчас это будут только предположения.
- Давайте разберем ситуацию из практики: если сейчас к врачу приходит человек с кашлем-температурой, то будут ли основания заподозрить у пациента сочетанную инфекцию, COVID и ОРВИ? И предпринять какие-то особенные меры?
- Что-то такое подозревать просто нет смысла. Уже не раз было сказано: отличить коронавирусную инфекцию от других ОРВИ по клинической симптоматике практически невозможно. Поэтому, если есть какие-либо признаки острого респираторного заболевания, нам важно не выяснять, сочетается ли тут ОРВИ и COVID-19, а установить: есть ли именно коронавирус у данного человека? Если коронавирусной инфекции нет, то не столь принципиально, какой другой возбудитель вызвал ОРВИ. Просто лечим человека симптоматическими препаратами. Потому что ОРВИ нетяжелого течения у здорового в целом человека специальной терапии не требует.
Если же диагностирована COVID-19, то принимаются меры по изоляции или госпитализации, особому медицинскому наблюдению и лечению.
Многие считают, что ячмень на глазу не способен доставить какие-либо проблемы и тем более вылиться в серьезные осложнения. Поэтому при его появлении некоторые просто не обращают на него внимание, а кто-то в домашних условиях пытается от него избавиться, используя имеющиеся лекарства или просто прибегая к народным средствам.
На самом деле ячмень на глазу — серьезный и неприятный недуг, с которым может столкнуться как взрослый, так и ребенок. Он появляется неожиданно и в каждом конкретном случае доставляет различные боли, дискомфорт и последствия.
Причины возникновения патологии
Основная причина возникновения ячменя — бактериальная инфекция, возбудителями которой могут стать:
- Гноеродные бактерии (стрептококк или золотистый стафилококк);
- Обитающий на ресницах паразит — клещ Демодекс.
А вот причины развития данных бактерий могут быть самые разнообразные, начиная от занесения грязи в глаза, ослабленного иммунитета и наличия заболеваний, заканчивая использованием грязных полотенец и некачественной косметики.
Когда бактерии попадают в фолликул ресницы, его работа начинает нарушаться, ткань воспаляется и в ней начинает скапливаться гной.
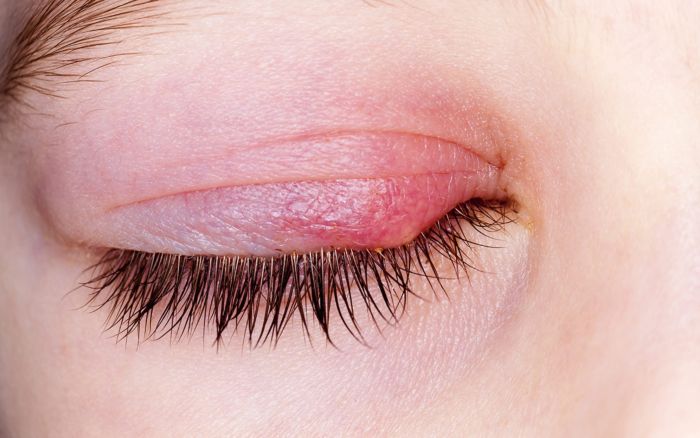
Факторы риска
Ячмень может появиться у людей любого возраста и пола, не зависимо также от образа жизни. Но все-таки существуют факторы, которые могут поспособствовать развитию данной патологии:
- Жирная кожа;
- Слабая иммунная система;
- Сахарный диабет;
- Наличие хронических заболеваний глаз (например, конъюнктивит);
- Наличие хронических заболеваний пищеварительной системы;
- Болезни эндокринной системы;
- Заболевания кожи (демодекоз);
- Постоянные высыпания фурункулов на теле;
- Сильное и частое переохлаждение (в некоторых случаях достаточно и одного раза);
- Недостаток витаминов, минеральных веществ или свежего воздуха;
- Несоблюдение основных правил гигиены;
- Наличие аллергий;
- Авитаминоз;
- Стрессы;
- Перенесенные травмы века (даже из-за обычного расчесывания);
- Использование дешевой и некачественной косметики и грязных косметических принадлежностей.
Любой вид ячменя может начать развиваться как из-за одной из вышеперечисленных причин, так и из-за нескольких одновременно.
Ячмень на глазу можно разделить на несколько видов, каждый из которых относится к определенной категории.
В зависимости от области (места) воспаления:
- Наружный — когда воспаляется волосяной мешочек у корня ресницы. Заболевание начинается с покраснения и припухлости на веке у ресничного края (ее также называют инфильтрат или группа воспалительных клеток). За 2-3 дня инфильтрат назревает и внутри него накапливается гной, а верхушка припухлости становится желтоватой. На 3-4 сутки головка припухлости вскрывается, и весь гной выделяется наружу, после чего все болезненные явления начинают утихать, а сам ячмень заживать.
- Внутренний — когда воспаляется хрящ в толще века, то есть инфильтрат начинает созревать на его внутренней стороне. В данном случае головка также будет формироваться 2-3 дня, а на 3 или 4 вскроется со стороны конъюнктивы, но на его месте может остаться небольшой рубец. Также такой вид может вызвать развитие халязиона.
В зависимости от количества гнойных головок (инфильтратов):
- Одиночные. Сопровождаются не более чем неприятной болью, которая стихает на 4-5 сутки.
- Множественные. Появление нескольких инфильтратов чаще всего сопровождается повышенной температурой и недомоганием всего организма. На фоне ослабленного иммунитета могут возникнуть и другие заболевания. В данном случае необходимо срочно обращаться к врачу, чтобы предотвратить развитие осложнений.
В зависимости характера болезни:
- Острый. Сопровождается сильным болями и обильным количеством гноя. Возможно возникновение других заболеваний. Лечение необходимо проходить под руководством врача.
- Рецидивирующий. Симптомы не такие болезненные, но необходимо выявить возбудителя, чтобы правильно подобрать антибиотики для лечения.
Симптомы
Перед появлением самого ячменя, нижнее и верхнее веко могут немного опухнуть, а также чесаться и зудеть. У края века появляется покраснение и в данном случае симптом можно спутать с аллергией или списать все на усталость глаз, но уже через сутки на месте припухлости появится четкое уплотнение (инфильтрат), которое нельзя спутать ни с какой другой патологией.

Основные симптомы появления ячменя:
- Покраснение или отечность века;
- Покраснение конъюнктивы;
- Ощущение стянутости;
- Появление припухлости;
- Зуд на крае нижнего или верхнего века;
- Глаз начинает непроизвольно слезиться;
- Формирование небольшого желтого гнойничка;
- Повышение температуры и головная боль (в редких случаях);
- Ощущение присутствия инородного тела на оболочке глаза.
Случается так, что кроме покраснения, которое сложно заметить, ячмень не проявляет никаких других признаков созревания, то есть не доставляет болей и дискомфорта до того момента, пока не начнет выделяться гной. Но такое явление случается в 1 случае из 10.
Принципы лечения
Обычно ячмень начинают лечить в домашних условиях, так как его появление может не доставлять особого дискомфорта и сильных болей, но когда заболевание затягивается, необходимо срочно обращаться к врачу. Ведь любая ошибка или несвоевременно начатое правильное лечение могут вызвать самые опасные осложнения, которые могут привести даже к потере зрения.
Первая помощь
Первым делом нужно избавить глаза от косметики или просто умыть лицо с мылом, а также забыть о мысли, что ячмень можно выдавить. Попытка самостоятельно выдавить гной может привести к заражению крови, что, в свою очередь, может вызвать воспаление глазницы, менингит, сепсис и многие другие опасные последствия.
При обнаружении первых признаков ячменя, покрасневшее место необходимо смазать спиртом, предварительно разведенный водой 1 к 1, либо зеленкой или йодом (процедуру проводить 3-5 раз за день). Главное при этом не попасть данными средствами на оболочку глаза. После этого нужно закапать глаза антибактериальными каплями (к примеру, альбуцид или левомицетин).
На ночь, на край века можно небольшим слоем наложить тетрациклиновую мазь.
Но такие методы можно использовать лишь в том случае, если головка ячменя еще не появилась, в ином случае процесс уже ничем не остановить.
Можно также ускорить процесс созревания ячменя. Для этого нужно развести столовую ложку соли в стакане с теплой водой и сделать на ночь компресс.
Медикаментозная терапия
Ячмень опасен тем, что под его видом могут развиваться различные другие опасные заболевания, такие как: халязион, опухоли и т.д., поэтому без собственной уверенности лучше обезопасить себя и обратиться к врачу. Те, кто страдает данной патологией уже не первой раз, могут спокойно оказать себе помощь самостоятельно. Для этого можно использовать антибиотики:
- Гентамицин;
- Пеницилин;
- Ципролет;
- Тобрекс;
- Эритромицин.
Закапывать любой из перечисленных антибиотиков следует от 3 до 5 раз в день.
На ночь на нижнее веко тонким слоем накладывается тетрациклиновую мазь (можно эритромициновую), но перед этим нужно обязательно тщательно вымыть руки.
Хорошим методом является УВЧ-терапия, но ее можно использовать при отсутствии у больного температуры и только после назначения врача.
Если покраснение, боль и отечность увеличились, а температура повысилась, значит нужно срочно обратиться в больницу или вызывать скорую помощь. Больному будут назначены антибиотики для внутреннего применения (офлоксацин или амоксил), а также препараты, которые способствуют повышению иммунитета (например, различные витамины, прополис, препараты эхинацеи и т.д.). В некоторых случаях станет неизбежным хирургическое вмешательство.
Полезное видео
Порядок выдачи листка нетрудоспособности:
Народные средства
Применять народные средства рекомендуется в сочетании с традиционными методами лечения, иначе есть шанс избавиться от ячменя не до конца, либо он может появиться через короткий промежуток времени снова.
Народных способов достаточно много, и все они пользуются популярностью уже долгое время:
- Подорожник. Листы подорожника тщательно промыть и высушить, после чего можно использовать в качестве повязки на ночь. Но такой метод может помочь только на начальных стадиях развития гордеуломы.
- Яйцо. Сварить яйцо, очистить и приложить к ячменю, пока оно не остынет. В данном случае важно знать, что такой метод работает только на ранних стадиях, если яйцо приложить уже на загноившийся ячмень, могут возникнуть тяжелые осложнения.
- Зверобой. Заварить траву в 1/2 стакане кипятка, дать настояться и остыть. После использовать для промывания глаз.
- Лавровый лист. Заварить 3-4 небольших измельченных лавровых листа в стакане кипятка, также положить туда ватный тампон и дать ему там набухнуть в течение получаса. После использовать в качестве примочек.
- Ромашка. Залить цветки 200 миллилитрами воды, дать настояться и остыть. После траву выложить на марлю и приложить к больному глазу.
- Алоэ. Выжать сок из листа алоэ, залить теплой кипяченой водой и делать три раза в день примочки.
- Спички, вата и чеснок. Выдавливаем чеснок в емкость. На спичку наматываем вату и макаем ее в чесночный сок. После аккуратно обрабатываем корни ресниц, стараясь не задеть оболочку глаза. Такой метод является дезинфицирующим и ускоряет процесс выздоровления.
- Почки березы, череда, багульник, фиалка и корень аира. Данные травы смешивают в одинаковых пропорциях, измельчаются, заливаются 1 литром воды и кипятятся в течение 10 минут. После, полученному напитку необходимо настояться в течение 12 часов и можно начинать принимать внутрь. Такой метод использует те, у кого ячмень является частой проблемой.
Дают ли листок нетрудоспособности при гордеолуме?
Несмотря на то, что появление ячменя считается в частых случаях несерьезным заболеванием и не требует постельного режима или госпитализации, иногда листок нетрудоспособности все-таки получить можно:
- Больному необходимо ежедневно проходить лечебные процедуры в стационаре;
- При необходимости хирургического вмешательства;
- Появление ячменя сопровождается высокой температурой, плохим самочувствием и прочими заболеваниями.
Основания для выдачи бюллетеня
Основанием для выдачи БЛ является заключение врача, который провел полное обследование пациента (в некоторых случаях требуется сбор анализов) и по полученным результатам назначил амбулаторное лечение или лечение на дому.
Сколько дней в среднем длится БЛ?
Срок действия больничного листа при ячмене в среднем может длиться от 7 до 15 календарных дней. Данный период зависит от состояния больного и прочих факторов.
Что влияет на продолжительность нетрудоспособности?
Стандартный срок больничного является 7 календарных дней, на увеличение продолжительности данного периода могут повлиять:
- Прогноз хода лечения, устанавливающийся врачом;
- Прохождение лечения в стационаре;
- Необходимость в операции;
- Общее самочувствие больного;
- Наличие температуры;
- Возникновение других болезней, которыми можно заразить окружающих и прочее.
Оформление и оплата
Больничный лист оформляется непосредственно лечащим врачом. Данную справку больной должен предоставить после полного выздоровления в отдел кадров, либо вышестоящему руководству. На основании данного документа работодатель выплатит компенсацию за весь период нетрудоспособности, в ближайшую предстоящую зарплату.
Размер компенсации будет зависеть от стажа и среднего заработка за последние два года, на основании Федерального Закона №255.
То есть, размер выплаты будет следующим:
- При стаже менее шести месяцев — пособие рассчитывается по МРОТ;
- При стаже более шести месяцев, но не больше пяти лет — 60 процентов от среднего заработка;
- От пяти до восьми лет — 80 процентов от заработка;
- Более восьми лет — оплата 100 процентов.
Заключение
Развитие ячменя можно избежать и даже за всю жизнь не узнать, что это такое, если соблюдать простые правила. Например, использовать для лица и глаз только подходящую косметику (особое внимание уделять ношению линз), не тереть глаза грязными руками, правильно питаться и постоянно поддерживать иммунитет.
Ячменем называется заболевание глазного века, которое характеризуется воспалением в волосяном мешочке ресницы либо в сальной железе около ее луковицы. Медицинское наименование патологии – гордеолум. Оно вызывает дискомфорт, поскольку отекший глаз с ячменем выглядит непривлекательно и сопровождается болевыми ощущениями при движениях верхнего либо нижнего века. Патология может проявиться независимо от возраста – как у взрослого, так и у ребенка. Заболевание поражает обычно один глаз.
Появление ячменя на глазу происходит неожиданно. Когда воспалительный процесс развивается стремительно, больных интересует, что делать в такой ситуации. Требуется немедленное лечение. Нельзя относиться к этому нарушению как к временному неудобству. Его возникновение свидетельствует о том, что иммунные силы организма снижены.
Причины и симптомы
Гордеолум возникает вследствие бактериальной инфекции. В большинстве случаев это золотистый стафилококк – грамположительная бактерия, способная сохраняться на кожных покровах и слизистых.
Провоцируют появление ячменя на глазу разные факторы:
- переохлаждение организма, ослабленный иммунитет, авитаминоз;
- несоблюдение правил гигиены глаз и век;
- стрессовые состояния, отсутствие полноценного отдыха, здорового сна;
- инфекционные заболевания либо период восстановления после них;
- наличие других проблем с органами зрения – конъюнктивита, блефаритов;
- повышенный уровень липидов в крови.
Применение некачественной косметики или ношение контактных линз также могут стать провоцирующими нарушение факторами, но они не являются первопричиной патологического процесса.

Основная симптоматика патологии:
- зуд и жжение века, повышенная слезоточивость;
- ощущение инородного предмета под глазом;
- покраснение, вздутие, отвердение нижнего или верхнего века;
- боль при прикосновении к поврежденной области и при моргании;
- гной в виде головки желтоватого цвета на припухлости;
- иногда – воспаление ближайших лимфатических узлов, повышение температуры.
Заразен ли ячмень
Для окружающих он не опасен, но только при условии соблюдений элементарных гигиенических правил. Риск заражения обычно возникает у маленьких детей. Ввиду своего возраста они еще не понимают важности соблюдения гигиены и поэтому часто страдают бактериальными инфекциями. Заражение возможно и при применении косметики больного. Но в целом изоляция взрослого либо ребенка, страдающего гордеолумом, не требуется.
Возбудители болезни находятся в гное, расположенном в мешочке ячменя. На поверхности бактерии отсутствуют. Но гноя внутри обычно немного, поэтому даже лопнувший ячмень не опасен. В 80% случаев гнойник прорывается ночью, когда больной спит. Гнойные массы, если и попадают куда-либо, то на лицо человека, его подушку, постельное белье. Дальше инфекция не распространяется.

Виды и стадии развития гордеолума
По локализации поражения могут быть следующих видов:
- Наружный ячмень. Более распространен по статистике. Инфекционно-воспалительный процесс локализован на краю века, так как инфекция оседает в сальной железе Цейса либо в ресничной луковице.
- Внутренний ячмень на глазу. Имеет другое название – мейбомит. Обусловлен проникновением патогенных микроорганизмов в проход мейбомиевых желез, находящихся с тыльной стороны края век.
По типу выделяют:
- Горячий ячмень. Ему присуще классическое развитие болезни, инфицирование локализуется в ресничном кармане – луковице либо железе Цейса. При терапии проходит примерно за неделю.
- Холодный ячмень (халязион, киста мейбомиева). Воспалительный процесс поражает мейбомиевые железы. Развивается очень медленно. На восстановление уходит 1–2 месяца. При наличии очень большого ячменя возможно его оперативное удаление.
Воспаление проходит стадии:
- Формирование гнойного стержня. Небольшая красноватая припухлость вызывает неприятные ощущения при движении веками.
- Формирование гнойника. Состояние больного на этом этапе могут облегчить лишь медикаменты.
- Прорыв гноя. Не свидетельствует о выздоровлении, однако больному становится гораздо легче. В этот период нужно держать глаза в чистоте и использовать назначенные лекарства, мази.
Как быстро вылечить ячмень
При возникновении ячменя на глазу как лечить его – зависит от этапа развития инфекции. Если принять меры на начальной стадии, есть вероятность того, что воспаление не распространится и отек пройдет через 1–2 суток. Для этого:
- Обрабатывают проблемный участок антисептиком. Подойдет медицинский спирт, который разбавляют с водой в соотношении 1:1, раствор бриллиантового зеленого или йода, настойка календулы.
- Выполняют сухое прогревание. Для этого разогревают на сковороде морскую соль либо любую крупу. Можно взять сваренное вкрутую яйцо. Выбранный источник тепла оборачивают чистой тканью и прикладывают к воспаленному месту, пока компресс не остынет.
Если воспаление все же развилось, лучше обратиться к врачу, поскольку необходимо лечение ячменя медикаментами. Из пораженной области обязательно должны выйти гнойные массы. Если этого не произошло естественным путем, выдавливать гнойник нельзя, чтобы не заразить кровь и другие органы. Офтальмолог в таких случаях делает прокол в стерильных условиях. Шрама от него не остается.
Для уничтожения бактерий используют капли от ячменя у взрослых – Тобрекс, Альбуцид, Левомицетин, Вигамокс, Гентамицин. Их закапывают 3–5 раз в сутки. Важно не допускать прикосновения флакона к глазу.
Быстрое лечение ячменя в домашних условиях обеспечено благодаря сочетанию капель с антибактериальными мазями. Последние закладывают на ночь, поскольку они могут временно снижать зрение. Но при их приобретении в аптеке непременно уточните, что вам нужны препараты именно для глаз. Многие из этих лекарств выпускают также и для кожи, содержание активных веществ в них выше, что может навредить зрительному аппарату. К ним относят Тетрациклин, Синтомицин, Гидрокортизон, Эритромицин, Макситрол.
Сколько проходит ячмень – зависит от разновидности патологии. Внутренний приходится лечить дольше, чем наружный – на полное выздоровление требуется от 1 месяца.

Профилактические меры
Профилактика включает соблюдение рекомендаций:
- Укрепление иммунных сил. Делать это следует всегда, не только при угрозе гордеолума или в межсезонье. Рекомендуется пить витамины, отдавать предпочтение свежим овощам и фруктам, больше двигаться, бывать на свежем воздухе, соблюдать режим дня.
- Своевременное устранение офтальмологических нарушений. При наличии склонности к глазным заболеваниям нужно регулярно посещать офтальмолога. Самодиагностика и самолечение обычно способствуют переходу патологии в хроническую форму.
- Соблюдение гигиенических норм. Нужно иметь свое личное полотенце, мыть руки с мылом, менять постельное белье каждые 1–2 недели, не пользоваться чужими косметическими средствами.
- Выработка привычки не касаться глаз. Делать этого не стоит даже в обычном состоянии, когда человека не беспокоят никакие проблемы. Это правило распространяется и на лицо – не следует его трогать в течение дня немытыми руками.
Несложные меры профилактики позволят избежать воспаления и сохранить глаза здоровыми.
Читайте также:

