Сколько дают больничный при лапароскопии грыжи
Опубликовано: 17.09.2024
Герниопластикой называются хирургические вмешательства, во время которых устраняют грыжи. Ранее часто употребляли термин «грыжесечение», но он не отражает сути лечения. Грыжу во время операции не иссекают, а вправляют в брюшную полость и укрепляют «слабое место», в котором она образовалась.
Наш эксперт в этой сфере: Рябов Константин Юрьевич Главный хирург, онколог, эндоскопист
Грыжа — выпячивание внутренних органов в естественное или искусственное отверстие брюшной стенки. Выделяют следующие ее составляющие:
- Грыжевой мешок — выпячивание париетальной брюшины, тонкой пленки, которая выстилает изнутри стенки брюшной полости.
- Содержимое грыжевого мешка — внутренние органы. В грыжевом мешке может оказаться любой орган, чаще всего наиболее подвижные: большой сальник, петли тонкой кишки, сигмовидная кишка.
- Грыжевые ворота — отверстие, через которое выходит грыжевой мешок.
Разновидности наружных грыж живота
Чаще всего грыжи встречаются у детей младше 1 года. Они практически всегда являются врожденными и связаны с нарушениями развития анатомических структур. В более старших возрастных группах распространенность грыж снижается, но среди детей старше 10 лет снова начинает расти и достигает максимума среди 30-40-летних людей. Второй пик приходится на пожилой возраст. У взрослых грыжи брюшной стенки чаще всего являются приобретенными. Их развитию способствуют такие факторы, как тяжелая физическая работа, поднятие тяжестей, хронические запоры, лишний вес или быстрое похудение, малоподвижный образ жизни, растяжение и ослабление тканей с возрастом, травмы, хирургические вмешательства на брюшной полости.
Чаще всего у взрослых людей встречаются следующие виды грыж:
- паховые — в 75% случаев;
- бедренные — 8%;
- пупочные — 4%.
В 12% случаев встречаются послеоперационные грыжи. Они образуются в местах, где находятся рубцы после хирургических вмешательств, в результате повреждения нервов, иннервирующих брюшную стенку.
Все остальные виды грыж встречаются примерно в 1% случаев.
Внешне грыжа выглядит как выпячивание под кожей в области пупка, живота, паха или в верхней части бедра. Оно увеличивается в положении стоя, во время напряжения, кашля, чихания, натуживания. Если лечь или нажать на грыжевое выпячивание, оно исчезает или уменьшается. Но грыжа может стать и невправимой.
Если положить руку на грыжевое выпячивание и покашлять или натужиться, можно почувствовать характерные толчки. Могут беспокоить запоры, боли в животе, проблемы с мочеиспусканиями (если в грыжевой мешок попала часть мочевого пузыря).
Если у вас возникли похожие симптомы, нужно обратиться к хирургу. В клинике Медицина 24/7 вы можете записаться на прием к ведущим специалистам в удобный для вас день, время.
Врач выявляет грыжу во время осмотра. Для уточнения диагноза и состояния внутренних органов может быть назначено УЗИ, компьютерная томография.
Можно ли обойтись без операции?
Существует единственная ситуация, когда грыжа может исчезнуть сама — это пупочная грыжа у детей. У них со временем укрепляются мышцы брюшного пресса и пупочное кольцо. До 5-летнего возраста есть высокий шанс, что грыжевое выпячивание пропадет. Во всех остальных случаях единственный способ избавиться от грыжи — хирургическое лечение, герниопластика.
Физические упражнения, народные методы, физиотерапия, массаж, — всё это не поможет. Чтобы предотвратить выхождение внутренних органов в грыжевой мешок, можно использовать специальное белье, бандажи, но это лишь временная мера. Ее применяют у людей, которым противопоказано хирургическое вмешательство:
- при тяжелых патологиях легких, сердца, почек в стадии декомпенсации;
- при циррозе печени;
- при злокачественных новообразованиях;
- при очень плохом состоянии пациента в силу заболеваний или возраста.
Что будет, если не провести своевременно операцию? Со временем грыжа будет увеличиваться, и выполнить герниопластику станет сложнее. Поэтому лучше прооперироваться сразу.
Кроме того, есть риск опасных осложнений:
- Ущемление грыжи. Орган, который находится в грыжевом мешке, сдавливается в грыжевых воротах, нарушается его кровоснабжение. Это приводит к сильной боли, отеку, покраснению, рвоте, нарушению дефекации. В таких случаях уже потребуется экстренная операция, и риски будут намного выше. Ущемление грыжи грозит некрозом органа, оказавшегося в грыжевом мешке, развитием кишечной непроходимости, перитонита, сепсиса.
- Воспаление грыжевого мешка проявляется похожими симптомами и может привести к таким же опасным последствиям.
Подготовка к герниопластике
При неосложненных наружных грыжах брюшной стенки операцию проводят в плановом порядке. Во время первичной консультации хирург осматривает пациента, проводит пальпацию (ощупывание) грыжевого мешка и грыжевых ворот, определяет, является ли грыжа вправимой, нет ли осложнений, назначает необходимые методы диагностики.
Пациент должен рассказать врачу о том, какими он страдает сопутствующими заболеваниями, какие препараты он постоянно принимает, нет ли у него аллергических реакций.
Перед герниопластикой нужно пройти стандартное предоперационное обследование. Оно включает анализы крови и мочи, исследование свертываемости, группы крови и резус-фактора, тесты на инфекции (вирусные гепатиты, сифилис, ВИЧ), ЭКГ, флюорографию, консультацию терапевта.
Герниопластику обычно проводят под общей анестезией (иногда можно под местной — например, если у пациента аллергия на препараты для наркоза). Поэтому за 8–10 часов до хирургического вмешательства нельзя ничего есть и пить.
Типы хирургических вмешательств
Раньше герниопластику всегда проводили открытым способом через разрез. Во время такой операции хирург рассекает ткани, выделяет грыжевой мешок, вскрывает его, осматривает содержимое и погружает в брюшную полость. Далее грыжевой мешок иссекают и накладывают швы. При необходимости брюшную стенку укрепляют сетчатым имплантатом.
В современных клиниках проводят лапароскопические операции. Вместо разреза на брюшной стенке делают несколько небольших проколов и вводят через них специальные инструменты. Лапароскопическая герниопластика имеет ряд преимуществ перед классической:
- минимальная травматизация тканей;
- более низкий риск рецидива, потому что нет большого разреза и рубца;
- сетчатый имплантат устанавливают не снаружи, а со стороны брюшной полости, это более надежно;
- более низкий риск осложнений;
- короткий восстановительный период;
- отличный косметический эффект: после операции на коже остаются едва заметные рубцы.
При натяжной герниопластике грыжевые ворота закрывают с помощью собственных тканей пациента. Хирург просто сшивает ткани, поэтому они находятся в натянутом состоянии, отсюда и название метода. Такой вид операции допустим при небольших грыжах.
При ненатяжной герниопластике для укрепления брюшной стенки используют сетчатые имплантаты из гипоаллергенных биосовместимых материалов. Они позволяют эффективно устранять даже большие грыжи и избегать рецидивов. За счет сетчатой структуры имплантата, ткани прорастают через него, и он надежно фиксируется. При этом пациент впоследствии не испытывает никакого дискомфорта.
В настоящее время именно ненатяжная герниопластика лапароскопическим доступом является золотым стандартом в лечении наружных грыж брюшной стенки. Она рекомендована экспертами Европейского общества герниологов (European Hernia Society, EHS-GREPA).
Запишитесь на прием к хирургу в клинике Медицина 24/7, и он определит оптимальный вид хирургического вмешательства в вашем случае. В нашей клинике применяются наиболее современные модели сетчатых имплантатов от ведущих производителей.
Реабилитационный период
Обычно пациентов выписывают на следующий день после лапароскопической герниопластики, иногда вечером того же дня. Практически сразу можно вернуться к привычной жизни, разрешается вождение автомобиля. Больничный выдают на 4–5 дней. В течение 1–2 дней могут беспокоить небольшие боли, их снимают обычными обезболивающими препаратами из домашней аптечки. Полное заживление тканей происходит через 2–3 недели. В течение этого времени нужно ограничить физические нагрузки, запрещается поднимать тяжести. Риск рецидива после лапароскопической операции практически нулевой.
При осложненных грыжах восстановительный период более долгий.
Возможные осложнения
В целом герниопластика — безопасная операция, большинство пациентов ее хорошо переносят и быстро возвращаются к привычной жизни. Однако, как и при любом хирургическом вмешательстве, есть риск некоторых осложнений: инфицирования, кровотечения, рецидива грыжи, нежелательной реакции на препараты для анестезии.
Если грыжу пришлось оперировать, когда она ущемленная, имеется некроз органа, перитонит, то риск осложнений будет более высоким.
Своевременная герниопластика — единственный эффективный метод профилактики ущемления, воспаления грыжи и других осложнений. Не стоит откладывать визит к хирургу. В клинике Медицина 24/7 вам готовы помочь ведущие врачи-специалисты.
Материал подготовлен врачом-онкологом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Большие гинекологические операции — один из методов лечения заболеваний женской репродуктивной системы. Такие операции позволяют устранить патологии и по-максимуму сохраняют возможность успешно зачать ребёнка.
В зависимости от оперативного доступа, операции в гинекологии делятся на несколько видов:
- лапароскопические: вхождение в брюшную полость через три небольших разреза в области пупка и подвздошных областях
- лапаротомические: через поперечный или продольный разрез
- влагалищные: не требуют разреза передней брюшной стенки
Все эти операции мы проводим в Центре новых медицинских технологий.
Лапароскопические операции
Лапароскопия — современный метод оперативной гинекологии. В ходе операции в брюшную полость через несколько проколов вводятся манипуляторы, оснащённые подсветкой, микрокамерами и микроинструментами. Чтобы брюшная стенка не мешала осмотру и операции, её приподнимают — нагнетают в брюшную полость воздух. Показания к лапароскопии:
- бесплодие неясной причины
- неэффективность гормональной терапии при бесплодии
- операции на яичниках (кисты и опухоли, склерокистоз)
- подозрение на спаечную болезнь, эндометриоз
- хронические тазовые боли
- миома матки
- внематочная беременность, разрыв трубы, перевязка маточных труб
- перекрут яичника, кисты, апоплексия яичника
- внутреннее кровотечение
- обследование малого таза
Как и у любого хирургического вмешательства, у лапароскопии есть противопоказания: тяжёлые сердечно-сосудистые и лёгочные заболевания; кома; шоковое состояние; выраженное истощение организма; нарушения в системе свёртывания крови; грыжа белой линии живота, передней брюшной стенки, диафрагмы.
Лапароскопические операции могут быть экстренными и плановыми. В первом случае, если речь идёт о спасении жизни пациентки, подготовка может быть минимальной. А вот при плановой операции нужно сдать анализы (общий анализ крови, биохимия, на свёртывание, ВИЧ, сифилис и гепатиты, анализ мочи, кровь на глюкозу, группа крови, резус-фактор) и обследования (гинекологический мазок, ЭКГ, флюорография, гинекологическое УЗИ). Если есть хронические заболевания, понадобится также заключение терапевта о безопасности наркоза.
За несколько дней до лапароскопии назначают лёгкую диету, а вечером перед операцией проводят очищение кишечника.
Лапароскопия выполняется под общей анестезией. В зависимости от объёма или локализации, используют 3 или 4 прокола. После дезинфекции кожи передней брюшной стенки, вводят троакары (устройства для прокола брюшной полости и введения инструментов).
В брюшную полость вводят углекислый газ, определяют объём и технику операции, тщательно осматривают брюшную полость и приступают к манипуляциям. Операция длится от 15-30 минут до нескольких часов. В финале операции ещё раз проводят ревизию брюшной полости, удаляют газ, выводят инструменты.
Преимущества лапароскопической операции
- короткий срок госпитализации
- малая травматичность, следовательно, минимальная послеоперационная болезненность
- косметический эффект — следы от проколов на коже почти не оставляют следов
- быстрое восстановление после операции
- меньше риск послеоперационных осложнений и спаек
Лапаротомические операции
Лапаротомия — инвазивная хирургическая операция, рассечение передней стенки живота для получения доступа к органам брюшной полости и малого таза. Показания к лапаротомии такие:
- крупные доброкачественные опухоли
- миомы матки больших размеров
- миомы матки, если женщина в будущем планирует роды
- эндометриоз
- разрыв яичника, сопровождающийся внутренним кровотечением
- перекрут придатков матки
- внематочная беременность
- выраженное воспаление и нагноение органов репродуктивной системы
- врождённые отклонения развития органов
Противопоказания к лапаротомии: патологии крови, которые влияют на свёртываемость; тяжёлые почечные, печёночные и сердечно-сосудистые заболевания; коматозное или шоковое состояние; сильное истощение организма.
Лапаротомия — открытое хирургическое вмешательство, поэтому она требует адекватной подготовки. Если операция будет плановой, то пациентке назначается всестороннее обследование: общий и биохимический анализ крови, исследование мочи, коагулограмма, УЗИ органов малого таза. Непосредственно перед операцией с пациенткой беседует анестезиолог. За 12 часов до лапаротомии исключен приём пищи и воды, показано очищение кишечника.
Если операция экстренная, то время подготовки сокращается до 30 минут — 2 часов (зависит от патологии). За это время у пациентки берут анализы крови и мочи, исследуют свёртываемость, определяют группу крови и резус-фактор.
В гинекологии в основном встречаются такие виды лапаротомии:
- Нижесрединная — разрез проводят по линии между пупком и лобковой костью.
- Лапаротомия по Пфанненштилю — ключевой метод в оперативной гинекологии. Используется при кесаревом сечении и некоторых патологиях яичников и матки. Разрез идёт в поперечном направлении по надлобковой кожной складке, отступая от лонного сочленения на 3-4 см. Такой разрез по нижней линии живота превращается в небольшой труднозаметный шрам.
При выполнении лапаротомии по Пфанненштилю, врач-хирург, профессор Игорь Олегович Маринкин выполняет поперечный разрез максимально низко, так, что после заживления шов не видно под одеждой
Преимущества лапаротомии
- техническая простота выполнения операции
- не требуются сложные инструменты
- такое хирургическое вмешательство удобно для хирурга
- метод не имеет ограничений по объёму вмешательства
Влагалищные операции
Влагалищным доступом выполняются вагинальная гистерэктомия (удаление матки) и вагинальная пластика (лечение опущения стенок влагалища).
При вагинальном удалении матки разрез делается в области верхушки влагалища. Через такой доступ хирург пересекает связки, удерживающие матку, кровеносные сосуды, и матка удаляется через влагалище.
Некоторые операции проводятся одновременно двумя доступами. Например, лапароскопически ассистированная влагалищная гистерэктомия или пластика влагалища с вентрофиксацией матки.
Для лечения стрессового недержания мочи, которое часто сопровождает опущение половых органов, в нашем Центре используется оригинальная операция с применением свободной синтетической петли (TVT-О). Метод был разработан в Университетском госпитале (Швеция) и сегодня является «золотым стандартом» в хирургическом лечении недержания мочи.
Операции TVT-O в нашем Центре проводит врач-хирург, акушер-гинеколог, профессор Игорь Олегович Маринкин
Преимущества операции TVT: малая травматичность, возможность контролировать натяжение петли (проленовая лента). Операция проводится под эндотрахеальной анестезией и длится около 30 минут. Подтверждённая эффективность метода 97%.
Бережный подход
Лапароскопию и гистероскопию мы можем провести одновременно, на одном наркозе — такой подход значительно сокращает сроки обследования, восстановления и расходов пациента на операцию. Также выполняем симультанные операции — одновременно на двух или более органах.
После гинекологической операции в Центре новых медицинских технологий восстановление проходит очень быстро. В стационаре придётся провести всего 1-3 дня, затем пациентка может выписываться. В зависимости от объёма операции выдаётся больничный лист на период, который необходим для восстановления пациента.
Отметим, наши хирурги нацелены на органосохраняющие операции.
Уважаемые пациентки! Если вам назначена операция, но вы не согласны с её объёмом, или если вас отказываются принять в других клиниках из-за сложности оперативного вмешательства — воспользуйтесь бесплатной консультацией наших опытных хирургов. Специалисты проведут осмотр, изучат результаты обследований и дадут рекомендации по хирургическому вмешательству, оптимальных сроках и объёме операции, методиках и периоде восстановления.
Европейская клиника Европейская клиника
Паховая грыжа — это патологическое состояние, при котором происходит полное или частичное выпячивание органов брюшной полости через ослабленные ткани пахового канала.
Классификация
В зависимости от периода возникновения, выделяют врожденные и приобретенные паховые грыжи. Врожденные грыжи возникают при опускании яичка из брюшной полости в мошонку. В норме, по окончании этого процесса должно произойти заращение гонадного листка брюшины, который прикроет паховый канал. Если этого не произошло, формируется дефект, через который могут пролоббировать внутренние органы. Приобретенные грыжи образуются в течение жизни из-за истончения или ослабления мышечно-апоневротического аппарата под действием провоцирующих факторов.
Вторая классификация основана на анатомических особенностях грыжи. Здесь выделяют:
- Косые грыжи — входными воротами служит внутреннее паховое кольцо. При этом грыжевой мешок располагается рядом с семенным канатиком.
- Прямые грыжи — грыжевыми воротами служит медиальная ямка, расположенная напротив наружного пахового кольца. Ни паховый канал, ни семенной канатик не затрагиваются.
- Комбинированные грыжи. Это сложное образование, в состав которого входят и косые, и прямые грыжи, при этом они не сообщаются между собой.
Причины возникновения паховой грыжи у мужчин
У взрослых мужчин образованию паховых грыж способствуют анатомические особенности пахового канала — он шире, короче и не так хорошо укреплен мышцами и сухожилиями, как у женщин. Однако одних только анатомических особенностей недостаточно, нужны еще провоцирующие факторы:
- Возрастные изменения, которые приводят к ослаблению тонуса мышц и соединительнотканных структур.
- Системные заболевания, приводящие к нарушению работы мышц.
- Частое повышение внутрибрюшного давления. Такое состояние характерно для запоров, хронического кашля, ожирения и др.
Диагностика заболевания
Диагностика заболевания производится на основании жалоб, данных физикального осмотра и инструментальных методов исследования.
Жалобы
Основной жалобой при паховой грыже является опухолевидное образование в паховой складке, которое увеличивается при натуживании и исчезает (или по крайней мере уменьшается) в лежачем положении. Периодически в этом месте возникают ноющие тупые боли различной степени интенсивности, которые могут отдавать в крестец.
Физикальный осмотр
Физикальный осмотр проводится в двух положениях — горизонтальном и вертикальном. При этом оценивается размер образования, его болезненность, форма, а также возможность вправления.
Инструментальная диагностика
Для дифференциальной диагностики проводят герниографию и ультразвуковое исследование. При необходимости назначаются дополнительные методы исследования.
Как подготовиться к удалению паховой грыжи
Для подготовки к пластике паховой грыжи необходимо пройти стандартное обследование, которое проводится при всех хирургических вмешательствах. Сюда входят:
- Общеклинические анализы — кровь, моча, биохимия.
- Анализ крови на инфекции — сифилис, ВИЧ, гепатиты В и С.
- Коагулограмма — анализ, отражающий функционирование кровесвертывающей системы.
- Определение группы крови и резус-фактора.
- Измерение артериального давления.
- Флюорография грудной клетки (не старше года).
- ЭКГ.
Помимо этого, в рамках предоперационного обследования, по показаниям может быть назначено ирригоскопия, осмотр гинеколога, цистоскопия, компьютерная томография. Как правило, такая обширная диагностика требуется при больших грыжах с вовлечением в процесс внутренних органов малого таза.

Подготовка непосредственно перед операцией
У больных с грыжами больших размеров зачастую наблюдается смещение внутренних органов. При их вправлении, изменяется уровень внутрибрюшного давления, что может отразиться на деятельности сердечно-сосудистой и дыхательной систем. Чтобы заранее подготовить больного к таким изменениям, рекомендуется производить вправление грыжи (если это возможно) с наложением на несколько часов компрессионной повязки. Это позволит ему адаптироваться к изменяющимся условиям.
Накануне операции необходимо сбрить волосы в паху и на лобке. Также проводится очищение кишечника. В день операции нельзя пить и принимать пищу.
Показания и противопоказания к операции
Показанием к плановому удалению паховых грыж является неосложненное заболевание. При выборе хирургической техники, учитывают состояние пациента, его возраст и анамнез. Обязательно оцениваются риски.
Отказать в плановой операции могут в следующих случаях:
- Паховые грыжи гигантских размеров у пациентов старше 70 лет с декомпенсированными нарушениями работы сердечно-сосудистой системы.
- Цирроз печени, осложненный асцитом, увеличением селезенки, расширением вен пищевода.
- Декомпенсированный сахарный диабет.
- Паховые грыжи, которые возникли после проведения паллиативных операций, например, при лечении злокачественных новообразований.
Экстренные операции проводят, когда имеется угроза жизни пациента. Например, при ущемлении грыжи или возникновении кишечной непроходимости на ее фоне. Как таковых противопоказаний в этом случае нет, даже при тяжелом состоянии больного или его весьма почтенном возрасте, когда риск осложнений довольно велик.
Информация о видах операций по удалению грыж и их особенностях
Все имеющиеся на сегодняшний день методы удаления грыж подразумевают проведение следующих этапов:
- Разрез на месте выпячивания грыжевого мешка.
- Вправление внутренних органов в брюшную полость.
- Пластика грыжевых ворот.
Последний пункт является ключевым, поскольку именно он должен предотвратить рецидив заболевания. Все виды пластики грыж делятся на две большие группы:
Натяжная герниопластика — ворота грыжи ушиваются собственными тканями. При этом паховый канал сужается до нормальных размеров — 0.6-0.8 см. Недостатком этой операции является высокий риск рецидивов, долгая болезненность в послеоперационном периоде и довольно продолжительная реабилитация. В этой связи, в экономически развитых странах данный метод практически не применяется, за исключением лечения детей до 16 лет.
Ненатяжная герниопластика — для укрепления грыжевых ворот используются искусственные импланты (как правило, они имеют вид сетки, выполненной из инертных синтетических материалов). Имплант не только берет на себя нагрузку, возникающую при повышении давления, но и укрепляет ткани, препятствуя их растяжению и обратному образованию грыжевого выпячивания. Использование имплантов позволяет сохранить анатомию пахового канала и избежать натяжения тканей. Это обеспечит более легкий восстановительный период.
Лапароскопическая операция
Лапароскопическая операция — относительно новый малоинвазивный метод удаления паховой грыжи. Все манипуляции производятся через несколько небольших проколов. Это позволяет свести к минимуму повреждение тканей. Соответственно, пациент испытывает меньше боли и дискомфорта в послеоперационном периоде. Трудоспособность восстанавливается буквально в течение пары дней. Во время данного вмешательства используется специальная техника: лапароскоп, который обеспечивает обзор операционного поля, и троакары с миниатюрными инструментами, с помощью которых устраняют грыжевое выпячивание, устанавливают и фиксируют сетчатый имплантат.
Лечение без операции
Консервативное излечение паховых грыж невозможно, даже у маленьких детей.
Послеоперационный период
Особенности операционного периода будут различаться для каждого вида герниопластики. Наиболее продолжительный и болезненный этап восстановления после удаления натяжным методом. Период нетрудоспособности при этом может достигать нескольких недель. Легче всего переносится лапароскопическая операция, поскольку она предполагает минимум вмешательства на тканях. Восстановление после нее происходит в течение нескольких дней.
Каким бы образом не была проведена операция, в первое время необходимо воздерживаться от физических нагрузок, особенно тех, которые приводят к повышению давления в брюшной полости. Также рекомендуется наладить питание, чтобы избегать образования запоров. Возвращаться к труду и возобновлять физическую активность можно только после консультации с врачом.
Возможные осложнения
Современные методы планового удаления грыж очень редко приводят к нежелательным последствиям. Несколько сложнее ситуация при экстренных операциях, которые выполняются на осложненных грыжах, особенно у пациентов с сопутствующими заболеваниями:
- Гематомой в области паха.
- Отеком мошонки.
- Болевым синдромом.
- Серомой кожной раны.
- Раневой инфекцией.
- Нарушением мочеиспускания.
- Рецидивом грыжи.
Прогноз
При отсутствии лечения паховая грыжа неизбежно будет прогрессировать и осложняться. Поэтому ее рекомендуют обязательно оперировать, причем чем раньше проведена операция (пока еще нет выраженных изменений мягких тканей), тем больше шансов на радикальное излечение без последующих рецидивов.
Однако в любом случае, чтобы избежать возвращения проблемы рекомендуется соблюдать нехитрые рекомендации:
Грыжа живота — это операция, которая может проводиться как в экстренном, так и в плановом порядке. Данная процедура является одной из наиболее часто проводимых в стационаре. В этой статье мы расскажем, из-за чего появляется грыжа живота и какие признаки говорят о том, что ее необходимо срочно удалять.
Виды и причины появления
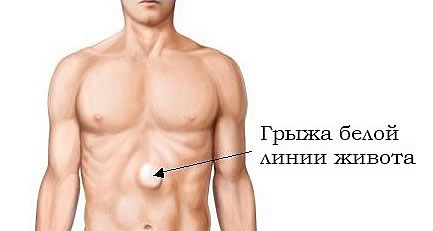
Есть два основных вида грыжи белой линии живота, которые подлежат операции — приобретенные и врожденные. Обычно они располагаются прямо над пупком. Защемляются такие грыжи очень редко. В большинстве случаев их размер не превышает 10 сантиметров.
Боль в области органа, в котором расположился грыжевой мешок, чаще всего сопровождает клиническую картину. Таким местом может стать:
- мочевой пузырь,
- петли тонкой кишки,
- сальник.
Если в грыжевые ворота попадают петли кишечника, это может сопровождаться острой болью и жжением. Стоит отметить, что детям операция по удалению грыжи белой линии живота проводится крайне редко. Все дело в том, что у них такое заболевание практически не встречается.
- склонность к запорам;
- детский или пожилой возраст;
- нарушение анатомической целостности передней брюшной стенки, из-за ранее перенесенных операций;
- тяжелый физический труд;
- мужской пол;
- склонность к повышенной массе тела;
- сильный кашель или крик;
- повторные сложные естественные роды;
- травмы.
Способы удаления грыжи живота
Герниопластика (так называется операция в случае грыжи живота) может быть выполнена одним из следующих способов:
Герниопластика (так называется операция в случае грыжи живота) может быть выполнена одним из следующих способов:
1. ушивание дефекта в белой линии кисетным, П-образным, узловыми и другими видами швов;
2. пластика собственными тканями;
3. лапароскопическая операция.
Специалисты советуют проводить операцию по удалению грыжи белой линии живота в плановом порядке, не дожидаясь того момента, когда осложнения дадут о себе знать. В противном случае понадобится экстренное вмешательство, которое затем потребует долгого восстановления.
Процедура требует определенной подготовки. Прежде чем проводить операцию по удалению грыжи живота, пациенту понадобится сдать ряд анализов:
- клинический анализ крови; общий анализ мочи;
- биохимический анализ крови;
- коагулограмма – анализ на свёртываемость крови и длительность кровотечения;
- определение группы крови и резус фактора;
- кровь на реакцию Вассермана, ВИЧ, гепатиты;
- рентгенография органов грудной клетки;
- ультразвуковая допплерография сосудов нижних конечностей;
- при наличии сахарного диабета показана консультация эндокринолога.
Пациентам, у которых диагностирована язвенная болезнь желудка или двенадцатиперстной кишки, необходимо выполнить ФГДС.
Как проводится операция по удалению грыжи живота
В случаях, когда содержимым грыжевого мешка является предбрюшинный жир, операция по удалению грыжи живота подразумевает наложение П-образных швов. Перед этим специалист должен проверить, что у грыжевых ворот находится только брюшной жир и отсутствуют петли кишечника.
Если же речь идет о случаях, когда имеются большие выпячивания, проводится такая операция, как удаление грыжи белой линии живота. Операция выполняется лапароскопически и включает в себя установку сетки в область расхождения листков апоневроза.
Также бывают ситуации, когда может потребоваться имплантация сетки. Это необходимо, если при удалении грыжи живота не хватает местных тканей для выполнения пластики. К этому способу могут прибегнуть и в таких ситуациях, если есть вероятность рецидива грыжи или же соединительная ткань слишком рыхлая и мягкая.
Наложение сетки при выполнении операции по удалению грыжи живота имеет множество достоинств:
- Рецидивы грыж практически исключены.
- Послеоперационный период проходит значительно легче — пациент почти не испытывает болей в послеоперационной ране, потому что натяжение местных тканей в зоне оперативного вмешательства.
- Больной быстрее восстанавливает качество своей жизни.
- Длительность оперативного вмешательства сокращается.
- Значительно меньшее количество шовного материала используется в процессе операции, и, следовательно, снижается риск возникновения лигатурных свищей.
- Сетка быстро прорастает фиброзной тканью и капиллярами, не отторгается, поэтому потом ее не надо удалять.
При расхождении прямых мышц живота сбоку от белой линии используется лапароскопия. Она позволяет сделать вмешательство в ходе операции по удалению грыжи живота менее травматичным. Также в таком случае восстановительный период проходит во много раз легче.
Удаление грыжи живота с применением лапароскопической методики дает возможность делать операцию пациентам преклонного возраста, а также больным, у которых выявлена тяжелая соматическая патология.
Лапароскопия нужна при подозрении на то, что содержимое грыжевого мешка заполнено петлями кишечника и ревизию грыжи надо проводить со стороны брюшной полости.
Восстановление после операции по удалению грыжи белой линии живота
После удаления грыжи живота обязательным условием является ношение бандажа. Он необходим:
- для уменьшения болевого синдрома;
- снижения риска развития рецидивных грыж после операции;
- защиты от инфекций, раздражения кожи;
- ускорению восстановления двигательной активности.
Когда перистальтика кишечника восстановится, питание пациента со временем должно становиться более разнообразным. В диету должна быть включена здоровая еда с высоким содержанием клетчатки. Это необходимо для профилактики запоров и иных нарушений ЖКТ.
Реабилитация после удаления грыжи живота протекает легче, если оперативное вмешательство выполнялось лапароскопически. При этой методике отсутствуют большие травмирующие разрезы и болевой синдром после операции менее выражен.
В ходе реабилитации нужно:
- измерять температуру в конце и начале дня;
- менять повязки на шве послеоперационной раны;
- водителям нужно отказаться от вождения в ближайшие 2 дня после операции;
- людям, занимающимся умственным трудом, можно начать работу через несколько дней после операции.
- людям, занимающимся физической работой, требуется реабилитация в течение нескольких недель после операции. В восстановительные меры должны входить ЛФК и массаж.
Возможные осложнения после операции по удалению грыжи живота
В послеоперационном периоде могут развиться следующие осложнения:
- нагноения;
- кровотечения;
- рецидивы грыжи;
В случае своевременно выполненной операции, выполнения назначений врача, соблюдения режима питания и двигательной активности, то вероятность развития осложнений будет минимальной.
Если в области средней линии живота чувствуются неприятные ощущения, нужно:
- обратиться к врачу;
- сдать анализы крови;
- выполнить УЗИ органов брюшной полости.
Своевременная диагностика делает лечение эффективным. Не нужно бояться операции по удалению грыжи живота, так как возможные осложнения и рецидивы гораздо страшнее.

К оперативному лечению, ввиду его сложности и ответственности, прибегают в самых тяжелых случаях — при быстром прогрессировании заболевания, наличии осложнений и тяжелом течении, например, если был компрессионный перелом.
Операция проводится:
Планово. После тщательной диагностики, при отсутствии противопоказаний
Ургентно. По жизненным показаниям, после минимальной подготовки
Виды операций на позвоночнике
Оперативное лечение позвоночника выполняется с помощью множества методов, различающихся объемом, доступом и другими характеристиками. Для каждой патологии существует свой перечень наиболее часто используемых, среди которых как открытые, так и эндоскопические техники:
Радиочастотная термоаблация
Нуклеопластика (лазерная, плазменная, гидро-, механическая)
Лазерная вапоризация
Эндоскопическое удаление грыжи диска
Микродискэктомия
Декомпрессивно-стабилизирующие операции предполагают выполнения декомпрессии ( интерламинэктомии, фораминотомии, гемиламинэктомии, ламинэктоми) с последующее стабилизацией:
Межостистая фиксация
PLIF (задний)
ALIF (передний)
XLIF (латеральный)
TLIF (трансфораминальный)
Отдельно выполняются операции выполняемые при слабости костной структуры позвонков ( остеопоротическй патологический перелом, гемангома позвонка, метастаз в тело позвонка:
Вертебропластика
Кифопластика
Эти вмешательства заключаются во введении костного цемента ( метакрилата) в пораженный участок тела позвонка через иглу чрезкожно под контролем ЭОПа
Есть и другие виды операций, используемые в современной хирургии при лечении проблем шейного, грудного, крестцового и поясничного отдела. Большинство из них — малоинвазивные эндоскопические, позволяющие быстро и безопасно устранить имеющийся дефект.
Показания к операции
Цервикальный отдел — самый подвижный и богато иннервированный в позвоночнике. Мышечный каркас здесь анатомически недостаточно сильный. Поэтому патология в шейном отделе (межпозвонковая грыжа, спондилолистез) широко распространена и в короткие сроки приводит к осложнениям — нарушению циркуляции крови, шуму в ушах, головокружениям, обморокам, болям, парезам и параличам верхних конечностей. В тяжелой стадии возможны потеря зрения и слуха, дыхательная недостаточность.
Поясничный отдел испытывает наибольшую нагрузку. Повреждение в нем приводит к иррадиирующей боли в ногах, парезу, параличу нижних конечностей, нарушению деятельности органов малого таза. Сильные боли в пояснице также нередко сопровождают патологию поясничного отдела. Без своевременного лечения изменения могут быть необратимыми.
Лечение в медицинском центре “Мирт”
Многопрофильный медицинский центр “Мирт” предлагает широкий спектр медицинских услуг — диагностика, денервация для снятия болевого синдрома, оперативная хирургия, реабилитация.
К нам приходят с вопросами: Опасна ли операция? Сильно ли после нее болит? Нарастет ли хрящ? На все вопросы пациента с удовольствием ответит оперирующий хирург с 10-летним опытом:
Оперативное лечение эффективно в 90% случаев
Восстановительный потенциал хрящевой и костной ткани у каждого разный
Со своей стороны можем гарантировать, что приложим все усилия, и прооперируем быстро и точно. Читайте отзывы на сайте и приходите к нам лично!
Преимущества оперативного лечения в медцентре “Мирт”:
Эффективность, безопасность
Сохранение объема функций
Стационарное лечение 4-7 дней
Купирование болевого синдрома
Минимальная частота осложнений
Минимальная травматизация тканей
Короткий восстановительный период
Как делают операцию?
Это четко распланированный и отлаженный процесс. Ход оперативного вмешательства осуществляется по заранее составленному протоколу под рентгенологическим и видеоконтролем. Изначально пациент проходит диагностику, чтобы выявить противопоказания. Если их нет, назначается дата операции.
Перед вмешательством делается легкая премедикация, чтобы снять чувство тревоги
Проводится обезболивание. Это современный комбинированный севофлюрановый наркоз. За состоянием пациента следит анестезиолог
Выполняется доступ к операционному полю. При эндоскопических методах размер разреза — 2 см. При декомпрессивно –стабилизирующих вмешательствах размеры разреза больше
Проводится обработка участков кости, декомпрессия сдавленных нервных корешков, удаление пульпозного ядра
Заключительный этап – стабилизация , зависит от вида операции
Проводят контрольную диагностику. Если достигнута цель операции, то накладывают швы
В среднем, работа операционной бригады занимает 1,5-4 часа. Сколько длится, зависит от объемов, степени сложности, доступа и какая выбрана металлоконструкция для вмешательства. Высокотехнологичные эндоскопические методики позволяют сократить длительность лечебного процесса.
Из операционной пациент поступает в палату интенсивной терапии или в стационар. Наблюдение от 4 до 7 суток. Нельзя сидеть. Нужен корсет. На время лечения выдается больничный лист.
Возможно ли лечение грыжи позвоночника без операции?
Пациенты нашего многофункционального центра “Мирт” часто интересуются, можно ли избавиться от болезни без операции? Безусловно, но далеко не в каждом случае. При значительном стенозе или секвестрированной грыже, консервативно вылечиться не удастся.
Многие попадают к нам, когда время уже упущено — дегенеративно-дистрофические процессы или травмы стали причиной сильного болевого синдрома, параличей и обездвиживания. Впереди инвалидность. В этом случае консервативное лечение, такое как таблетки или инъекции, не будет иметь эффективности, и рекомендована операция.
Современная оперативная хирургия тяготеет к малоинвазивным процедурам. У них хорошая статистика выздоровления. Поэтому бояться операции не стоит.
Послеоперационный период
В зависимости от степени сложности и обширности хирургического вмешательства пребывание в стационаре займет от 4 до 7 дней. При микрохирургическом или эндоскопическом удалении грыжи и, вставать пациенту можно в первые сутки. В более сложных случаях — лишь на 2-3-е сутки.
Нельзя держать спину согнутой, делать крупно-амплитудные движения. В первые две недели все движения должны быть спокойные, размеренные, чтобы не спровоцировать расхождение швов или отторжение вживленных эндопротезов.
Восстановление в послеоперационный период занимает от 2 до 12 мес. Необходимо принимать препараты, рекомендованные лечащим врачом. Придерживаться специальной диеты.
Трудоспособность восстанавливается спустя 2 мес. Некоторым может быть рекомендован легкий труд и сокращенный рабочий день. Категорически запрещены на срок до года любые тяжелые физические нагрузки, в том числе — занятия спортом.
Реабилитация после операции на позвоночнике
Это комплекс процедур, направленный на восстановление полноценного объема движений в позвоночнике. Благодаря проведенной операции удален дефект, мешавший его функционированию, теперь важно убрать последствия, восстановить выносливость и двигательную активность. В этом помогает реабилитация и восстановление позвоночника.
От этих процедур во многом зависит успех лечения — отсутствие осложнений, рецидивов, скорость восстановления тканей. Необходима реабилитация даже после малоинвазивных хирургических вмешательств, поэтому, посещая наш центр, так важно слушать и выполнять все предписания врача-реабилитолога.
Цели периода реабилитации у каждого свои. Если обобщить, они сводятся к:
Уменьшению болезненности
Стимуляции заживления раны
Профилактике возможных осложнений
Восстановлению объема движений и выносливости
План реабилитации для каждого пациента создается индивидуально. Одним нужно восстановить объем функций, а другим — буквально учиться ходить заново. Несколько недель нельзя сидеть, поэтому многие процедуры выполняются лежа или стоя.
После операции восстанавливается чувствительность, и может усилиться боль. Ощущение, как будто горят ноги. Обязательно нужно рассказать об имеющейся симптоматике лечащему врачу и реабилитологу. Используя разные подвиды реабилитационной терапии, можно избавиться от дискомфорта!
Физиотерапия
Стимулирует регенеративные процессы, ускоряет ранозаживление, способствует обезболиванию, улучшает микроциркуляцию и остеосинтез. В нашей клинике применяется УВТ, лазеро- и ультразвуковая терапия, гало- и прессотерапия, озоно- и электролечение, квантовая и ударно-волновая методики, магнитотерапия и компьютерное вытяжение позвоночника.
Массаж медицинский
Позволяет восстановить утраченную чувствительность, стимулирует кровообращение, позволяет разработать мышцы.
Пассивная механотерапия
С помощью специальных медицинских роботов мягко и безболезненно разрабатываются неподвижные конечности. Рекомендовано после параличей.
Кинезитерапия
В нашем центре действует сразу два направления — работа на многофункциональных тренажерах и нейромышечная активация. С их помощью осуществляется стабилизация позвоночника за счет активации мышечной цепи — группы глубоких и поверхностных мышц (поперечной мышцы живота, многораздельной мышцы), осуществления правильных движений, формирования двигательного стереотипа и обезболивания.
Занятия протекают безболезненно, комплексно и с постоянным прогрессом — увеличением дозированного лечебного действия. Это позволяет добиваться поставленных целей в короткие сроки.
Специалисты нашего центра хорошо знают и любят свою работу, ежедневно помогая сотням человек возвращаться к привычному образу жизни. Благодаря помощи профессионалов МЦ “Мирт” срок восстановительного лечения минимален, и уже скоро вы сможете наслаждаться всеми красками жизни!
ЛФК после операции на позвоночнике
Это немаловажная часть реабилитации после операции. Упражнения улучшают тонус, кровообращение. Занятия проводятся в зале МЦ “Мирт” на тренажерах и с помощью специального оборудования.
Пациентам необходимы и домашние занятия. Посильная лечебная гимнастика, зарядка, соблюдение режима активности, богатая питательными веществами и витаминами диета. Возможно, потребуются сеансы психотерапии, особенно — после серьезных травм позвоночника.
Комплекс из всех доступных методов и активное сотрудничество врача и пациента на всех этапах после операции — залог быстрого и полноценного выздоровления.
Записаться на прием и узнать больше об оперативной хирургии позвоночника в нашем многофункциональном центре можно по телефону +7 (4942) 334-911. Звоните, будем рады помочь!
Читайте также:

