Сколько длится больничный после лапароскопии
Опубликовано: 16.05.2024
Лапароскопия считается минимальным хирургическим вмешательством, при котором пациенту делаются небольшие проколы, через которые вводятся инструменты.
Срок восстановления после такой операции обычно не превышает нескольких дней. Оформление больничного листа после лапароскопии имеет ряд нюансов, давайте их подробно разберем.
Кроме того, узнайте о том, сколько дней доится оплачиваемый отпуск по листку нетрудоспособности и какие есть основания для выдачи больничного листа.
Если вы хотите узнать, как решить именно Вашу проблему - обращайтесь в форму онлайн-консультанта справа или звоните по телефону 8 (800) 350-29-87 . Это быстро и бесплатно !
Основания для выдачи
Исключение могут составлять случаи, если человек безработный или работает без официального оформления и, соответственно, работодатель отчисления в Фонд социального страхования на такого работника не производит. Также в выдаче листка временной нетрудоспособности откажут в том случае, если прооперированный человек уже находится на больничном, в том числе по беременности и родам.
Сколько дней длится оплачиваемый листок нетрудоспособности?
На сколько дней дают больничный? Продолжительность больничного после лапароскопии полностью зависит от самочувствия пациента после операции и определяется лечащим врачом. Такой больничный лист открывается в день поступления больного в стационар и закрывается в день выписки.
Врачебная практика показывает, что зачастую пребывание человека в больнице для лапараскопического вмешательства не превышает 1-2 дней. Таким образом, минимальный срок больничного в этом случае составляет 1 день. Максимальный срок продления определяет врач или, в отдельных случаях, врачебная комиссия.
Что влияет на продолжительность?
Длительность больничного листа определяет лечащий врач и зависит от нескольких факторов:
- сложность операции;
- локализация хирургического вмешательства;
- самочувствие больного;
- протекание процесса заживления и восстановления;
- условия труда на работе пациента.
Это означает, что, например, при такой несложной операции, как удаление одной кисты яичника у женщины, понадобится минимальный срок больничного. Если же таких кист у женщины несколько и требуется лапароскопия на оба яичника, то такая операция считается более сложной и продолжительность больничного листа может быть увеличена.
По усмотрению врача листок временной трудоспособности может быть оформлен на более длительный период времени. Самочувствие пациента в послеоперационный период будет главным критерием для выбора врачом срока необходимого отдыха.
Если человек работает в тяжелых условиях труда, предполагающих физическую нагрузку или поднятие тяжестей, то врач может пойти навстречу пациенту. При этом следует помнить, что легкие нагрузки и двигательная активность полезна в период заживления и реабилитации после лапароскопического вмешательства.
Основания и возможные сроки продления
Положено ли продление и сколько дней еще держат дома? В случае жалоб пациента на плохое самочувствие после выписки из стационара, врач дает больному рекомендацию для продления листка временной нетрудоспособности в поликлинике по месту жительства. Срок такого продления не может превышать 15 дней.
В исключительных случаях, если после операции возникли осложнения, например, значительное ухудшение самочувствия или травмы внутренних органов, больничный лист может быть продлен на период, необходимый для полного выздоровления человека, но не более 10 месяцев. Решение о таком длительном продлении принимает специальная врачебная комиссия. В этом случае прооперированному больному придется каждые 15 дней приходить в больницу для осмотра.
Оформление листка временной нетрудоспособности
При лапароскопической операции листок временной нетрудоспособности открывается в стационаре в день поступления и закрывается в день выписки.
Право на выдачу такого документа имеет только лечащий врач. Он заполняет разделы больничного листа и заверяет печатью медицинского учреждения.
Порядок оплаты
Порядок оплаты листка временной нетрудоспособности после операции производится в соответствии со ст. 3 ФЗ-255 и ничем не отличается от оплаты любого другого больничного. Первые три дня компенсируются за счет работодателя, остальные выплачиваются за счет средств Фонда социального страхования.
Размер оплаты зависит от двух факторов:
- общего трудового стажа;
- среднего уровня трудового дохода за последние 2 года.
Таким образом, человек, перенесший лапароскопическую операцию по показаниям врача, может рассчитывать на оформление листка временной нетрудоспособности. Такое право гражданина РФ регламентируется Федеральным законом №255.
Продолжительность такого больничного может варьироваться от 1 дня до 10 месяцев, в зависимости от сложности операции и процесса выздоровления больного. Решение о длительности необходимого периода реабилитации принимает лечащий врач.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Не нашли ответа на свой вопрос? Узнайте, как решить именно Вашу проблему - позвоните прямо сейчас:
8 (800) 350-29-87 (Москва)
8 (800) 350-29-87 (Санкт-Петербург)
Большие гинекологические операции — один из методов лечения заболеваний женской репродуктивной системы. Такие операции позволяют устранить патологии и по-максимуму сохраняют возможность успешно зачать ребёнка.
В зависимости от оперативного доступа, операции в гинекологии делятся на несколько видов:
- лапароскопические: вхождение в брюшную полость через три небольших разреза в области пупка и подвздошных областях
- лапаротомические: через поперечный или продольный разрез
- влагалищные: не требуют разреза передней брюшной стенки
Все эти операции мы проводим в Центре новых медицинских технологий.
Лапароскопические операции
Лапароскопия — современный метод оперативной гинекологии. В ходе операции в брюшную полость через несколько проколов вводятся манипуляторы, оснащённые подсветкой, микрокамерами и микроинструментами. Чтобы брюшная стенка не мешала осмотру и операции, её приподнимают — нагнетают в брюшную полость воздух. Показания к лапароскопии:
- бесплодие неясной причины
- неэффективность гормональной терапии при бесплодии
- операции на яичниках (кисты и опухоли, склерокистоз)
- подозрение на спаечную болезнь, эндометриоз
- хронические тазовые боли
- миома матки
- внематочная беременность, разрыв трубы, перевязка маточных труб
- перекрут яичника, кисты, апоплексия яичника
- внутреннее кровотечение
- обследование малого таза
Как и у любого хирургического вмешательства, у лапароскопии есть противопоказания: тяжёлые сердечно-сосудистые и лёгочные заболевания; кома; шоковое состояние; выраженное истощение организма; нарушения в системе свёртывания крови; грыжа белой линии живота, передней брюшной стенки, диафрагмы.
Лапароскопические операции могут быть экстренными и плановыми. В первом случае, если речь идёт о спасении жизни пациентки, подготовка может быть минимальной. А вот при плановой операции нужно сдать анализы (общий анализ крови, биохимия, на свёртывание, ВИЧ, сифилис и гепатиты, анализ мочи, кровь на глюкозу, группа крови, резус-фактор) и обследования (гинекологический мазок, ЭКГ, флюорография, гинекологическое УЗИ). Если есть хронические заболевания, понадобится также заключение терапевта о безопасности наркоза.
За несколько дней до лапароскопии назначают лёгкую диету, а вечером перед операцией проводят очищение кишечника.
Лапароскопия выполняется под общей анестезией. В зависимости от объёма или локализации, используют 3 или 4 прокола. После дезинфекции кожи передней брюшной стенки, вводят троакары (устройства для прокола брюшной полости и введения инструментов).
В брюшную полость вводят углекислый газ, определяют объём и технику операции, тщательно осматривают брюшную полость и приступают к манипуляциям. Операция длится от 15-30 минут до нескольких часов. В финале операции ещё раз проводят ревизию брюшной полости, удаляют газ, выводят инструменты.
Преимущества лапароскопической операции
- короткий срок госпитализации
- малая травматичность, следовательно, минимальная послеоперационная болезненность
- косметический эффект — следы от проколов на коже почти не оставляют следов
- быстрое восстановление после операции
- меньше риск послеоперационных осложнений и спаек
Лапаротомические операции
Лапаротомия — инвазивная хирургическая операция, рассечение передней стенки живота для получения доступа к органам брюшной полости и малого таза. Показания к лапаротомии такие:
- крупные доброкачественные опухоли
- миомы матки больших размеров
- миомы матки, если женщина в будущем планирует роды
- эндометриоз
- разрыв яичника, сопровождающийся внутренним кровотечением
- перекрут придатков матки
- внематочная беременность
- выраженное воспаление и нагноение органов репродуктивной системы
- врождённые отклонения развития органов
Противопоказания к лапаротомии: патологии крови, которые влияют на свёртываемость; тяжёлые почечные, печёночные и сердечно-сосудистые заболевания; коматозное или шоковое состояние; сильное истощение организма.
Лапаротомия — открытое хирургическое вмешательство, поэтому она требует адекватной подготовки. Если операция будет плановой, то пациентке назначается всестороннее обследование: общий и биохимический анализ крови, исследование мочи, коагулограмма, УЗИ органов малого таза. Непосредственно перед операцией с пациенткой беседует анестезиолог. За 12 часов до лапаротомии исключен приём пищи и воды, показано очищение кишечника.
Если операция экстренная, то время подготовки сокращается до 30 минут — 2 часов (зависит от патологии). За это время у пациентки берут анализы крови и мочи, исследуют свёртываемость, определяют группу крови и резус-фактор.
В гинекологии в основном встречаются такие виды лапаротомии:
- Нижесрединная — разрез проводят по линии между пупком и лобковой костью.
- Лапаротомия по Пфанненштилю — ключевой метод в оперативной гинекологии. Используется при кесаревом сечении и некоторых патологиях яичников и матки. Разрез идёт в поперечном направлении по надлобковой кожной складке, отступая от лонного сочленения на 3-4 см. Такой разрез по нижней линии живота превращается в небольшой труднозаметный шрам.
При выполнении лапаротомии по Пфанненштилю, врач-хирург, профессор Игорь Олегович Маринкин выполняет поперечный разрез максимально низко, так, что после заживления шов не видно под одеждой
Преимущества лапаротомии
- техническая простота выполнения операции
- не требуются сложные инструменты
- такое хирургическое вмешательство удобно для хирурга
- метод не имеет ограничений по объёму вмешательства
Влагалищные операции
Влагалищным доступом выполняются вагинальная гистерэктомия (удаление матки) и вагинальная пластика (лечение опущения стенок влагалища).
При вагинальном удалении матки разрез делается в области верхушки влагалища. Через такой доступ хирург пересекает связки, удерживающие матку, кровеносные сосуды, и матка удаляется через влагалище.
Некоторые операции проводятся одновременно двумя доступами. Например, лапароскопически ассистированная влагалищная гистерэктомия или пластика влагалища с вентрофиксацией матки.
Для лечения стрессового недержания мочи, которое часто сопровождает опущение половых органов, в нашем Центре используется оригинальная операция с применением свободной синтетической петли (TVT-О). Метод был разработан в Университетском госпитале (Швеция) и сегодня является «золотым стандартом» в хирургическом лечении недержания мочи.
Операции TVT-O в нашем Центре проводит врач-хирург, акушер-гинеколог, профессор Игорь Олегович Маринкин
Преимущества операции TVT: малая травматичность, возможность контролировать натяжение петли (проленовая лента). Операция проводится под эндотрахеальной анестезией и длится около 30 минут. Подтверждённая эффективность метода 97%.
Бережный подход
Лапароскопию и гистероскопию мы можем провести одновременно, на одном наркозе — такой подход значительно сокращает сроки обследования, восстановления и расходов пациента на операцию. Также выполняем симультанные операции — одновременно на двух или более органах.
После гинекологической операции в Центре новых медицинских технологий восстановление проходит очень быстро. В стационаре придётся провести всего 1-3 дня, затем пациентка может выписываться. В зависимости от объёма операции выдаётся больничный лист на период, который необходим для восстановления пациента.
Отметим, наши хирурги нацелены на органосохраняющие операции.
Уважаемые пациентки! Если вам назначена операция, но вы не согласны с её объёмом, или если вас отказываются принять в других клиниках из-за сложности оперативного вмешательства — воспользуйтесь бесплатной консультацией наших опытных хирургов. Специалисты проведут осмотр, изучат результаты обследований и дадут рекомендации по хирургическому вмешательству, оптимальных сроках и объёме операции, методиках и периоде восстановления.
Лапароскопия — это метод визуального обследования органов брюшной полости и малого таза с помощью миниатюрной видеокамеры-лапароскопа, который вводится внутрь через небольшой прокол мягких тканей.
Наш эксперт в этой сфере: Рябов Константин Юрьевич Главный хирург, онколог, эндоскопист
Диагностическая лапароскопия -малоинвазивный метод обследования. При этом она дает существенные преимущества, так как врач может визуально исследовать внутренние органы, детально рассмотреть их.
В ряде случаев визуальный осмотр органов посредством лапароскопии дает больше ценной информации, чем рентген, УЗИ, КТ или МРТ. Видеокамера лапароскопа обладает высоким разрешением, изображение с нее передается на монитор и может быть многократно увеличено. Это позволяет обнаружить новообразования самых малых размеров на ранней стадии развития онкологических заболеваний.
Какие органы можно исследовать лапароскопией
Диагностическая лапароскопия применяется для обследования органов брюшной полости, а также в гинекологии, для исследования органов малого таза, женской половой системы.
В последние десятилетия использование этого метода становится все более широким. Врачи в полной мере оценивают его преимущества и используют его все чаще.
В клинике «Медицина 24/7» лапароскопия применяется для обследования:
- печени,
- желчного пузыря,
- желудка,
- селезенки,
- петель кишечника,
- большого сальника,
- диафрагмы,
- мочевого пузыря,
- маточных труб,
- матки,
- яичников.
Преимущества
Диагностическая лапароскопия активно применяется в клинике «Медицина 24/7» благодаря своим преимуществам:
Максимальная информативность
Во время лапароскопии врач может не только детально рассмотреть внутренние органы, но также сделать забор образца ткани из подозрительного участка, новообразования.
Процедура забора образца ткани называется биопсией, а сам образец ткани — биоптатом. После получения биоптата он направляется на гистологическое исследование. В лаборатории клиники «Медицина 24/7» врач под микроскопом изучает клеточное строение ткани.
Это позволяет сделать однозначный вывод о доброкачественном или злокачественном характере новообразования.
Во втором случае гистологическое исследование показывает степень злокачественности опухоли (дифференцировку раковых клеток), ее тип. Это имеет неоценимое значение для выбора тактики лечения онкологического заболевания.
Во время гистологического исследования биоптата, полученного при лапароскопии малого таза, врач исследует чувствительность опухоли к гормонам (эстрогенам, прогестерону), а также наличие рецепторов белка HER2. Исследуется чувствительность к различным химиопрепаратам. От этого зависит тактика химиотерапии, иммунотерапии, таргетной терапии, решение об использовании тех или иных препаратов.
От степени злокачественности опухоли (дифференцировки опухолевых клеток) зависит риск рецидивов после удаления новообразования, а значит, объем хирургического вмешательства.
Таким образом, диагностическая лапароскопия — это не только визуальный осмотр внутренних органов брюшной полости и малого таза, но и способ забора образцов тканей (биопсии), их исследования и получения информации, которую невозможно получить никакими другими способами.
Минимальная инвазивность
Лапароскоп и инструменты для проведения биопсии вводятся в брюшную полость или область малого таза через небольшие проколы. Процедура не требует разрезов как при открытых хирургических вмешательствах. После нее не остается рубцов, шрамов, нет необходимости наложения швов.
Травмирующее воздействие на мягкие ткани при диагностической лапароскопии минимально. Поэтому она не дает побочных эффектов, осложнений и отличается высокой безопасностью.
Быстрая реабилитация
После лапароскопии не требуется длительного реабилитационного периода, что также выгодно отличает ее от открытых хирургических вмешательств.
В целом лапароскопия помогает врачу получить максимум диагностической информации при минимальном хирургическом вмешательстве. Это определяет ее широкое применение в диагностике онкологических и иных заболеваний.
Показания
Диагностическая лапароскопия в клинике «Медицина 24/7» проводится при:
- подозрении на внутреннее кровотечение в брюшной полости или области малого таза, , или злокачественных новообразованиях органов брюшной полости и малого таза, неясной причины,
- болях в животе, области таза, когда неизвестна их причина, , непроходимости маточных труб, , или подозрении на нее,
- аднексите, оофорите, , , ,
- подозрении на аппендицит, перитонит,
- закрытых травмах живота.
Что видит врач при лапароскопии
С помощью визуального осмотра видеокамерой врач может:
- обнаружить наличие жидкости в брюшной полости и выяснить причину ее скопления,
- исследовать дефекты стенок полых органов,
- обнаружить опухоли даже самых малых размеров на начальной стадии формирования,
- выяснить причину непроходимости маточных труб, бесплодия,
- обнаружить разрыв, перекручивание кисты яичника и другие острые состояния, требующие экстренного вмешательства,
- исследовать воспалительные процессы в области малого таза, брюшной полости, дифференцировать их от опухолевых заболеваний.
Возможности визуального исследования в ряде случаев существенно превосходят возможности УЗИ и других аппаратных методов диагностики (КТ, МРТ).
Как проводится процедура
Диагностическая лапароскопия в клинике «Медицина 24/7» проводится под местной анестезией в сочетании с седацией или под общим наркозом.
При обследовании брюшной полости в области пупка делается небольшой прокол, через который вводится канюля и нагнетается углекислый газ или закись азота. Газ поднимает, раздвигает стенки, заполняя брюшную полость для лучшего визуального обзора.
После этого в брюшную полость вводится миниатюрная видеокамера с подсветкой на гибком оптико-волоконном кабеле. С ее помощью врач детально исследует внутренние органы.
При необходимости забора образцов опухолевых тканей делаются дополнительные проколы, через которые вводятся инструменты. С их помощью врач выполняет биопсию.
Как правило, процедура занимает не более 40 минут. По ее окончании газ удаляется из брюшной полости, на проколы накладывается повязка.
Лапароскопия области малого таза при гинекологических заболеваниях принципиально не отличается от исследования органов брюшной полости.
Подготовка
Диагностическая лапароскопия — минимально травматичный метод обследования. И все же она требует кратковременной госпитализации в стационар клиники «Медицина 24/7», где созданы все условия для того, чтобы пребывание было максимально комфортным.
При лапароскопии не делается больших разрезов как при открытых хирургических вмешательствах, тем не менее, перед ее проведением выполняется обязательный комплекс обследований:
- Общий анализ крови.
- Анализ крови на свертываемость (коагулограмма).
- Анализы на ВИЧ, сифилис, гепатиты В, С.
- Общий анализ мочи.
- УЗИ малого таза.
- ЭКГ (электрокардиография).
- Флюорография (рентген легких).
Лапароскопия выполняется натощак. За 8 — 10 часов нужно отказаться от приема еды, курения. В случае приема разжижающих кровь препаратов, следует прекратить его за 2 недели до процедуры.
За 2 — 3 суток нужно перейти на диету, исключить употребление продуктов, которые провоцируют газообразование (бобовые, дрожжевой хлеб, капуста, сырые овощи и фрукты, др.).
Если лапароскопия назначена на утро, накануне вечером разрешается самый легкий ужин. Завтракать нельзя. Перед проведением процедуры, как правило, делается очистительная клизма.
После процедуры
Лапароскопия — малоинвазивная диагностическая процедура. После отхождения наркоза или анестезии, уже через несколько часов можно вставать и ходить, разрешается принимать еду.
Первые сутки или двое суток желательно находиться в стационаре клиники «Медицина 24/7», где будет обеспечен безупречный медицинский уход, наблюдение врача.
Противопоказания
Диагностическая лапароскопия не проводится при:
- наличии спаек в брюшной полости,
- обширной кровопотере и геморрагическом шоке,
- печеночной или почечной недостаточности,
- декомпенсированных состояниях при сердечно-сосудистых заболеваниях,
- острой дыхательной недостаточности,
- кишечной колике,
- вздутии живота,
- разлитом перитоните,
- миоме больших размеров,
- острых инфекционных заболеваниях,
- ожирении 4 степени,
- а также в 2 — 3 триместрах беременности (при сроках больше 16 недель).
Материал подготовлен врачом-онкологом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
На сколько дней дают больничный после удаления желчного пузыря зависит от нескольких факторов, поэтому каждый послеоперационный случай считают уникальным. Надо учитывать, что сроки заживления могут заметно отличаться в зависимости от выбранной оперативной методики: лапароскопия или полостная операция.
В первом случае полное восстановление трудовой способности произойдет через несколько недель. При лапаротомии сроки – другие, больничный длится не менее 1 месяца. В отдельных случаях может проявляться необходимость в продлении справки, если присоединяются осложнения.
Хирургическое вмешательство показано при распространенных патологиях билиарной системы, при желчнокаменной болезни и холецистите. Такие болезни сейчас встречаются не редко, что обусловлено современным образом жизни, неправильным питанием и «офисной гиподинамией».
Особенность этих патологий заключается в скрытом прогрессе. На ранней стадии их формирования, симптомы не проявляются, клиническая картина бывает смазанной. Большинство жалуются на возникновение периодических болей в правом подреберье, которые легко устраняются в результате приема спазмолитика.
Если лечение вовремя не началось, состояние усугубляется, что подтверждается симптоматически. В экстренных случаях проводится госпитализация, влекущая за собой оперативное вмешательство. Чаще всего желчный пузырь стараются сохранить, но при хроническом воспалении или локализации внутри него камней в большом количестве производят его удаление.
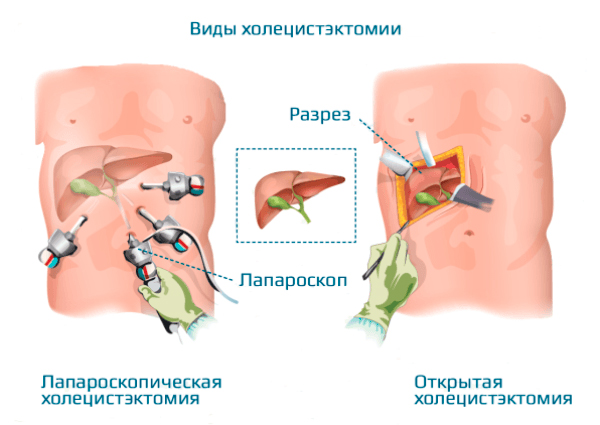
Для проведения хирургического вмешательства используют две тактики: лапароскопия и лапаротомия. В первом случае удаление желчного пузыря обеспечивается через проколы, что позволяет заметно сократить период регенерации наружных и внутренних повреждений. Лапаротомия лишена этих преимуществ. Это полостная операция, заключающаяся в разрезе тканей в области локализации желчного пузыря с целью его извлечения.
Перечень основных показаний для удаления желчного пузыря:
- наличие конкрементов области протоков, блокирующих естественный отток желчи;
- множественные камни внутри полости органа;
- острый воспалительный процесс, протекающий совместно с желчнокаменной болезнью;
- разрыв пузыря с риском перитонита;
- подозрение на наличие злокачественных новообразований в полости.

Вмешательство проходит с использованием общей анестезии, с применением специального оборудования и инструментов. На коже делают несколько проколов для введения приборов (видеокамеры) и специального микрооборудования. Манипуляцию проводит опытный хирург, процесс занимает около одного часа в неосложненных случаях. Максимальный срок госпитализации – 2 недели.
Недостаток этого метода в противопоказаниях. К их перечню относят:
- большой вес тела;
- наличие абдоминального ожирения;
- спайки в брюшной полости;
- недопустимо при больших размерах конкрементов;
- болезни сердца и легких.
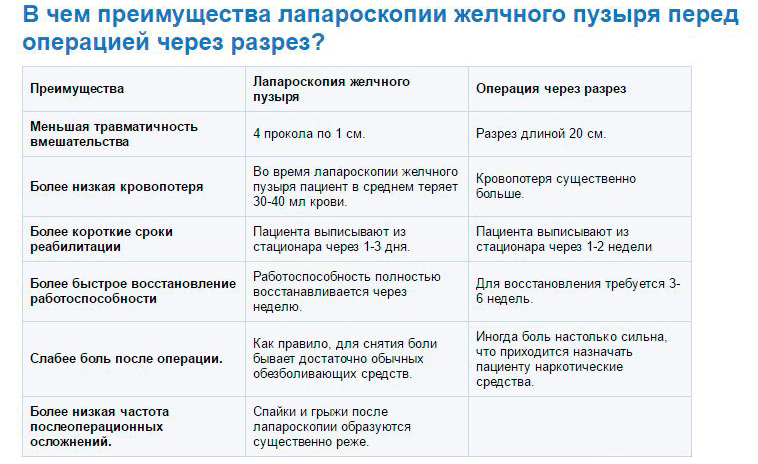
Удаление желчного пузыря или крупных конкрементов из него при полостной холецистэктомии проходит под общим наркозом. Этот метод выбирают при подтвержденных клинически осложнениях ЖКБ у пациента. Недостаток методики в объемном поражении брюшной полости. Длина разреза составляет около 10 см. Сразу после операции больной должен соблюдать все советы лечащего врача, в противном случае возможно внутреннее кровотечение.
Для проведения вмешательства необходимо рассечение брюшины. Хирург поднимает ткани специальными приспособлениями, фиксирует их в зажимах для обеспечения доступа к печени и желчному пузырю. Обеспечивается отсечение органа от общей системы, сосуды коагулируются, желчный пузырь извлекают. Перед наложением швов проводят проверку.
Продолжительность вмешательства полостным путем – не менее 1,5-2 часов. Операция длительная, в сравнении с малоинвазивным методом. После выхода больного из наркоза состояние контролируют в реанимации. Период полного восстановления зависит от возраста, потому людям старшей возрастной группы больничный могут продлевать несколько раз. Ходить человеку разрешают только на вторые сутки, если возникли осложнения и болезненные ощущения, запрет будет действовать дольше.

В начале периода восстановления действуют следующие рекомендации:
- инфузионное введение средств антибактериального действия для минимизации риска воспалительного процесса;
- в первые 6 часов запрещено двигаться, вставать с постели;
- от питья лучше воздержаться в течение 8-10 часов;
- несмотря на слабость, встать или постараться сесть лучше в первые сутки;
- на второй день проводиться перевязка.
Пациенту придется возвращаться к образу жизни постепенно. Торопиться не следует, если в первый день после операции присутствует выраженная слабость, лучше не подниматься с постели, отдохнуть. Затягивать с движениями не следует. На второй день прооперированный должен свободно перемещаться по палате.
Жесткие ограничения ждут больного в плане питания, и соблюдать их надо беспрекословно. По мере появления аппетита на вторых сутках реабилитации после операции пациент может принимать жидкую, диетическую пищу. Восстанавливать питьевой режим стоит постепенно, в течение недели доводя объем до необходимых 2 литров в сутки.
В среднем в стационаре после операции больной проводит 2-7 суток. Продолжительность госпитализации зависит от нескольких факторов:
- возраст прооперированного человека;
- характер оперативного доступа;
- наличие или отсутствие осложнений.
После хирургического вмешательства пациент находится в больнице 7-15 дней, но восстановление на этом не завершается. После получения больничного листа больной отправляется к терапевту и открывает вторую справку об амбулаторном лечении.
Связано это с тем, что после выписки из медицинского учреждения (хирургического отделения) работа организма не может быть восстановлена в полной мере. В течение минимум 10 дней будет восстанавливаться жизненные силы, налаживаться работа желчных протоков и перестройка организма на замещение функций пищеварения.
В это время придется отказаться от физических нагрузок, принимать препараты для восстановления самочувствия, нестероидные противовоспалительные средства и препараты других лекарственных групп. Специальными хирургическими антисептиками уже после выписки из больницы пациент должен самостоятельно обрабатывать раневую поверхность для профилактики образования грыжи.
В течение 1 года после выписки пациенту придется регулярно, с периодичностью 1 раз в месяц посещать гастроэнтеролога. Визиты необходимы для подбора последующей терапевтической схемы. Терапия заключается в приеме препаратов восстанавливающих литогенность желчи, спазмолитиков, витаминов.
Операцию каждый человек переносит по-разному, потому однозначно сказать как будет вести себя организм после выписки из стационара невозможно. В отдельных случаях требуется повторная госпитализация.

Выделяют следующие факторы риска развития кист яичника:
гормональные нарушения, прием препаратов, стимулирующих овуляцию. Нарушения менструального цикла, стимуляция фолликулообразования может привести к образованию кист
эндометриоз. При заболевании клетки эндометрия мигрируют и продолжают рост в тканях яичника
предшествующая киста в анамнезе. Рецидивы нередки, пациенткам с аналогичным заболеванием в анамнезе рекомендуется регулярное обследование
беременность. Беременности, осложненные кистой яичника, имеют частоту встречаемости более 1%. Такие доброкачественные опухоли яичников, как серозная цистаденома и дермоидная киста, могут сохраняться и наращивать объем, осложняя течение беременности
тазовые инфекции. Считается, что воспалительный процесс в органах малого таза может провоцировать образование кист яичника
Большинство кист яичника существуют бессимптомно, не доставляют дискомфорта женщине, исчезают без терапии в течение нескольких месяцев. Однако некоторый процент кист существует длительно. Кисты могут осложняться и нести угрозу здоровью женщины. Серьезные осложнения: разрыв и перекрут, озлакочествление. Поэтому лучшим решением при больших размерах и длительно существующей патологии будет хирургическое удаление. Лапароскопия, будучи щадящей малоинвазивной операцией, получила широкое применение в гинекологии.
К операции необходимо подготовиться. Нужно сдать следующие анализы:
кровь: общий и биохимический (клинический) анализ крови, коагулограмма, кровь на сахар, обязательно определение группы и резус-фактора. Анализ на вирус иммунодефицита человека, сифилис, гепатит
общий анализ мочи
осмотр терапевта
осмотр гинеколога: вагинальный мазок на флору, мазок на атипические клетки, кольпоскопия
электрокардиография
УЗД малого таза
ВАЖНО! Если вы принимаете какие-либо препараты, в частности, влияющие на свертываемость крови, обязательно сообщите об этом врачу. Перед операцией рекомендуется не пить и не принимать пищу хотя бы 8 часов. При госпитализации в стационар на оперативное лечение необходимо позаботится о профилактике грозного осложнения-тромбоэмболии легочной артерии-приобрести компрессионные чулки 1 степени компрессии(если у Вас нет проблем с венами).
После операции, учитывая общее самочувствие и прогнозируемые сроки реабилитации, выдается больничный лист, даются рекомендации по дальнейшему лечению. Лапароскопия - современный малоинвазивный метод лечения. Отличается от классических операций минимальными разрезами, малой травматизацией организма пациента и его быстрейшим восстановлением. Такой метод хирургического лечения безопасен, надежен и имеет самые положительные отзывы у пролеченных пациенток.
Удаление кисты яичника
Перед оперативным вмешательством врач расскажет, как проходит процедура и сколько она длится. Предварительно проводится осмотр и беседа с анестезиологом на предмет аллергических реакций, решается вопрос о наркозе. Опреация производится при помощи специального лапароскопического оборудования, в стерильной операционной. В течение всего времени вы будете спать под наркозом и ничего не почувствуете. Манипуляцию осуществляет гинеколог-хирург, прошедший специальную подготовку и обучение.
Делают небольшой прокол брюшной стенки в области пупка, затем вводят лапароскоп, оснащенный источником света и видеокамерой. Производятся дополнительные проколы небольшого размера, через которые вводят манипуляторы с хирургическим инструментарием. Затем в брюшную полость заполняют газом, чтобы создать необходимое для оперативных маневров пространство между брюшиной и внутренними органами. Лапароскоп при помощи видеооборудования передает высококачественное изображение на монитор перед гинекологом. Задача оператора - вывести кисту в рабочую зону, если она малодоступна. Дополнительно используются балонные катетеры и зонды. Содержимое патологического мешочка аккуратно аспирируется, оболочка извлекается. В завершение операции врач осматривает операционное поле, другие близлежащие органы и сосуды, удаляет возможные скопления жидкости и частички тканей из брюшной полости. Удаляется введенный газ. Все проколы ушиваются.
Лапароскопическое удаление неосложненной кисты в большинстве случаев является малотравматичной органосохраняющей операцией с минимальными рисками для пациентки. Среднее время проведения 45 мин. Всегда есть вероятность, что сроки проведения могут увеличиваться. Важным преимуществом такого хирургического лечения является низкая кровопотеря (в среднем 20-30 мл).
Восстановление после лапароскопии кисты яичника
Основными целями послеоперационной реабилитации являются быстрое восстановление общего состояния пациентки и минимизация послеоперационных осложнений. Применение лапароскопических хирургических методов лечения ускоряет выздоровление, уменьшает послеоперационную боль и усталость, снижая потребность в обезболивающих препаратах. Методика позволяет быстро вернуться к обычному ритму жизни и работы. Фундаментом быстрого выздоровления служат раннее возобновление физической активности и полноценного питания, баланс потребления жидкости.
При ощущении боли можно принимать обезболивающие рекомендованные препараты согласно инструкции. Некоторое время в брюшной полости сохраняется остаточное количество газа, который может доставлять чувство дискомфорта. Обычно это длится до недели после операции, может беспокоить болезненность в области шеи и плечевого пояса. Происходит раздражение нервных окончаний диафрагмы. Состояние облегчается в положении лежа.
В течение 3 недель не рекомендуется поднимать тяжести более 4,5 кг, чтобы избежать возникновения послеоперационных грыж. Возможна усталость и некоторая слабость. Важен полноценный продолжительный сон. В течение 48 часов нельзя управлять транспортными средствами, так как возможно последействие наркоза. Рекомендовано как можно раньше (желательно сразу после операции) начинать ходить и постепенно повышать уровень своей активности.
Время возврата к рабочей деятельности можно регулировать самостоятельно. Методика лапароскопии позволяет сделать это в кратчайшие сроки. Пациентка, имеющая сидячую работу, вернется к деятельности раньше, чем та, которая имеет работу, связанную с ходьбой и переносом некоторых грузов.
Так как на проколы накладываются косметические швы, шрамы после лапароскопического вмешательства остаются редко. Их можно наблюдать у пациенток со склонность к образованию келоидных рубцов. У остальных прооперированных женщин шрамы после лапароскопии найти очень сложно. Чтобы уменьшить вероятность их видимости, в течение года после операции рекомендуется прятать место швов от прямых солнечных лучей, использовать солнцезащитные средства.
Как и любое оперативное вмешательство, лапароскопия связана с рисками осложнений. Такие риски могут быть внутри- и внеоперационными. Внутриоперационные риски обычно связаны с кровотечением и повреждением других органов. При высокой квалификации оперирующего гинеколога это происходит крайне редко. Из внеоперационных осложнений выделяют инфицирование швов, кровотечение из половых органов, тромбоз, образование спаек. При повышении температуры тела, покраснении, усилении боли и выделений из ранок, необходимо обратится к опрерировавшему врачу.
Диета после лапароскопии кисты яичника
При операции на яичнике не предполагается вмешательство в функционирование желудочно-кишечного тракта. Что же можно есть? Питание следует организовать с учетом общего состояния вкусовых предпочтений. У пациентки может быть снижение аппетита в течение первых дней. В первые сутки после операции рекомендуют придерживаться диеты, кушать жидкую пищу небольшими порциями. Блюда должны легко усваиваться и не вызывать проблем с пищеварением. Начиная со вторых суток можно вернуться к привычному рациону, избегая продуктов, вызывающих запор и вздутие кишечника. Частота еды регулируется самостоятельно. Важно выпивать свою суточную индивидуальную норму жидкости исключить газированные и алкогольные напитки.
Беременность после лапароскопии кисты яичника
Золотым стандартом в хирургическом лечении кист яичника является лапароскопия. При этом возможно определенное влияние на фертильность. Можно ли забеременеть после лапароскопического удаления кисты? Если патология является результатом имплантации или развивается поверхностно, то удаление минимально повреждает нижележащие ооциты.
Согласно нормальной анатомии, у каждой женщины есть 2 яичника. Они содержат яйцеклетки, согласно фазам менструального цикла проходящие стадии созревания. Во время удаления доброкачественной кисты яичника, остальную часть сохраняют. Эта часть и второй яичник будут продолжать продуцировать фолликулы с яйцеклетками. Возможность беременности будет зависеть от наличия нормального менструального цикла, овуляции. Если же удален весь яичник, содержащий кисту, у женщины все еще остается второй и репродуктивная функция сохранена.
Беременность становится невозможной после удаления обоих яичников. У такой женщины появляются симптомы ранней менопаузы и требуется заместительная гормональная терапия.
Технологические достижения сделали лапароскопию минимально инвазивной операцией, поэтому вероятность негативных последствий крайне низка в сравнении с крупным
Читайте также:

