Сколько длится больничный после замены коленного сустава
Опубликовано: 15.05.2024
Эндопротезирование сустава — хирургическое вмешательство, во время которого сустав заменяют на искусственный протез. Это одна из самых распространенных операций в травматологии и ортопедии. Чаще всего ее приходится выполнять на коленных и тазобедренных суставах, реже — на плечевом, локтевом, голеностопном.
Наш эксперт в этой сфере: Ахов Андемир Олегович Врач травматолог-ортопед, онколог
В клинике Медицина 24/7 эндопротезирование суставов выполняют ведущие хирурги с большим опытом работы, в операционных, оснащенных новейшим оборудованием от лучших производителей. Применяются современные модульные модели протезов, которые состоят из нескольких частей и позволяют подбирать оптимальные размеры для конкретного пациента прямо во время операции. В клинике работают хирурги, специализирующихся на эндопротезировании суставов у онкологических больных.
Показания к эндопротезированию суставов
Замена сустава может потребоваться при различных видах артрозов (дегенеративно-дистрофические, посттравматические, диспластические), асептическом некрозе головки бедренной кости, болезни Бехтерева, ревматоидном артрите, переломе шейки бедра у пожилых людей, в том числе с формированием ложного сустава, после внутрисуставных и многооскольчатых переломов, при тяжелых гнойно-воспалительных поражениях. Отдельную группу составляют онкологические больные с поражением костей опухолевым процессом.
- мучительные боли;
- значительное ограничение подвижности в суставе, которое снижает качество жизни;
- невозможность выполнять элементарные повседневные действия, например, подниматься по лестнице, наклоняться;
- повреждения суставов, которые угрожают жизни: например, переломы шейки бедренной кости у пожилых людей зачастую не могут срастись, из-за этого человек становится прикованным к постели, усугубляется течение хронических заболеваний, и зачастую это приводит к гибели.
После эндопротезирования суставов всегда повышается качество жизни пациента, улучшается его психоэмоциональное состояние, в онкологии существенно повышается выживаемость.
Эндопротезирование суставов в онкологии
В онкологии эндопротезирование показано при значительном разрушении кости опухолью. Такие операции выполняются как пациентам с первичными злокачественными новообразованиями костей — саркомой Юинга, остеосаркомой, хондросаркомой, — так и с метастатическим поражением.
Эндопротезирование, в отличие от ампутации пораженной опухолью конечности — органосохраняющая операция. После нее восстанавливается функция сустава, перестают беспокоить боли, повышается качество жизни пациента. Но, к сожалению, такой органосохраняющий подход возможен не всегда. Распад злокачественной опухоли, поражение крупных кровеносных сосудов и нервов, диссеминация (распространение) опухолевых клеток, — всё это показания к ампутации, в данных случаях именно она поможет спасти жизнь пациента. Также существует ряд относительных показаний и противопоказаний — в таких ситуациях решение нужно принимать индивидуально.
Зачастую необходим врачебный консилиум. В клинике Медицина 24/7 в таких консилиумах принимают участие ведущие врачи-специалисты.
Правильно определить показания к эндопротезированию сустава у онкологического больного можно только после тщательного обследования, включающего биопсию, ангиографию (рентгенографию с контрастированием кровеносных сосудов), сцинтиграфию, КТ, МРТ и др.
Подготовка к операции
Перед эндопротезированием сустава проводится стандартное предоперационное обследование, включающее общий и биохимический анализы крови, общий анализ мочи, исследование свертываемости крови, определение группы крови AB0 и резус-фактора, анализы на инфекции (ВИЧ, сифилис, вирусные гепатиты), ЭКГ, флюорографию, УЗИ органов брюшной полости, консультацию терапевта и при необходимости других врачей. Нужно санировать все очаги инфекции в организме.
Пациенту необходимо соблюдать рекомендации врача:
- Не курить в течение, как минимум, двух недель до операции.
- Не употреблять алкоголь в течение недели.
- Если пациент имеет избыточную массу тела, по возможности нужно привести в норму вес.
- За несколько дней прекратить прием обезболивающих противовоспалительных препаратов, антикоагулянтов (препаратов, снижающих свертываемость крови).
Эндопротезы
В клинике Медицина 24/7 применяются современные эндопротезы, которые обладают многими преимуществами, позволяющими максимально эффективно восстановить функцию сустава:
- Модульная конструкция. Протез состоит из нескольких частей, благодаря чему врач может прямо во время операции подобрать оптимальные размеры, в зависимости от конституции пациента и особенностей клинического случая. Примерку проводят с помощью специального набора временных компонентов.
- Современные материалы обеспечивают высокую прочность, долговечность эндопротеза и его биологическую инертность: он не вступает в реакцию с живыми тканями, не выделяет в организм вредных веществ.
- Благодаря небольшому весу конструкции, не возникает лишних нагрузок, и протез ощущается в повседневной жизни, как естественный сустав.
Суставные эндопротезы для онкологических больных обычно имеют большие размеры по сравнению с теми, что применяются при других заболеваниях, так как во время операции приходится удалять всю костную ткань, пораженную опухолевым процессом.
Как выполняют хирургическое вмешательство?
Операция эндопротезирования сустава выполняется под общим наркозом в условиях операционной. Ее продолжительность зависит от степени сложности и вида сустава, который нужно заменить, обычно от 1 до 3 часов, у онкологических больных несколько дольше.
Хирург делает разрез, удаляет пораженный сустав, высверливает кость и устанавливает в нее эндопротез. В зависимости от состояния и степени разрушения костной ткани, протез может быть зафиксирован с помощью специального цемента или установлен бесцементным способом.
Важный этап хирургического вмешательства — примерка эндопротеза. Важно, чтобы искусственный сустав был нужного размера, и чтобы сохранилась естественная длина конечности.
Эндопротезирование суставов у онкологических больных имеет некоторые особенности. Нужно полностью удалить всю опухолевую ткань и не допустить распространения опухолевых клеток. Поэтому в начале всегда перевязывают кровеносные сосуды. Резекцию кости выполняют, отступив не менее 5–6 см от края опухоли. Нередко во время операции становится понятно, что нужно удалить больше костной ткани, чем планировалось ранее, и в таких случаях модульные протезы помогают особенно сильно. Кроме того, иссекают все окружающие ткани, в которые могли распространиться опухолевые клетки.
После установки эндопротеза начинается реконструктивно-пластический этап операции: нужно восстановить ткани, подшить пересеченные мышцы. Для формирования новой суставной капсулы вокруг сустава подшивают синтетическую муфту-чулок.
Пример одной из таких операций можно посмотреть в фоторепортаже о резекции части бедренной кости с онкологическим эндопротезированием, выполненной врачами клиники Медицина 24/7.
Реабилитационный период
В течение первых суток после операции пациент находится в палате интенсивной терапии, где его состояние тщательно контролируют с помощью специальных датчиков. В течение первых часов обычно проводят ингаляции кислорода. Назначают обезболивающие препараты, антибиотики для профилактики инфекций, при необходимости — другие лекарственные средства.
На следующий день пациента переводят в общую палату. С ним занимаются дыхательной гимнастикой, лечебной физкультурой. Поначалу пациент выполняет простые упражнения, лежа в постели, затем ему разрешают садиться, потом вставать и прогуливаться с тростью.
В клинике Медицина 24/7 применяются современные реабилитационные программы, с пациентами занимаются ведущие инструкторы. Это помогает в максимально короткие сроки вернуться к привычной жизни и добиться наилучшего результата после операции.
Стоимость эндопротезирования суставов в клинике Медицина 24/7
В клинике Медицина 24/7 эндопротезирование суставов выполняют высококвалифицированные хирурги в условиях отлично оснащенной операционной, применяются наиболее современные модели эндопротезов. Лечение проводится на уровне ведущих клиник Европы, США, Израиля. В то же время, стоимость хирургического вмешательства и последующей реабилитации существенно ниже, чем за границей. Пациент платит только за те медицинские услуги, которые необходимы в его случае.
Материал подготовлен врачом-онкологом, травматологом-ортопедом клиники «Медицина 24/7» Аховым Андемиром Олеговичем.
Эндопротезирование тазобедренного и коленного суставов – одна из сложных операций на суставах, после которой требуется достаточно длительное восстановление. Пройдя замену сустава эндопротезом, пациенту, конечно, в силу временной утраты трудоспособности (ВУТ) выдается больничный лист (БЛ). Такой документ необходим не только для получения компенсационных выплат по случаю вынужденного "отпуска". Время предоставленного больничного будет продуктивно использовано для:
- качественного приживления суставного имплантата;
- адекватной адаптации к жизни с новым суставом;
- планомерной разработки конечности и восстановления мышечной силы;
- предупреждения возможных осложнений или грамотной ликвидации развившихся нежелательных реакций после операции.
Продолжительность пребывания человека дома по поводу послеоперационной нетрудоспособности зависит в первую очередь от вида, объема проведенного вмешательства и установленного системой здравоохранения срока полноценной реабилитации согласно данному критерию. На длительность нахождения на больничном, безусловно, будет влиять и динамика восстановления пациента. Открытие и продление листа в обязательном порядке регламентируется Трудовым кодексом РФ и различными нормативными положениями.
Первичный срок больничного: госпитальный период
С первого дня поступления в стационар открывается листок нетрудоспособности. При выписке из стационарной больницы бюллетень закрывается. Как можно понять, первичный срок больничного листа устанавливается той медструктурой, где вы проходили эндопротезирование. А суммарный объем суток, проведенных в конкретной клинике, является сроком первичного БЛ.
Естественно, не у всех пациентов количество дней госпитализации будет совпадать: кто-то после операции нуждается в стационарном наблюдении 5 дней, а кто-то в связи с неудовлетворительным самочувствием может там пробыть и до 2 недель. Как показывает практика, в среднем пациентов держат в хирургическом стационаре после подобной высокотехнологичной помощи от 5 до 10 дней, далее – выписывают.
Конечно же, это – не окончательный срок больничного листа. Ясно, что человеку, которому еще минимум 6 недель предстоит передвигаться с помощью специальных опорных приспособлений, о выходе на работу и речи быть не может. Поэтому далее пациента берет под контроль учреждение поликлинического типа по месту жительства, вернее сказать, лечащий врач из местной поликлиники. Им будет открыт новый лист нетрудоспособности. Во избежание недоразумений, что не редкость, явиться в поликлинику важно строго в тот же день, которым датируется выписка из хирургического стационара.
Амбулаторное наблюдение: порядок выдачи и продления БЛ
Итак, после выписки вы своевременно пришли на прием к своему лечащему доктору, который занимался вашей медицинской проблемой еще до операции. Теперь основные рекомендации относительно дальнейшего восстановления вы будете получать у него. И, соответственно, с первых же суток обращения вам откроют новый больничный бюллетень, официально подтверждающий необходимость дальнейшего временного освобождения от трудовых обязанностей.
Документ по ВУТ амбулаторным медзаведением выдается сроком на 15 суток. То есть периодичность обновления БЛ будет составлять отныне каждые 15 дней. Ориентироваться нужно на дату контрольного визита, занесенную специалистом в соответствующую графу документа. Реабилитируемый обязан являться в указанное время к врачу для следующего осмотра, после чего больничный будет вновь продлен. Такая схема пролонгирования бюллетеня будет соблюдаться ровно столько, сколько стандартами ортопедии озвучивается срок для нормально протекающей реабилитации после протезирования сустава.
Любые несоблюдения со стороны пациента в отношении явок в поликлинику – жесткое нарушение правил, сопряженное массой проблем, среди которых недоразумения на работе, незачисление дней в БЛ со дня неявки, трудности в получении выплат по ВУТ.
В идеальном варианте послеоперационное восстановление в связи с проведенной имплантацией любого сочленения продолжается 3-4 месяца. Это – тот отрезок времени, за который при положительной динамике восстановления полноценно достигаются функциональный, социальный, бытовой и профессиональный потенциал возможностей. Поэтому наблюдающие специалисты не выходят за рамки данного временного интервала. Спустя 3-4 месяца при благополучном исходе после операции больничный закрывают: на бланке ставится дата закрытия и число выхода на работу, врачебная подпись и печать (плюс две печати поликлиники).
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Что если состояние не улучшилось после проведенной реабилитации?
Естественно, не все люди – близнецы по физиологическим возможностям опорно-двигательной системы к восстановлению, да и в общем по статусу здоровья организма. Нельзя также не сказать, что у некоторых людей в силу некорректно проведенного вмешательства или недостаточно хорошо организованной реабилитации возникают осложнения (контрактуры, мышечная атрофия, перипротезная инфекция, вывихи эндопротеза и др.).
Исходя из вышесказанного, обозначим, что определенный процент пациентов не укладывается в общеустановленные нормы реабилитации. По окончании 90-120 суток после эндопротезирования при неудовлетворительной клинической картине вопросами предоставления пациенту статуса ВУТ будет уже заниматься экспертная комиссия МСЭ.
Для этого лечебно-профилактическое учреждение (ЛПУ), где пациента все реабилитационное время лечили и обследовали, отправляет пакет документов в местное бюро. Посыльный пакет обязательно включает все выписки и заключения по основному диагнозу, по диагностическим и лечебным мероприятиям, проведенным в поликлинических и стационарных условиях. То есть ЛПУ, согласно собранной документации, официально со своей стороны подтверждает факт наличия у пациента угнетения функций того или иного характера и необходимости прохождения специфической медреабилитации.
Эксперты медико-социальной комиссии тщательно изучают поступившие от ЛПУ сведения о пациенте и выносят вердикт о степени ограничения его работоспособности. МСЭ, как один из распространенных вариантов, может дать согласие на то, чтобы поликлиника от числа закрытия больничного листа открыла новый до максимально полного восстановления качества жизни больного. Сроки БЛ устанавливает для ЛПУ тоже МСЭ, впрочем, как и допустимость его продления без их участия, цикличность обновления. Другой вариант, менее вероятный, – экспертная комиссия присваивает пациенту группу инвалидности (обычно 3 гр.) с дальнейшим ее переосвидетельствованием в указанное МС-инстанцией время.
Акцентируем, что МСЭК оставляет за собой право отказать и в продлении БЛ, и в присвоении группы, если патологические отклонения подтвердятся как незначительные.
Основания для проведения эндопротезирования коленного сустава
Когда появляется боль в колене - это всегда, как минимум, неприятно. Первое время еще могут помогать обезболивающие препараты и массаж. Но когда боль становится невыносимой, то единственным вариантом избавления от нее является эндопротезирование коленного сустава. В результате данной операции часть сустава удаляется и вместо нее устанавливается полимерный или металлический процесс. Но далеко не все знают, что делать после операции эндопротезирования коленного сустава и как избавиться от последующих болевых ощущений. На многих форумах есть советы по поводу того, что делать после эндопротезирования. Но далеко не всем этим советам можно верить. Чаще всего их дают люди, к медицине не имеющие никакого отношения. А ведь эндопротезирование - это медицинское вмешательство, поэтому советовать могут что-либо только специалисты.
Перед проведением операции больной подлежит обследованию на предмет чувствительности к анестезии и наличия у него возможных аллергических реакций. Сама операция по времени длится всего около 2 часов. Но после нее наступает длительный период реабилитации. и вот здесь уже нужно очень внимательности отнестись к своему организму и стараться соблюдать то, что рекомендуют доктора.
Состояние больного после эндопротезирования коленного сустава
Как правильно ходить после операции
Не все пациенты знают о том, как нужно ходить после эндопротезирования коленного сустава. Если дать наиболее общий совет, то он основан на то, что нагрузка на прооперированное колено должна быть в первое время как можно меньше. Наличие болевых ощущений свидетельствует о том, что протез начинает приживаться и организм должен к нему привыкнуть. Для уменьшения боли назначаются специальные сильные обезболивающие препараты, а также антибиотики. Во время их приема нужно по возможности полностью исключить контакт колена с водой. В идеале желательно надеть на колено бандаж и носить его до тех пор, пока не будут сняты швы после эндопротезирования коленного сустава (как правило, длительность ношения швов составляет около 2 недель). При этом, пациенту понадобятся костыли после эндопротезирования коленного сустава - их нужно использовать первое время при перемещении. Объясняется эта необходимость тем, что нагрузка на больное колена должна быть минимальной. Соответственно, вставать на больную ногу нельзя, но и оставаться без движения тоже невозможно. Ведь пациент пытается вернуться к нормальной жизни, а чем больше он сидит на одном месте, тем больше атрофируются мышцы в районе коленного сустава. И если совсем не двигаться, то спустя некоторое время одна нога станет короче другой и всю оставшуюся жизнь пациент будет хромать.
Положен ли после операции больничный
Первые пару недель пациент сможет ходить только очень осторожно и при помощи костылей или поручней. Соответственно, ни о какой полноценной жизни речи идти не может. Поэтому больничный после эндопротезирования коленного сустава выдается на 2 недели. Более того, спустя сутки и неделю с момента выписки больной должен пройти наблюдение у ортопеда. Поэтому ни о какой работе речи идти не может. В дальнейшем от костылей уже можно отказаться и нагрузку на колено постепенно следует увеличивать. В первые 2 недели не следует забывать о выполнении специальных физических упражнений, направленных на улучшение подвижности колена. Выполняя их, пациент разрабатывает связки и мышцы, постепенно возвращая их к полной функциональности. Суть упражнений сводится к сгибанию и разгибанию колена, поднятию ноги, а впоследствии к ходьбе по невысокой лестнице и приседаниям.
Что делать при возникновении проблем после операции
Проблемы после эндоротезирования возникают довольно редко, но являются одним из последствий, от которых необходимо как можно скорее избавиться. Чаще всего к таким проблемам относится отек. Он может быть связан с заполнением внутренней части колена жидкостью или неправильным положением самого сустава. Ведь хотя суставы и подбираются с учетом анатомических особенностей конкретного пациента, от ошибок никто из нас не застрахован. При возникновении проблем необходимо как можно скорее обратиться к врачу. При этом следует полностью отказаться от выполнения физических упражнений. Вполне возможно, что при подборе ЛФК после эндопротезирования коленного сустава доктор допустил какую-то оплошность либо сам пациент неправильно выполнял рекомендации. В этом случае после выявления причин возникновения проблемы врач редактирует ранее утвержденную программу реабилитации и дает новые рекомендации.
Сколько длится реабилитация после эндопротезирования коленного сустава
Некоторые пациенты периодически посещают центр реабилитации после эндопротезирования коленного сустава. Это является более действенной мерой, по сравнению с реабилитацией в домашних условиях. Ведь в этих центрах созданы все условия для ЛФК и массажа коленного сустава. Причем пациенту всегда помогают опытные инструкторы. При посещении центра вернуться к нормальной жизни можно гораздо быстрее, чем предпринимая какие-то действия самостоятельно.
Что нельзя делать после операции
Как уже было отмечено, в результате эндопротезирования коленного сустава его часть заменяется искусственным элементом. Поэтому как бы не пытался пациент вернуть полную функциональность колена, а наличие инородного тела оставит след об этом факте навсегда. Любой искусственный сустав постепенно изнашивается. Соответственно, пациенту нужно будет вести спокойный образ жизни. Желательно полностью отказаться от активных видов спорта, а также силовых упражнений. Любое неловкое движение может повлечь за собой вывих или перелом колена, а это уже приведет к очередной операции. Поэтому всегда и во всем нужно быть как можно более аккуратным.
При выписке из больницы рекомендуется взять у ортопеда справку о том, что вам вставлен эндопротез. Дело в том, что данный протез состоит из металлических частей. Поэтому при прохождении через различного рода металлодетекторы они будут срабатывать. Чтобы не возникало проблем с охранниками, продавцами и всеми, кто использует в своей работе металлодетекторы, лучше иметь эту справку при себе.
Эндопротезирование коленного сустава является одной из наиболее распространенных ортопедических операций. Суть процедуры состоит в замене поврежденных участков коленного сустава искусственными частями (протезами).
Коленный сустав выполняет функцию шарнирного соединения между бедренной костью и костями голени (болшеберцовой и малоберцовой) (см. рис. 1).
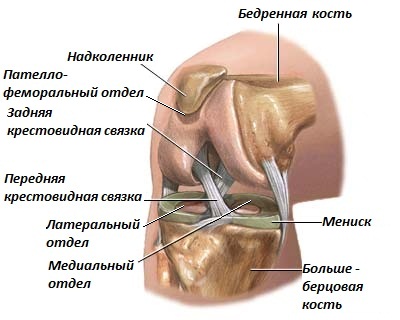
В суставе выделяют три отдела (компартмента): латеральный (наружный) и медиальный (внутренний), где соприкасаются суставные поверхности бедренной и болшеберцовой кости, и пателлофеморальный – пространство между коленной чашечкой и бедренной костью.
Повреждение хряща, покрывающего суставные поверхности, может быть вызвано разнообразными причинами, включая остеоартрит и воспалительные артриты (например, ревматоидный и псориатический). Полная замена коленного сустава (Total Knee Replacement) означает замену всех трех отделов коленного сустава.
Показания для замены коленного сустава.
Эндопротезирование коленного сустава это плановая операция. Обычно к нему прибегают, когда другие, нехирургические методы лечения (например снижение веса, лекарственные препараты и внутрисуставные инъекции) не смогли облегчить боль, вызванную артритом коленного сустава. Кроме того кандидаты на замену сустава должны иметь рентгенологические доказательства существенных патологических изменений. Противопоказаниями к операции могут являться, например, активная инфекция коленного сустава или системная инфекция, нарушения периферического кровообращения или неврологическое заболевание с поражением нижней конечности.
Основными целями эндопротезирования являются облегчение боли, улучшение качества жизни и сохранение функции коленного сустава. Операцию можно проводить в любом возрасте, за исключением детей, которые еще продолжают расти.
Альтернативы операции по замене коленного сустава.
При правильной оценке показаний к операции эндопротезирование коленного сустава может быть очень эффективным лечением. Тем не менее нужно четко понимать, что данная операция является элективной, ее проведение не является жизненно-важным. Поэтому рассматривать ее проведение нужно только после обсуждения ее пользы, возможных осложнений и альтернативных методов лечения со специалистом.
Пациентам с остеоартритом или воспалительным артритом сначала показаны неоперативные методы лечения. При остеоартрите возможными вариантами являются использование наколенников или ортопедических стелек, которые способствуют исправлению взаимного расположения суставных поверхностей и правильному распределению нагрузки в коленном суставе. Пациентам с ревматоидным или другим воспалительным артритом рекомендуется физиотерапевтическое лечение, поведенческая и лекарственная терапия до того, как будет принято решение о полной замене коленного сустава. Внутрисуставные инъекции кортикостероидных препаратов или производных гиалуроновой кислоты представляют собой еще одну альтернативу хирургическому вмешательству.
Артроскопия это процедура с минимальным хирургическим вмешательством (минимально инвазивная), при которой пораженный сустав исследуется с помощью специального устройства – артроскопа. Это эндоскопическое устройство вводится в полость сустава через небольшой разрез. С его помощью под контролем зрения можно устранить повреждение и удалить остаточные ткани. Это лечение показано в определенных случаях, особенно у пациентов с механическими симптомами (блокировка или неустойчивость коленного сустава).
Остетомия это хирургическая операция при которой срезается часть кости, производится перегруппировка костных фрагментов, и затем происходит их сращение в новом положении. Этот метод применяется для перераспределения нагрузки с поврежденного отдела сустава на здоровый или менее поврежденный. Этот вариант лечения подходит молодым пациентам, у которых повреждение ограничено медиальным или латеральным отделом сустава. Остеотомия не показана пациентам старше 60 лет и больным с воспалительным артритом.
Частичная замена коленного сустава
Во время этой операции производится замена только одного отдела сустава (медиального или латерального). Данная процедура может быть очень эффективна для некоторых пациентов, однако остается спорной. Ее сторонники считают, что сохранение связочного аппарата колена обеспечивает более естественные движения в суставе, противники же утверждают, что она приводит лишь к частичному облегчению болей и повышает риск расшатывания и изнашивания протеза.
Частичная замена коленного сустава не рекомендуется больным с воспалительным артритом, тем у кого сгибание колена ограничено до 90 градусов и тем кто не может выпрямить колено полностью (недостаток 15 и более градусов)
Подготовка к операции
Пациентам, подходящим для проведения замены коленного сустава, необходимо пройти предоперационное обследование, включая повторный обзор альтернативных методов лечения и обсуждение аутологичного донорства крови.
Аутологичное донорства крови представляет собой забор крови у самого пациента до операции на случай если понадобится переливание крови. Этот способ безопаснее использования донорской крови, т.к. снижается риск инфицирования или аллергической реакции.
Процедура замены коленного сустава
Эндопротезирование коленного сустава производится в операционной под общей, спинальной или эпидуральной анестезией. При общей анестезии пациент получает лекарственные препараты внутривенно и посредством вдыхания газовой смеси для индукции сна. Пациент не может двигаться и ничего не чувствует во время операции и ничего не помнит о процедуре после ее завершения.
Спинальное и эпидуральное обезболивание это методы региональной анестезии при которых инъекция анестетика в область нижней части спины приводит к блокаде чувствительности нижней части тела. При спинальной анестезии производится введение анестетика в спинномозговую жидкость, окружающую спинной мозг; при эпидуральной введение анестезирующего препарата осуществляется в эпидуральное пространство ниже уровня окончания спинного мозга (каудальная часть). Вид анестезии определяется специалистом с учетом индивидуальных характеристик пациента.
Больной получает антибиотики для снижения риска развития инфекции. Производится разрез для получения доступа к внутренним поверхностям сустава. Затем удаляются участки хряща и костной ткани с нижней поверхности бедренной кости и верхней поверхности большеберцовой кости. После этого производится имплантация искусственного сустава, сделанного обычно из металла и пластика (см. рис. 2).
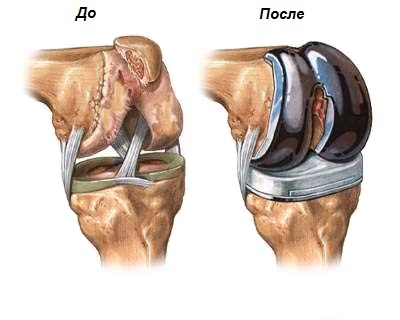
Тип имплантата, метод операции и локализация разреза зависят от индивидуальных предпочтений пациента и хирурга, выполняющего операцию. Все протезы коленного сустава состоят из бедренного компонента, большеберцового и надколенникового компонентов. Существует множество вариантов протеза от разных производителей. Большинство из них служит не менее 10 лет. Искусственный сустав действует дольше у пожилых, менее физически активных пациентов и у больных ревматоидным артритом (по сравнению с больными остеоартритом).
После проведения имплантации производится контрольный рентгеновский снимок колена (см. рис. 3,4).
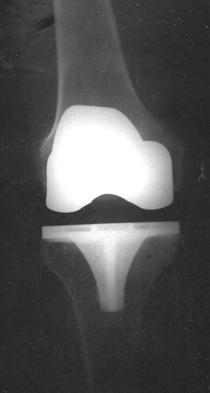
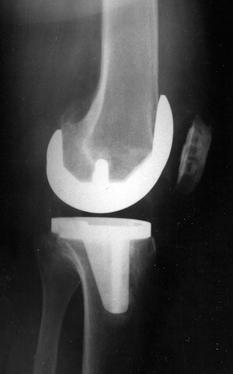
Он позволяет хирургу подтвердить и документировать правильное положение сустава и служит для сравнения с последующими снимками.
Послеоперационное ведение больного включает в себя контроль болевого синдрома. Многие пациенты получают контролируемую пациентом анальгезию. В этом случае обезболивающий препарат поступает посредством внутривенного вливания и пациент может контролировать, в определенных пределах, поступление препарата в организм. Также больной получает антибактериальное лечение (обычно в течение 24 часов после операции).
Для предотвращения образования сгустков крови в нижних конечностях используют препараты, разжижающие кровь, такие как низкомолекулярный гепарин ( Clexan, Fragmin). Для этой же цели используются сдавливающие сапоги (устройства, которые накладываются вокруг ноги и периодически надуваются) или специальные поддерживающие чулки. Эластичные чулки рекомендуется носить в течение нескольких недель после операции.
Пациентам желательно начать движения в стопах и голенях сразу после операции. Некоторые хирурги рекомендуют использовать устройство для продолжительных пассивных движений, которое медленно приподнимает и двигает ногу пациента, находящегося в постели. В большинстве случав физиотерапия, включая упражнения для колена и попытки ходить, начинается на следующий день после операции.
Физиотерапия является важнейшей частью восстановительного процесса. Большинство пациентов проводят в больнице 3-5 дней, во время которых проводится интенсивная физиотерапия и составляется план дальнейших упражнений и реабилитации. Некоторые пациенты продолжают лечение дома под контролем физиотерапевта, другие остаются в реабилитационном центре до тех пор пока не смогут самостоятельно себя обслуживать.
Реабилитационная программа обычно включает: упражнения для улучшения объема движений в суставе, тренировку самостоятельной ходьбы, укрепление мышц бедра (квадрицепс) и тренировку выполнения повседневной деятельности.
Восстановление нормальной физической активности обычно происходит через три – шесть недель после операции. Основная цель периода реабилитации это восстановление мышечной силы и подвижности в суставе. Очень важно избегать чрезмерных нагрузок во время восстановительного периода. После нескольких месяцев реабилитации рекомендуется поддерживать активный образ жизни. Хотя и следует избегать видов спорта, связанных со значительной нагрузкой на коленный сустав (бег, контактные виды спорта), пациенты могут заниматься ходьбой, ездой на велосипеде или плаванием.
Осложнения операции по замене коленного сустава встречаются редко, и обычно могут быть предотвращены хорошей техникой выполнения операции и тщательным послеоперационным уходом. Тем не менее необходимо иметь в виду возможность их появления.
Научные работы показали, что успешный исход операции по замене сустава во многом зависит от опыта конкретного хирурга и всего леченого учреждения. В одном из исследований лучшие результаты были у хирургов, выполняющих более 6 замен коленного сустава в год и в больницах, где выполняется более 25 подобных операций в год. Это выражалось, например, в том, что функционирование коленного сустава было лучше и количество послеоперационных осложнений было меньше. Однако, степень удовлетворенности пациента и уровень болевого синдрома не отличались по сравнению с больными прооперированными менее опытными хирургами.
Таким образом существуют свидетельства, что вероятность осложнений может быть снижена, если проводить операцию в больнице где замены суставом производятся чаще и хирурги обладают большим опытом в этой области.
Воспаление, отеки, и недостаток движения нижних конечностей увеличивают риск образования сгустков крови в венозной системе ног (тромбоз). Такой сгусток может оторваться от стенки вены (эмбол) и вместе с кровотоком попасть в легкие. Боль и отечность, обычно в области голени или бедра, возникающие после операции по замене коленного сустава, могут свидетельствовать об образовании тромба водной из глубоких вен нижней конечности. Боли в груди, одышка, кашель с кровью или потеря сознания могут быть признаками того, что сгусток крови попал в легкие и вызвал эмболию легочной артерии. Пациенты, у которых появились признаки тромбоза или эмболии, должны немедленно обратиться к лечащему врачу.
Инфекция после эндопротезирования коленного сустава относительно редкое, но очень серьезное осложнение. Жар, озноб, внезапное ухудшение операционной ране, усиление красноты или отечности могут означать развитие инфекции и требуют незамедлительного медицинского вмешательства.
Послеоперационная инфекция лечится антибиотиками и, иногда, дренированием излишней жидкости из поврежденного участка. Если инфекция продолжает распространяться, несмотря на лечение, то возможно удаление искусственного сустава и реимплантация после ее устранения.
Осложнения в области пателлофеморального сустава.
В результате операции возможно возникновение повреждений в области сочленения надколенника и бедренной кости: смещение, ослабление или разрыв связочного аппарата, перелом коленной чашечки. В некоторых случаях может потребоваться хирургическое лечение. В случае серьезного повреждения может потребоваться удаление всего протеза.
Повреждение нервов. Наиболее частым неврологическим осложнением после замены коленного сустава является паралич перонеального (малоберцового) нерва. Симптомы этого повреждения – онемение, покалывание и слабость мышц ноги. При их появлении необходимо снять повязку с колена и зафиксировать его в согнутом состоянии, чтобы снизить давление на пораженный нерв.
Полная замена коленного сустава это распространенная хирургическая процедура, которая может помочь в случаях, когда неоперативные методы лечения (использование наколенников или ортопедических стелек и медикаментозное лечение) не помогают. Операция включает в себя замену всех трех отделов коленного сустава (см. рис. 1) протезом с тем, чтобы уменьшить боль и улучшить функционирование сустава. Большинство кандидатов на операцию страдают от болей в суставе из за артрита. При подготовке к замене коленного сустава пациент должен пройти обследование, включающее опрос, физикальное обследование, рентген, лабораторные анализы, а также обсудить с врачом все выгоды и возможные осложнения операции и получить информацию об альтернативных методах лечения. Операция проводится под анестезией для временного обездвиживания и снятия боли. Хирург производит разрез для доступа к полости коленного сустава и затем удаляет часть хряща и костной ткани с нижней поверхности бедренной кости и верхней поверхности большеберцовой кости. Далее производится вживление искусственного сустава, сделанного из металла и пластмасс. После операции пациент получает лекарства для предотвращения инфекции и для обезболивания. Также принимаются меры для предотвращения тромбообразования – препараты разжижающие кровь и сдавливающие устройства для ног или эластичные чулки. Некоторым пациентам предложат использование устройства для продолжительного пассивного движения – механизм, который приподнимает и медленно движет прооперированную ногу. После операции необходимо работать в тесном контакте с физиотерапевтом для укрепления мышечной силы и возобновления нормального объема движений в коленном суставе. Пациент может вернуться к нормальной деятельности в течение трех – шести недель после операции , после завершения программы реабилитации, может заниматься видами спорта с небольшой нагрузкой на коленный сустав (ходьба, плавание, езда на велосипеде). Послеоперационные осложнения возникают редко и, в основном, могут быть предотвращены с помощью тщательного послеоперационного ухода.
Госпитализация осуществляется по адресу: г. Челябинск, пр. Героя России Родионова Е.Н. , 2 с 9-00 до 15.00 в приемном отделении ФГБУ «ФЦССХ».
Проезд: маршрутное такси № 53 (АМЗ –Кардиоцентр), маршрутное такси № 128 (г. Копейск – Кардиоцентр), маршрутное такси № 50 (ул Мамина – Петра Столыпина), маршрутное такси № 77 (станция Чурилово, поселок ОПМС-42 – Петра Сумина)
Обратите внимание: госпитализация проводится строго в сроки, указанные в направлении либо в дату, согласованную с Вами по телефону.
При госпитализации Вам необходимо иметь:
1. Направление на госпитализацию в ФГБУ «ФЦССХ» Минздрава России (г.Челябинск).
2. Выписку из первичной медицинской документации с результатами лабораторно-инструментальных исследований в соответствии с Памяткой для пациента. Вам необходимо представить в приемном отделении в полном объеме результаты основных лабораторно-инструментальных методов диагностики, необходимых для госпитализации в ФГБУ «ФЦССХ» (Приложение 1, 2) и результаты дополнительных лабораторно-инструментальных методов диагностики (Приложение 3), которые Вам определит врач-кардиолог ФГБУ «ФЦССХ».
В случае невозможности или нежелании сделать все вышеперечисленные исследования и анализы по месту жительства в рамках государственной программы бесплатного оказания медицинской помощи, либо в другой медицинской организации, согласно утвержденному порядку отбора больных на оказание ВМП, Вы можете это сделать на платной основе в ФГБУ «ФЦССХ», предварительно записавшись по телефону: 8(351) 255-92-25. Информацию о платных медицинских услугах можно получить на официальном сайте.
3. Оригинал и копию: паспорта, полиса обязательного медицинского страхования, СНИЛС.
4. Медицинскую карту амбулаторного пациента.
5. Средства личной гигиены (зубная щетка, зубная паста, одноразовые бритвенные станки – 3 штуки).
При приеме лекарственных препаратов по сопутствующей патологии, которые не включены в перечень жизненно-необходимых лекарственных средств, Вам необходимо взять их с собой.
При госпитализации для выполнения аорто-коронарного шунтирования и коррекции врожденных пороков сердца, Вам за 5 суток до госпитализации необходимо ОТМЕНИТЬ КЛОПИДОГРЕЛЬ.
Если Вы нуждаетесь в проведении стентирования коронарных артерий, то за неделю до госпитализации Вам необходимо НАЧАТЬ ПРИЕМ КЛОПИДОГРЕЛЯ в сочетании с АСПИРИНОМ (или его аналогами).
Лицам, временно нетрудоспособным, иметь при себе бланк листка нетрудоспособности, выданный медицинской организацией по месту жительства. При необходимости оформления листка нетрудоспособности в ФГБУ «ФЦССХ», уточните в отделе кадров организации, где Вы работаете, правильное название Вашего места работы.
Убедительная просьба: не брать с собой при поступлении ценные вещи и большие суммы денег.
В случае невозможности приехать, убедительно просим Вас сообщить по телефонам: (351) 255-93-58; 255-93-34, (орг.метод.отдел) и 255-93-11 (регистратура).
Приложение 1
Перечень основных лабораторно-инструментальных методов диагностики, необходимых для госпитализации пациентов в ФГБУ «ФЦССХ» для выполнения кардиохирургических операций
Исследование на ВИЧ- инфекцию (кровь)¹
Приложение 2
Перечень основных лабораторно-инструментальных методов диагностики, необходимых для проведения коронароангиографического исследования в ФГБУ «ФЦССХ»
| Лабораторно-инструментальные методы исследования | Срок годности результатов |
| Общий (клинический) анализ крови (с лейкоцитарной формулой и тромбоц.) | 14 дней |
| Анализ мочи общий | 14 дней |
| Биохимический анализ крови: АЛТ, АСТ, билирубин общий, билирубин прямой, креатинин, мочевина, общий белок, общий холестерин, глюкоза | 14 дней |
| Гликированный гемоглобин (для пациентов с сахарным диабетом) | 14 дней |
| Реакция микропреципитации на сифилис (кровь на RW), в случае положительной реакции обязательно заключение врача-дерматовенеролога | 1 месяц |
| Исследование на ВИЧ- инфекцию (кровь)¹ | 1 месяц |
| Hbs антиген, anti- HCV ¹ | 2 месяца |
| ЭКГ в 12 отведениях с обязательным предоставлением пленки | 14 дней |
| ФОГ | 1 год |
| Кал на яйца глистов и цисты лямблий, смыв на энтеробиоз | 21 день |
| Гормоны щитовидной железы ТТГ, Т4, а также консультация эндокринолога (при наличии заболеваний щитовидной железы) | 1 месяц |
¹При положительном результате необходимо заключение врача-инфекциониста об отсутствии противопоказаний к хирургическому лечению
Приложение 3
Перечень дополнительных лабораторно – инструментальных методов диагностики, необходимых при госпитализации пациентов в ФГБУ «ФЦССХ» для некоторых категорий больных
1. Имплантация электрокардиостимулятора, кардиовертера – дефибриллятора
| Лабораторно-инструментальные методы исследования | Срок годности результатов |
| Холтеровское мониторирование сердечного ритма с записью ЭКГ или предоставление ЭКГ - пленки, где было зарегистрировано нарушение ритма | 3 месяца |
| Гормоны щитовидной железы (ТТГ, Т3, Т4 свободный) | 1 месяц |
| МНО при приеме варфарина | 14 дней |
2. Эндоваскулярная деструкция дополнительных проводящих путей и аритмогенных зон сердца (РЧА, РЧА в условиях CARTO)
| Лабораторно-инструментальные методы исследования | Срок годности результатов |
| Чреспищеводная эхокардиография (по показаниям) - для больных с фибрилляцией и трепетанием предсердий. | |
| Фиброгастродуоденоскопия | 1 месяц |
| Гормоны щитовидной железы (ТТГ, Т3, Т4 свободный) | 1 месяц |
| МНО при приеме варфарина | 14 дней |
3. Стентирование, реканализация окклюзий и установка окклюдера
| Лабораторно-инструментальные методы исследования | Срок годности результатов |
| Коронароангиографическое исследование (диск и описание) | 6 месяцев |
| Фиброгастродуоденоскопия | 1 месяц |
| МНО при приеме варфарина | 14 дней |
| Гормоны щитовидной железы ТТГ, Т4, а также консультация эндокринолога (при наличии заболеваний щитовидной железы) | 1 месяц |
4. Операции «на открытом сердце» (АКШ, протезирование клапанов и дуги аорты, удаление новообразований)
| Лабораторно-инструментальные методы исследования | Срок годности результатов |
| Коронароангиографическое исследование (диск и описание) | 6 месяцев |
| Фиброгастродуоденоскопия | 1 месяц |
| Компьютерная томография аорты с болюсным контрастным усилением при операциях на аорте и приобретенных пороках сердца (по показаниям) | 1 месяц |
| Рентгенография легких в 2-х проекциях со снимком и описанием, возможно предоставление записи файлов на диске или флеш- накопителе | 3 месяца |
| УЗДГ брахиоцефальных артерий | 6 месяцев |
| МНО при приеме варфарина | 14 дней |
5. При госпитализации сопровождающего лица
| Лабораторно-инструментальные методы исследования | Срок годности результатов |
| Реакция микропреципитации на сифилис (кровь на RW), в случае положительной реакции обязательно заключение врача-дерматовенеролога | 1 месяц |
| ФОГ | 1 год |
| Кал на яйца глистов и цисты лямблий | 21 день |
При наличии в анамнеза туберкулеза требуется заключение врача-фтизиатра, при онкопатологии - заключение врача-онколога. При наличии в анамнезе других хронических заболеваний — заключение профильного специалиста.
Напоминаем — обострение хронических заболеваний, наличие острых заболеваний (острые вирусные заболевания, кишечные инфекции и проч.) - являются противопоказанием для выполнения планового хирургического лечения и обследования.
ИНФОРМИРУЕМ и ПРЕДУПРЕЖДАЕМ ВАС, что в случае отсутствия необходимых для госпитализации документов и результатов лабораторно-инструментальных методов исследования с соответствующими сроками годности, указанными в Памятке для пациента, ВАША ГОСПИТАЛИЗАЦИЯ БУДЕТ ОТМЕНЕНА ИЛИ БУДЕТ ПРЕДЛОЖЕНО ВЫПОЛНЕНИЕ НЕДОСТАЮЩЕГО ОБСЛЕДОВАНИЯ НА ПЛАТНОЙ ОСНОВЕ. В случае несогласия — Ваша плановая госпитализация будет ПЕРЕНЕСЕНА НА ДРУГУЮ ДАТУ с учетом возможности ФГБУ «ФЦССХ» МЗ России (г. Челябинск).
Читайте также:

