Сколько дней больничный после эндопротезирования коленного сустава
Опубликовано: 17.04.2024
Эндопротезирование тазобедренного и коленного суставов – одна из сложных операций на суставах, после которой требуется достаточно длительное восстановление. Пройдя замену сустава эндопротезом, пациенту, конечно, в силу временной утраты трудоспособности (ВУТ) выдается больничный лист (БЛ). Такой документ необходим не только для получения компенсационных выплат по случаю вынужденного "отпуска". Время предоставленного больничного будет продуктивно использовано для:
- качественного приживления суставного имплантата;
- адекватной адаптации к жизни с новым суставом;
- планомерной разработки конечности и восстановления мышечной силы;
- предупреждения возможных осложнений или грамотной ликвидации развившихся нежелательных реакций после операции.
Продолжительность пребывания человека дома по поводу послеоперационной нетрудоспособности зависит в первую очередь от вида, объема проведенного вмешательства и установленного системой здравоохранения срока полноценной реабилитации согласно данному критерию. На длительность нахождения на больничном, безусловно, будет влиять и динамика восстановления пациента. Открытие и продление листа в обязательном порядке регламентируется Трудовым кодексом РФ и различными нормативными положениями.
Первичный срок больничного: госпитальный период
С первого дня поступления в стационар открывается листок нетрудоспособности. При выписке из стационарной больницы бюллетень закрывается. Как можно понять, первичный срок больничного листа устанавливается той медструктурой, где вы проходили эндопротезирование. А суммарный объем суток, проведенных в конкретной клинике, является сроком первичного БЛ.
Естественно, не у всех пациентов количество дней госпитализации будет совпадать: кто-то после операции нуждается в стационарном наблюдении 5 дней, а кто-то в связи с неудовлетворительным самочувствием может там пробыть и до 2 недель. Как показывает практика, в среднем пациентов держат в хирургическом стационаре после подобной высокотехнологичной помощи от 5 до 10 дней, далее – выписывают.
Конечно же, это – не окончательный срок больничного листа. Ясно, что человеку, которому еще минимум 6 недель предстоит передвигаться с помощью специальных опорных приспособлений, о выходе на работу и речи быть не может. Поэтому далее пациента берет под контроль учреждение поликлинического типа по месту жительства, вернее сказать, лечащий врач из местной поликлиники. Им будет открыт новый лист нетрудоспособности. Во избежание недоразумений, что не редкость, явиться в поликлинику важно строго в тот же день, которым датируется выписка из хирургического стационара.
Амбулаторное наблюдение: порядок выдачи и продления БЛ
Итак, после выписки вы своевременно пришли на прием к своему лечащему доктору, который занимался вашей медицинской проблемой еще до операции. Теперь основные рекомендации относительно дальнейшего восстановления вы будете получать у него. И, соответственно, с первых же суток обращения вам откроют новый больничный бюллетень, официально подтверждающий необходимость дальнейшего временного освобождения от трудовых обязанностей.
Документ по ВУТ амбулаторным медзаведением выдается сроком на 15 суток. То есть периодичность обновления БЛ будет составлять отныне каждые 15 дней. Ориентироваться нужно на дату контрольного визита, занесенную специалистом в соответствующую графу документа. Реабилитируемый обязан являться в указанное время к врачу для следующего осмотра, после чего больничный будет вновь продлен. Такая схема пролонгирования бюллетеня будет соблюдаться ровно столько, сколько стандартами ортопедии озвучивается срок для нормально протекающей реабилитации после протезирования сустава.
Любые несоблюдения со стороны пациента в отношении явок в поликлинику – жесткое нарушение правил, сопряженное массой проблем, среди которых недоразумения на работе, незачисление дней в БЛ со дня неявки, трудности в получении выплат по ВУТ.
В идеальном варианте послеоперационное восстановление в связи с проведенной имплантацией любого сочленения продолжается 3-4 месяца. Это – тот отрезок времени, за который при положительной динамике восстановления полноценно достигаются функциональный, социальный, бытовой и профессиональный потенциал возможностей. Поэтому наблюдающие специалисты не выходят за рамки данного временного интервала. Спустя 3-4 месяца при благополучном исходе после операции больничный закрывают: на бланке ставится дата закрытия и число выхода на работу, врачебная подпись и печать (плюс две печати поликлиники).
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Что если состояние не улучшилось после проведенной реабилитации?
Естественно, не все люди – близнецы по физиологическим возможностям опорно-двигательной системы к восстановлению, да и в общем по статусу здоровья организма. Нельзя также не сказать, что у некоторых людей в силу некорректно проведенного вмешательства или недостаточно хорошо организованной реабилитации возникают осложнения (контрактуры, мышечная атрофия, перипротезная инфекция, вывихи эндопротеза и др.).
Исходя из вышесказанного, обозначим, что определенный процент пациентов не укладывается в общеустановленные нормы реабилитации. По окончании 90-120 суток после эндопротезирования при неудовлетворительной клинической картине вопросами предоставления пациенту статуса ВУТ будет уже заниматься экспертная комиссия МСЭ.
Для этого лечебно-профилактическое учреждение (ЛПУ), где пациента все реабилитационное время лечили и обследовали, отправляет пакет документов в местное бюро. Посыльный пакет обязательно включает все выписки и заключения по основному диагнозу, по диагностическим и лечебным мероприятиям, проведенным в поликлинических и стационарных условиях. То есть ЛПУ, согласно собранной документации, официально со своей стороны подтверждает факт наличия у пациента угнетения функций того или иного характера и необходимости прохождения специфической медреабилитации.
Эксперты медико-социальной комиссии тщательно изучают поступившие от ЛПУ сведения о пациенте и выносят вердикт о степени ограничения его работоспособности. МСЭ, как один из распространенных вариантов, может дать согласие на то, чтобы поликлиника от числа закрытия больничного листа открыла новый до максимально полного восстановления качества жизни больного. Сроки БЛ устанавливает для ЛПУ тоже МСЭ, впрочем, как и допустимость его продления без их участия, цикличность обновления. Другой вариант, менее вероятный, – экспертная комиссия присваивает пациенту группу инвалидности (обычно 3 гр.) с дальнейшим ее переосвидетельствованием в указанное МС-инстанцией время.
Акцентируем, что МСЭК оставляет за собой право отказать и в продлении БЛ, и в присвоении группы, если патологические отклонения подтвердятся как незначительные.
Эндопротезирование коленного сустава является одной из наиболее распространенных ортопедических операций. Суть процедуры состоит в замене поврежденных участков коленного сустава искусственными частями (протезами).
Коленный сустав выполняет функцию шарнирного соединения между бедренной костью и костями голени (болшеберцовой и малоберцовой) (см. рис. 1).
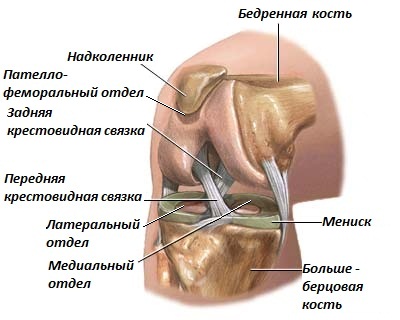
В суставе выделяют три отдела (компартмента): латеральный (наружный) и медиальный (внутренний), где соприкасаются суставные поверхности бедренной и болшеберцовой кости, и пателлофеморальный – пространство между коленной чашечкой и бедренной костью.
Повреждение хряща, покрывающего суставные поверхности, может быть вызвано разнообразными причинами, включая остеоартрит и воспалительные артриты (например, ревматоидный и псориатический). Полная замена коленного сустава (Total Knee Replacement) означает замену всех трех отделов коленного сустава.
Показания для замены коленного сустава.
Эндопротезирование коленного сустава это плановая операция. Обычно к нему прибегают, когда другие, нехирургические методы лечения (например снижение веса, лекарственные препараты и внутрисуставные инъекции) не смогли облегчить боль, вызванную артритом коленного сустава. Кроме того кандидаты на замену сустава должны иметь рентгенологические доказательства существенных патологических изменений. Противопоказаниями к операции могут являться, например, активная инфекция коленного сустава или системная инфекция, нарушения периферического кровообращения или неврологическое заболевание с поражением нижней конечности.
Основными целями эндопротезирования являются облегчение боли, улучшение качества жизни и сохранение функции коленного сустава. Операцию можно проводить в любом возрасте, за исключением детей, которые еще продолжают расти.
Альтернативы операции по замене коленного сустава.
При правильной оценке показаний к операции эндопротезирование коленного сустава может быть очень эффективным лечением. Тем не менее нужно четко понимать, что данная операция является элективной, ее проведение не является жизненно-важным. Поэтому рассматривать ее проведение нужно только после обсуждения ее пользы, возможных осложнений и альтернативных методов лечения со специалистом.
Пациентам с остеоартритом или воспалительным артритом сначала показаны неоперативные методы лечения. При остеоартрите возможными вариантами являются использование наколенников или ортопедических стелек, которые способствуют исправлению взаимного расположения суставных поверхностей и правильному распределению нагрузки в коленном суставе. Пациентам с ревматоидным или другим воспалительным артритом рекомендуется физиотерапевтическое лечение, поведенческая и лекарственная терапия до того, как будет принято решение о полной замене коленного сустава. Внутрисуставные инъекции кортикостероидных препаратов или производных гиалуроновой кислоты представляют собой еще одну альтернативу хирургическому вмешательству.
Артроскопия это процедура с минимальным хирургическим вмешательством (минимально инвазивная), при которой пораженный сустав исследуется с помощью специального устройства – артроскопа. Это эндоскопическое устройство вводится в полость сустава через небольшой разрез. С его помощью под контролем зрения можно устранить повреждение и удалить остаточные ткани. Это лечение показано в определенных случаях, особенно у пациентов с механическими симптомами (блокировка или неустойчивость коленного сустава).
Остетомия это хирургическая операция при которой срезается часть кости, производится перегруппировка костных фрагментов, и затем происходит их сращение в новом положении. Этот метод применяется для перераспределения нагрузки с поврежденного отдела сустава на здоровый или менее поврежденный. Этот вариант лечения подходит молодым пациентам, у которых повреждение ограничено медиальным или латеральным отделом сустава. Остеотомия не показана пациентам старше 60 лет и больным с воспалительным артритом.
Частичная замена коленного сустава
Во время этой операции производится замена только одного отдела сустава (медиального или латерального). Данная процедура может быть очень эффективна для некоторых пациентов, однако остается спорной. Ее сторонники считают, что сохранение связочного аппарата колена обеспечивает более естественные движения в суставе, противники же утверждают, что она приводит лишь к частичному облегчению болей и повышает риск расшатывания и изнашивания протеза.
Частичная замена коленного сустава не рекомендуется больным с воспалительным артритом, тем у кого сгибание колена ограничено до 90 градусов и тем кто не может выпрямить колено полностью (недостаток 15 и более градусов)
Подготовка к операции
Пациентам, подходящим для проведения замены коленного сустава, необходимо пройти предоперационное обследование, включая повторный обзор альтернативных методов лечения и обсуждение аутологичного донорства крови.
Аутологичное донорства крови представляет собой забор крови у самого пациента до операции на случай если понадобится переливание крови. Этот способ безопаснее использования донорской крови, т.к. снижается риск инфицирования или аллергической реакции.
Процедура замены коленного сустава
Эндопротезирование коленного сустава производится в операционной под общей, спинальной или эпидуральной анестезией. При общей анестезии пациент получает лекарственные препараты внутривенно и посредством вдыхания газовой смеси для индукции сна. Пациент не может двигаться и ничего не чувствует во время операции и ничего не помнит о процедуре после ее завершения.
Спинальное и эпидуральное обезболивание это методы региональной анестезии при которых инъекция анестетика в область нижней части спины приводит к блокаде чувствительности нижней части тела. При спинальной анестезии производится введение анестетика в спинномозговую жидкость, окружающую спинной мозг; при эпидуральной введение анестезирующего препарата осуществляется в эпидуральное пространство ниже уровня окончания спинного мозга (каудальная часть). Вид анестезии определяется специалистом с учетом индивидуальных характеристик пациента.
Больной получает антибиотики для снижения риска развития инфекции. Производится разрез для получения доступа к внутренним поверхностям сустава. Затем удаляются участки хряща и костной ткани с нижней поверхности бедренной кости и верхней поверхности большеберцовой кости. После этого производится имплантация искусственного сустава, сделанного обычно из металла и пластика (см. рис. 2).
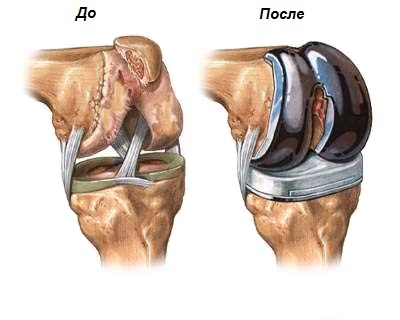
Тип имплантата, метод операции и локализация разреза зависят от индивидуальных предпочтений пациента и хирурга, выполняющего операцию. Все протезы коленного сустава состоят из бедренного компонента, большеберцового и надколенникового компонентов. Существует множество вариантов протеза от разных производителей. Большинство из них служит не менее 10 лет. Искусственный сустав действует дольше у пожилых, менее физически активных пациентов и у больных ревматоидным артритом (по сравнению с больными остеоартритом).
После проведения имплантации производится контрольный рентгеновский снимок колена (см. рис. 3,4).
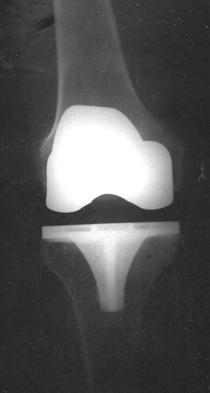
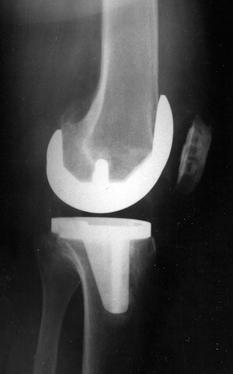
Он позволяет хирургу подтвердить и документировать правильное положение сустава и служит для сравнения с последующими снимками.
Послеоперационное ведение больного включает в себя контроль болевого синдрома. Многие пациенты получают контролируемую пациентом анальгезию. В этом случае обезболивающий препарат поступает посредством внутривенного вливания и пациент может контролировать, в определенных пределах, поступление препарата в организм. Также больной получает антибактериальное лечение (обычно в течение 24 часов после операции).
Для предотвращения образования сгустков крови в нижних конечностях используют препараты, разжижающие кровь, такие как низкомолекулярный гепарин ( Clexan, Fragmin). Для этой же цели используются сдавливающие сапоги (устройства, которые накладываются вокруг ноги и периодически надуваются) или специальные поддерживающие чулки. Эластичные чулки рекомендуется носить в течение нескольких недель после операции.
Пациентам желательно начать движения в стопах и голенях сразу после операции. Некоторые хирурги рекомендуют использовать устройство для продолжительных пассивных движений, которое медленно приподнимает и двигает ногу пациента, находящегося в постели. В большинстве случав физиотерапия, включая упражнения для колена и попытки ходить, начинается на следующий день после операции.
Физиотерапия является важнейшей частью восстановительного процесса. Большинство пациентов проводят в больнице 3-5 дней, во время которых проводится интенсивная физиотерапия и составляется план дальнейших упражнений и реабилитации. Некоторые пациенты продолжают лечение дома под контролем физиотерапевта, другие остаются в реабилитационном центре до тех пор пока не смогут самостоятельно себя обслуживать.
Реабилитационная программа обычно включает: упражнения для улучшения объема движений в суставе, тренировку самостоятельной ходьбы, укрепление мышц бедра (квадрицепс) и тренировку выполнения повседневной деятельности.
Восстановление нормальной физической активности обычно происходит через три – шесть недель после операции. Основная цель периода реабилитации это восстановление мышечной силы и подвижности в суставе. Очень важно избегать чрезмерных нагрузок во время восстановительного периода. После нескольких месяцев реабилитации рекомендуется поддерживать активный образ жизни. Хотя и следует избегать видов спорта, связанных со значительной нагрузкой на коленный сустав (бег, контактные виды спорта), пациенты могут заниматься ходьбой, ездой на велосипеде или плаванием.
Осложнения операции по замене коленного сустава встречаются редко, и обычно могут быть предотвращены хорошей техникой выполнения операции и тщательным послеоперационным уходом. Тем не менее необходимо иметь в виду возможность их появления.
Научные работы показали, что успешный исход операции по замене сустава во многом зависит от опыта конкретного хирурга и всего леченого учреждения. В одном из исследований лучшие результаты были у хирургов, выполняющих более 6 замен коленного сустава в год и в больницах, где выполняется более 25 подобных операций в год. Это выражалось, например, в том, что функционирование коленного сустава было лучше и количество послеоперационных осложнений было меньше. Однако, степень удовлетворенности пациента и уровень болевого синдрома не отличались по сравнению с больными прооперированными менее опытными хирургами.
Таким образом существуют свидетельства, что вероятность осложнений может быть снижена, если проводить операцию в больнице где замены суставом производятся чаще и хирурги обладают большим опытом в этой области.
Воспаление, отеки, и недостаток движения нижних конечностей увеличивают риск образования сгустков крови в венозной системе ног (тромбоз). Такой сгусток может оторваться от стенки вены (эмбол) и вместе с кровотоком попасть в легкие. Боль и отечность, обычно в области голени или бедра, возникающие после операции по замене коленного сустава, могут свидетельствовать об образовании тромба водной из глубоких вен нижней конечности. Боли в груди, одышка, кашель с кровью или потеря сознания могут быть признаками того, что сгусток крови попал в легкие и вызвал эмболию легочной артерии. Пациенты, у которых появились признаки тромбоза или эмболии, должны немедленно обратиться к лечащему врачу.
Инфекция после эндопротезирования коленного сустава относительно редкое, но очень серьезное осложнение. Жар, озноб, внезапное ухудшение операционной ране, усиление красноты или отечности могут означать развитие инфекции и требуют незамедлительного медицинского вмешательства.
Послеоперационная инфекция лечится антибиотиками и, иногда, дренированием излишней жидкости из поврежденного участка. Если инфекция продолжает распространяться, несмотря на лечение, то возможно удаление искусственного сустава и реимплантация после ее устранения.
Осложнения в области пателлофеморального сустава.
В результате операции возможно возникновение повреждений в области сочленения надколенника и бедренной кости: смещение, ослабление или разрыв связочного аппарата, перелом коленной чашечки. В некоторых случаях может потребоваться хирургическое лечение. В случае серьезного повреждения может потребоваться удаление всего протеза.
Повреждение нервов. Наиболее частым неврологическим осложнением после замены коленного сустава является паралич перонеального (малоберцового) нерва. Симптомы этого повреждения – онемение, покалывание и слабость мышц ноги. При их появлении необходимо снять повязку с колена и зафиксировать его в согнутом состоянии, чтобы снизить давление на пораженный нерв.
Полная замена коленного сустава это распространенная хирургическая процедура, которая может помочь в случаях, когда неоперативные методы лечения (использование наколенников или ортопедических стелек и медикаментозное лечение) не помогают. Операция включает в себя замену всех трех отделов коленного сустава (см. рис. 1) протезом с тем, чтобы уменьшить боль и улучшить функционирование сустава. Большинство кандидатов на операцию страдают от болей в суставе из за артрита. При подготовке к замене коленного сустава пациент должен пройти обследование, включающее опрос, физикальное обследование, рентген, лабораторные анализы, а также обсудить с врачом все выгоды и возможные осложнения операции и получить информацию об альтернативных методах лечения. Операция проводится под анестезией для временного обездвиживания и снятия боли. Хирург производит разрез для доступа к полости коленного сустава и затем удаляет часть хряща и костной ткани с нижней поверхности бедренной кости и верхней поверхности большеберцовой кости. Далее производится вживление искусственного сустава, сделанного из металла и пластмасс. После операции пациент получает лекарства для предотвращения инфекции и для обезболивания. Также принимаются меры для предотвращения тромбообразования – препараты разжижающие кровь и сдавливающие устройства для ног или эластичные чулки. Некоторым пациентам предложат использование устройства для продолжительного пассивного движения – механизм, который приподнимает и медленно движет прооперированную ногу. После операции необходимо работать в тесном контакте с физиотерапевтом для укрепления мышечной силы и возобновления нормального объема движений в коленном суставе. Пациент может вернуться к нормальной деятельности в течение трех – шести недель после операции , после завершения программы реабилитации, может заниматься видами спорта с небольшой нагрузкой на коленный сустав (ходьба, плавание, езда на велосипеде). Послеоперационные осложнения возникают редко и, в основном, могут быть предотвращены с помощью тщательного послеоперационного ухода.
Основания для проведения эндопротезирования коленного сустава
Когда появляется боль в колене - это всегда, как минимум, неприятно. Первое время еще могут помогать обезболивающие препараты и массаж. Но когда боль становится невыносимой, то единственным вариантом избавления от нее является эндопротезирование коленного сустава. В результате данной операции часть сустава удаляется и вместо нее устанавливается полимерный или металлический процесс. Но далеко не все знают, что делать после операции эндопротезирования коленного сустава и как избавиться от последующих болевых ощущений. На многих форумах есть советы по поводу того, что делать после эндопротезирования. Но далеко не всем этим советам можно верить. Чаще всего их дают люди, к медицине не имеющие никакого отношения. А ведь эндопротезирование - это медицинское вмешательство, поэтому советовать могут что-либо только специалисты.
Перед проведением операции больной подлежит обследованию на предмет чувствительности к анестезии и наличия у него возможных аллергических реакций. Сама операция по времени длится всего около 2 часов. Но после нее наступает длительный период реабилитации. и вот здесь уже нужно очень внимательности отнестись к своему организму и стараться соблюдать то, что рекомендуют доктора.
Состояние больного после эндопротезирования коленного сустава
Как правильно ходить после операции
Не все пациенты знают о том, как нужно ходить после эндопротезирования коленного сустава. Если дать наиболее общий совет, то он основан на то, что нагрузка на прооперированное колено должна быть в первое время как можно меньше. Наличие болевых ощущений свидетельствует о том, что протез начинает приживаться и организм должен к нему привыкнуть. Для уменьшения боли назначаются специальные сильные обезболивающие препараты, а также антибиотики. Во время их приема нужно по возможности полностью исключить контакт колена с водой. В идеале желательно надеть на колено бандаж и носить его до тех пор, пока не будут сняты швы после эндопротезирования коленного сустава (как правило, длительность ношения швов составляет около 2 недель). При этом, пациенту понадобятся костыли после эндопротезирования коленного сустава - их нужно использовать первое время при перемещении. Объясняется эта необходимость тем, что нагрузка на больное колена должна быть минимальной. Соответственно, вставать на больную ногу нельзя, но и оставаться без движения тоже невозможно. Ведь пациент пытается вернуться к нормальной жизни, а чем больше он сидит на одном месте, тем больше атрофируются мышцы в районе коленного сустава. И если совсем не двигаться, то спустя некоторое время одна нога станет короче другой и всю оставшуюся жизнь пациент будет хромать.
Положен ли после операции больничный
Первые пару недель пациент сможет ходить только очень осторожно и при помощи костылей или поручней. Соответственно, ни о какой полноценной жизни речи идти не может. Поэтому больничный после эндопротезирования коленного сустава выдается на 2 недели. Более того, спустя сутки и неделю с момента выписки больной должен пройти наблюдение у ортопеда. Поэтому ни о какой работе речи идти не может. В дальнейшем от костылей уже можно отказаться и нагрузку на колено постепенно следует увеличивать. В первые 2 недели не следует забывать о выполнении специальных физических упражнений, направленных на улучшение подвижности колена. Выполняя их, пациент разрабатывает связки и мышцы, постепенно возвращая их к полной функциональности. Суть упражнений сводится к сгибанию и разгибанию колена, поднятию ноги, а впоследствии к ходьбе по невысокой лестнице и приседаниям.
Что делать при возникновении проблем после операции
Проблемы после эндоротезирования возникают довольно редко, но являются одним из последствий, от которых необходимо как можно скорее избавиться. Чаще всего к таким проблемам относится отек. Он может быть связан с заполнением внутренней части колена жидкостью или неправильным положением самого сустава. Ведь хотя суставы и подбираются с учетом анатомических особенностей конкретного пациента, от ошибок никто из нас не застрахован. При возникновении проблем необходимо как можно скорее обратиться к врачу. При этом следует полностью отказаться от выполнения физических упражнений. Вполне возможно, что при подборе ЛФК после эндопротезирования коленного сустава доктор допустил какую-то оплошность либо сам пациент неправильно выполнял рекомендации. В этом случае после выявления причин возникновения проблемы врач редактирует ранее утвержденную программу реабилитации и дает новые рекомендации.
Сколько длится реабилитация после эндопротезирования коленного сустава
Некоторые пациенты периодически посещают центр реабилитации после эндопротезирования коленного сустава. Это является более действенной мерой, по сравнению с реабилитацией в домашних условиях. Ведь в этих центрах созданы все условия для ЛФК и массажа коленного сустава. Причем пациенту всегда помогают опытные инструкторы. При посещении центра вернуться к нормальной жизни можно гораздо быстрее, чем предпринимая какие-то действия самостоятельно.
Что нельзя делать после операции
Как уже было отмечено, в результате эндопротезирования коленного сустава его часть заменяется искусственным элементом. Поэтому как бы не пытался пациент вернуть полную функциональность колена, а наличие инородного тела оставит след об этом факте навсегда. Любой искусственный сустав постепенно изнашивается. Соответственно, пациенту нужно будет вести спокойный образ жизни. Желательно полностью отказаться от активных видов спорта, а также силовых упражнений. Любое неловкое движение может повлечь за собой вывих или перелом колена, а это уже приведет к очередной операции. Поэтому всегда и во всем нужно быть как можно более аккуратным.
При выписке из больницы рекомендуется взять у ортопеда справку о том, что вам вставлен эндопротез. Дело в том, что данный протез состоит из металлических частей. Поэтому при прохождении через различного рода металлодетекторы они будут срабатывать. Чтобы не возникало проблем с охранниками, продавцами и всеми, кто использует в своей работе металлодетекторы, лучше иметь эту справку при себе.
Болезни суставов по распространенности давно обогнали сердечно-сосудистые заболевания, туберкулез и онкологию. Этому недугу подвержен каждый четвертый россиянин*, причем минимум 50% случаев заболеваний приходятся на колени**. Увы, некоторые болезни, такие как артроз, неизлечимы, и единственный способ сохранить возможность самостоятельно передвигаться – поставить эндопротез. Но является ли операция по замене сустава панацеей?
О видах патологий коленных суставов, стадиях и методах лечения самого распространенного заболевания - артроза, основаниях для операции и ее рисках, а также о том, что нужно для получения квоты на эндопротезирование, ИА «Пенза-Пресс» рассказал главный травматолог региона, завотделением травматологии и ортопедии областной больницы им. Н.Н.Бурденко Андрей Кибиткин.
Какие бывают патологии коленного сустава?
Патологии коленного сустава разнятся в зависимости от возрастных периодов жизни человека.
- В молодости
Заболевания коленного сустава могут быть связаны с активностью человека в молодом возрасте. К сожалению, обратная сторона активного образа жизни – это зачастую травмы, особенно у тех, кто занимается игровыми видами спорта, или у профессиональных спортсменов. Надо понимать, что не от любого спорта люди становятся здоровее. К сожалению, у тех, кто бегает марафоны, повышен риск повреждения коленного сустава.
Здесь речь может идти о повреждении либо менисков [внутренний и наружный хрящи в коленном суставе, имеющие каждый форму лунного серпа], либо связок. И те, и другие призваны обеспечить стабильность коленного сустава. Они повреждаются в результате резких движений и силового воздействия.
- В зрелом возрасте (от 40-50 лет)
По мере взросления уменьшается активность пациентов, они менее подвержены спортивным нагрузкам. Изменяется их неврологический статус, может появиться неуверенность в походке, мышечная атрофия. Начинают преобладать заболевания, которые сопряжены с возрастными изменениями. Обменные процессы меняются.
Кроме того, в зрелом возрасте начинают проявляться генетические предрасположенности, если они имеют место. В основном, это больше по женской линии передается – от мам, бабушек. Если у них были какие-то проблемы, то надо понимать, что есть вероятность проявления наследственности.
Также к этому периоду жизни могут дать о себе знать травмы, полученные в молодости, даже если они были пролечены. К сожалению, на идеальное восстановление трудно рассчитывать, зачастую приходится удалять поврежденные участки, например, те же мениски. Сейчас есть технологии, которые позволяют сделать шов мениска, но это возможно только при свежей травме и при определенных видах разрывов.
Большую роль играют возрастные проблемы – так называемые дегенеративные [от «дегенерация» - разрушение]. Одно из самых распространенных заболеваний – это артроз коленных суставов, или гонартроз.
Встречается и асептический (безбактериальный, без воспаления) некроз. Пока неизвестно, как именно провоцируется это заболевание, но однозначно причина – в неправильном кровоснабжении. Пациент чувствует боль, которая практически ни от чего не проходит, временно могут помочь лишь обезболивающие нестероидные препараты. Здесь задача для врача и пациента – вовремя выявить заболевание, оно очень похоже на артроз. Встречается оно сравнительно нечасто: соотношение некроза к артрозу – примерно 1 к 20, не чаще.
Как диагностировать артроз?
Чтобы диагностировать артроз, как и любое другое заболевание коленного сустава, обязательно необходимо сделать рентген перед походом к врачу. Зачастую пациенты вместо него делают МРТ. Но нужно понимать, что это совершенно разные исследования, причем базовым и менее дорогостоящим является рентгенологическое. Часто его бывает достаточно для постановки диагноза, а МРТ делать и вовсе не нужно.
Стадии и лечение артроза
На первой и второй стадиях этого заболевания лечение ведется исключительно консервативное. На этих этапах человек чувствует боль и может слышать хруст в суставе.
Консервативное лечение – менее агрессивное. Оно состоит из нескольких основных частей. Первая – это лечение, которое направлено на то, чтобы облегчить состояние пациента, уменьшить отечность и болевой синдром, увеличить активность. Это базовая терапия противовоспалительными нестероидными (негормональными) средствами, физиопроцедуры (лазерное воздействие, переменное магнитное поле и фонофорез – ультразвуковое воздействие).
И вторая – лечение, направленное на то, чтобы улучшить прогноз самого заболевания. Это всевозможные хондропротективные терапии. Хондропротекторы – вещества, не так давно появившиеся на медицинском рынке. Можно уверенно сказать, что регулярное их применение замедлит развитие артроза и достигнет того состояния, когда надо делать операцию, гораздо позже. А если их не применять, то артроз будет развиваться по заданному ритму.
Кроме того, некоторое время назад появились протезы синовиальной жидкости. Это не страшная железяка, которая надевается на ногу, а шприц с набранной медикаментозной субстанцией, которая в себя включает структурные элементы хряща. Конечно, информация о том, что хрящ восстанавливается, растет, - к сожалению, пока лишь реклама. Но это вещество замедляет разрушение, это правда.
К сожалению, если процесс стартовал, то полностью вылечить артроз уже невозможно. Нет таких устройств, процедур и лекарств, нет такой хирургии, которая сохранила бы сустав или, к примеру, вернула его из третьей стадии в первую. Увы, сегодня это невозможно.
Однако можно рассчитывать на светлые промежутки. Чем меньше стадия, тем они длиннее. Помощь оказали пациенту – он ушел довольный, и повторный визит на начальных стадиях он может совершить через год-два. Это реально, если пациент придерживается рекомендаций врача по режиму активности.
Как правило, все консервативное лечение эффективно до третьей стадии артроза. Дальше эффект от применяемых средств падает, доктор и пациент начинают задумываться об оперативном вмешательстве. Если полностью заменить сустав, это решит проблемы, связанные с артрозом.
Какие риски связаны с операцией по замене коленного сустава?
Однако на смену этим проблемам приходят другие, связанные с имплантатом. Врачи не скрывают от пациентов, которые идут на операцию, что есть риски.
Нет такой догмы, что с наступлением третьей стадии артроза необходимо идти на операцию. Нередко случается так, что ее зарабатывают пациенты молодого возраста. Или люди с третьей стадией получают лечение, и им его хватает для нормального самочувствия надолго. Таких пациентов не надо оперировать.
Почему? Операция, конечно, избавляет пациента от большинства проблем, с которыми он сталкивается: увеличивает объем движений, нога становится ровной, боль исчезает.
Но всем известно, что могут быть инфекционные осложнения. Любой имплантат имеет повышенную подверженность рискам инфицирования. Иначе говоря, он может не прижиться. И останется один выход – убрать его и заменить.
Другие риски – кровотечения, которые могут носить достаточно серьезный характер, неврологические осложнения. Во время операции могут повредиться какие-то нервные структуры. В послеоперационный период также может возникнуть тромбоз.
Конечно, врачи знают обо всех этих проблемах и принимают целый ряд мер для того, чтобы их избежать. Общемировая статистика, в которую укладываются и российские травматологи, - это 1% неудовлетворительных результатов, если говорить об инфекционных осложнениях.
В отдаленном послеоперационном периоде также есть свои риски. Может быть поздняя инфекция – спустя год, пять лет и даже семь, к примеру. Эти риски остаются на всю жизнь. Это связано с тем, что искусственный сустав не изолирован от всего организма. Даже если он прижился, стабилен и функционирует, не нужно забывать о том, что есть входные источники инфекций. Например, человек может заболеть ангиной. Вопреки всем усилиям иммунной системы, через кровоток инфекция может попасть в область сустава и там развиться.
Также надо помнить о том, что у эндопротеза есть средний срок службы – около 15 лет. Поэтому чем позже вы его поставите, тем меньше операций в дальнейшем у вас будет.
Очереди на эндопротезирование коленного сустава в Пензенской области
В настоящее время в очереди на операцию по замене коленного сустава состоит порядка 600-700 человек в Пензенской области, эта процедура – квотируемая. В год в регионе ставят порядка 300 эндопротезов коленного сустава, то есть можно посчитать, что очередь – на несколько лет вперед.
Пациенту также всегда предлагают альтернативные варианты. Например, направляют на операции и в федеральные центры, чаще всего - в Чебоксары. Более тяжелые случаи - в Санкт-Петербург. Некоторые выбирают московские клиники.
Однако это, увы, не значит, что операцию сделают раньше. В Пензенской области оперируют в областной клинической больнице им. Н.Н. Бурденко и в городской клинической больнице №6 им. Г.А. Захарьина. Операция – высокотехнологичная, требует высокого уровня знаний и навыков, и в регионе не больше шести-восьми человек могут ее провести.
Если человек не готов ждать несколько лет, он может прооперироваться платно вне очереди. Такая услуга может быть оказана в областной больнице им. Бурденко. Цена в Пензенской области и в ближайших регионах начинается от 160 тысяч рублей.
Как получить квоту на замену коленного сустава?
2. Нужна выписка из амбулаторной карты по месту жительства от врача-терапевта, который ведет пациента.
3. Также необходимо написать заявление в министерство здравоохранения региона, поскольку очередь формируется там.
Показания
Сустав здорового человека намного проще переносит нагрузки. У больных людей даже небольшое сгибание вызывает болезненность. Неприятное ощущение возникает, так как теряется баланс в работе связок капсулы сустава, что становится причиной излишнего мышечного напряжения.
Если восстановление медикаментозной терапией оказалось малоэффективным, то больной обязан обратиться к врачу-хирургу. Не следует полагать, что в данной ситуации можно обойтись без вмешательства. Операция необходима, если пациент страдает от следующих патологий:
- артроз колена (дистрофическая болезнь суставов);
- ревматоидный полиартрит (системное заболевание соединительной ткани человека);
- патологии при восстановлении после переломов;
- проблемы со связочным аппаратом сустава;
- тяжелая форма ожирения;
- различные опухоли и внутрисуставные инфекции;
- омертвение костной ткани.
Комплекс лечения назначает хирург-ортопед. Доктор вначале оценивает, насколько сустав является изношенным. Решение об оперативном вмешательстве специалист принимает в результате тестов и обследований. Откладывать лечебный процесс надолго нельзя, потому что последствием хромоты является деформация позвоночника и другие осложнения. Голеностоп начнет переносить груз и вес тела неправильно. Врач обязан устранить причину боли пациента.
Противопоказания
Лечение рекомендовано людям даже в преклонном возрасте. Оперативное вмешательство облегчит боли и устранит проблему в суставе. Но с операцией лучше повременить, если у пациента обнаружили:
- неконтролируемый сахарный диабет;
- воспалительные процессы;
- тяжелую анемию;
- паралич ног;
- тромбоз вен;
- туберкулез суставов.
Также под нож не стоит ложиться, если пациенты не вылечились от инфекций. Любое противопоказание может стать причиной для запрета операции, но конечное решение принимает врач. Человек должен сообщить доктору, что он болеет одним из вышеперечисленных недугов. Таким образом, реально избежать нежелательных последствий. Если противопоказаний нет, то пациенту можно смело ложиться на операционный стол.
Инвалидность после оперативного вмешательства больному не назначается.
Подготовка к операции
При подготовке к операции врач обязан осмотреть больную ногу и сустав, а затем назначить ряд дополнительных обследований. Осмотру подлежат обе нижние конечности. Часто пациенту рекомендуют рентгенографию, ультразвуковое исследование и МРТ. Также больному нужно получить консультацию у кардиолога, терапевта и других узких специалистов (все зависит от конкретного случая). Проходить всех врачей не придется, если в норме будут показания анализа крови и мочи. Пожилым людям и сердечникам в обязательном порядке назначают ЭКГ. В процессе подготовки врачи часто делают забор крови для возможного переливания во время операции.
Как проводится

Оперативное вмешательство осуществляют исключительно в стенах больницы. Длительность процедуры варьируется в зависимости от особенностей конкретного случая и квалификации врача. Поставить эндопротез сложно, сделать это может только опытный хирург.
Чаще всего время операции длится от одного до нескольких часов (столь сложное вмешательство не может длиться меньше). В это время человек будет пребывать в состоянии наркоза, ему введут специальный лекарственный препарат.
В ходе операции удаляют поврежденные фрагменты и разрушенный коленный хрящ сустава. Цена процедуры полностью зависит от сложности повреждения. Курс восстановления начнётся сразу после операции.
Однополюсное протезирование
Хирурги осуществляют замену разрушенного сустава биологически совместимыми искусственными конструкциями (эндопротезами) несколькими видами эндопротезирования. Врачи выделяют следующие разновидности протезов:
- тотальный (полная замена коленного сустава);
- одномыщелковый (частичная или однополюсная замена);
- ревизионный (повторная).
При установке однополюсной системы человеку реально сохранить костно-хрящевой сегмент, связки затронуты не будут (но они обязаны находиться в хорошем состоянии). Таким образом, выполняется замена исключительно поврежденного участка.
Тотальное протезирование
Этот вид протезирования применяется в медицинских клиниках в случаях, когда необходима полная замена всех компонентов сустава. Современные методы лечения позволяют выполнить вмешательство без вреда для здоровья. Реабилитационный процесс займет больше времени, но в результате удастся достичь идеального результата. Пациент не станет инвалидом, нетрудоспособность больного пройдет уже через пару месяцев.
Реабилитационный период
Пациент обязан оставаться в медицинском центре, так как послеоперационный восстановительный процесс бывает сложным.
Уже на первой неделе человек должен аккуратно разрабатывать поврежденное место. Немного позже можно заниматься лечебной гимнастикой, физиотерапия также поможет быстрее встать на ноги. Регулярная физкультура (а именно ЛФК), массаж сустава, гимнастические упражнения и горячие компрессы позитивно влияют на здоровье, отек спадет быстрей.

Дома необходимо продолжать заниматься реабилитацией. Врачи рекомендуют ходить на физиолечение и физиопроцедуры. Физиотерапевт поможет обеспечить правильный уход за коленом и порекомендует нужный тренажер. Через некоторое время можно садиться на велотренажер и делать более серьезные упражнения. Человеку нужно продолжать разрабатывать сложный суставный механизм.
Программа тренировок должна быть составлена только лечащим врачом. Физический труд нужно ограничить на первых этапах восстановления, а также наложить запрет на поднятие тяжестей. Следующий месяц больные посещают массажный салон.
Больной обязан определенный период не давать ноге сильной нагрузки, чтобы не спровоцировать осложнения. Упражнения и легкие тренировки – это важное условие скорейшей реабилитации сустава.
В редких случаях возникает ряд осложнений после эндопротезирования коленного сустава. Иногда появляются повторные кровотечения и аллергические реакции. Также врачи выделяют следующие нежелательные последствия:
- тромбоэмболия;
- инфекция;
- расхождение швов и отечность;
- смещение надколенника;
- суставно-мышечная контрактура;
- появление наростов;
- неприятные ощущения в целевой области.
Подобные осложнения не наступят, если пациента оперировал хороший врач, а инструмент был исправным. Прогноз благоприятен в большинстве случаев. В группе риска люди, у которых были противопоказания или их оперировал низкоквалифицированный специалист. Отсутствие боли будет свидетельствовать о нормальном восстановлении сустава, разгибание ноги уже не принесет болевых ощущений.
Замена разрушенного сустава искусственными эндопротезами проводится во многих клиниках Москвы, стоимость услуг врача варьируется. В послеоперационный период пациенту выдают больничный.
Читайте также:

