Дают ли больничный при болезни гоффа
Опубликовано: 15.05.2024
- Листок нетрудоспособности при лечении в условиях дневного стационара оформляется по тем же правилам, что и при амбулаторно-поликлиническом лечении. Решение об освобождении от работы и выдаче больничного решает врач (п. 58 Приказа Министерства здравоохранения и социального развития РФ от 29.06.2011 N 624н "Об утверждении порядка выдачи листков нетрудоспособности").
Как получить оплату по больничному совместителю, работавшему на нескольких работах?
- Чтобы получить пособие по временной нетрудоспособности, обратиться за ним нужно не позднее шести месяцев со дня восстановления трудоспособности (то есть даты, следующей за днем, когда больничный был закрыт).
Для этого нужно представить больничный лист по месту работы и приложить к нему справку (справки) о сумме заработка за период болезни с других мест работы. Работодатель назначит пособие в течение 10 календарных дней А деньги выплатит в ближайший день, когда выплачивается зарплата.
Такой же порядок применяется для оплаты больничных, выданных по уходу за ребенком или больным членом семьи, в случае карантина, протезирования и долечивания.
Когда оплату больничного производит не работодатель, а непосредственно Фонд социального страхования?
- Закон предусматривает три таких случая:
- если на день обращения за выплатой пособия деятельность работодателя прекращена;
- если на счете работодателя недостаточно денежных средств и применяется очередность списания средств со счета организации, установленная ГК;
- если невозможно установить местонахождение страхователя и его имущества, но есть решение суда, подтверждающее, что пособия работодатель не выплатил.
Во всех этих случаях застрахованное лицо может обратиться в территориальный орган Фонда, в котором состоит на регистрационном учете его работодатель.
Оплатит ли работодатель больничный бывшему работнику, если тот был уволен по сокращению штата и заболел уже после увольнения?
- Да, оплатит. Пособие по временной нетрудоспособности выплачивается и в тех случаях, когда заболевание или травма наступили в течение 30 календарных дней со дня прекращения работы по трудовому договору. Размер пособия при этом составляет 60% среднего заработка, который рассчитывается, как обычно, из заработка за два календарных года, предшествующих году наступления нетрудоспособности. При этом основания увольнения значения не имеют.
Имеют ли право на оплату больничных иностранные граждане?
- С 1 января 2015 года временно пребывающие на территории России иностранные граждане застрахованы в системе обязательного социального страхования. Они имеют право на получение только пособия по временной нетрудоспособности, но только при условии, что работодатель платил за них страховые взносы в ФСС. Причем срок таких платежей должен быть не менее шести месяцев, предшествующих месяцу наступления временной нетрудоспособности.
Граждане государств - членов Евразийского экономического союза (Армения, Беларусь, Казахстан, Кыргызстан) с 1 января 2015 года имеют право на получение всех видов пособий по обязательному социальному страхованию на случай временной нетрудоспособности и в связи с материнством по страховым случаям, наступившим после 1 января 2015 года.
Если работник ушел в отпуск с последующим увольнением, но в отпуске заболел, оплатят ли ему больничный?
- Если работник заболел во время отпуска с последующим увольнением, пособие должно быть выплачено работодателем, так как заболевание наступило до увольнения.
Я нахожусь в отпуске по уходу за ребенком, но подрабатываю в другом месте как внешний совместитель. Работаю неполный рабочий день. Как мне оплатить больничный в случае болезни?
- Пунктом 23 Порядка выдачи листков нетрудоспособности, утвержденного приказом Минздравсоцразвития России от 29.06.2011 N 624н, установлено, что при временной нетрудоспособности лиц, находящихся в отпуске по уходу за ребенком до 3 лет, работающих на условиях неполного рабочего времени или на дому, листок нетрудоспособности выдается на общих основаниях.
При оформлении листка нетрудоспособности на корешке бланка и в разделе, заполняемом медицинской организацией, в строке "Основное" отметки не делается, в строке "По совместительству" делается отметка.
Я болел более двух недель, и доктор отказался продлевать больничный. Сказал, нужно пройти медкомиссию. Как это сделать?
- Выдача и продление больничного листка при сроках временной нетрудоспособности больше 15 календарных дней осуществляется по решению врачебной комиссии. Ее назначает руководитель медицинской организации. В бланке больничного такое решение оформляется в таблице "Освобождение от работы" двумя подписями. При этом любой медицинской организацией учитывается суммарная продолжительность с первого дня освобождения от работы. Поэтому в промежутках между решениями комиссии единоличных решений о продлении больничного личный врач выносить не имеет права (что не отменяет его обязанности вести наблюдение больного).
Что делать, если при заполнении больничного допущена ошибка - неправильно указано место работы?
- Больничный нужно заполнять аккуратно. Медорганизация должна указывать в строке "место работы - наименование организации" полное или сокращенное наименование организации или работодателя - физического лица.
Сокращать названия самовольно нельзя. При неверном написании организацию можно также идентифицировать по регистрационному номеру страхователя. Такой номер выдается организации при регистрации в территориальном органе Фонда социального страхования, и эту часть больничного заполняет сам работодатель.
Неверное написание организации со слов работника ошибкой врачей не считается. Это не требует переоформления листка и не влечет отказа в назначении и выплате пособия.
Больничный может быть принят работодателем к оплате, если есть возможность точно идентифицировать организацию и подтвердить принадлежность к ней работника. При этом у территориального органа Фонда не будет оснований не принять к зачету расходы, произведенные на основании такого больничного.
Что делать, если ошибку в больничном сделал медработник, когда его заполнял?
- Если при заполнении листка нетрудоспособности допущены ошибки, он считается испорченным. Взамен него оформляется дубликат больничного листка (п. 56 Приказа Министерства здравоохранения и социального развития РФ от 29.06.2011 N 624н "Об утверждении порядка выдачи листков нетрудоспособности"). Неполное или неверное название организации-работодателя, записанное со слов работника, как уже сказано в предыдущем вопросе-ответе, ошибкой не является, если есть возможность идентифицировать организацию и установить, что работник там действительно трудится.
Артроскопия коленного сустава – это малоинвазивный метод хирургии, используемый как в диагностических, так и в лечебных целях. Операция проводится посредством артроскопа – специального оптического хирургического прибора, использование которого позволяет избежать операционных разрезов, сократить длительность реабилитационного периода и снизить вероятность опасных послеоперационных осложнений. Инструмент оснащен видеосистемой и источником освещения для контроля за манипуляциями. Сегодня артроскопия применяется все чаще, так как обладает рядом преимуществ перед инвазивной операцией артротомии.
Показания
Для диагностики артроскопию делают, если другие методы исследования не дают четкой картины. Чаще всего сегодня в диагностических целях применяется МРТ. При помощи этой методики можно выявить следующие патологические состояния:
- разрывы связок;
- травмы мениска;
- трещины и переломы;
- воспалительные и дегенеративные процессы, поражающие сустав;
- синовит;
- поражения хрящевой ткани сустава.
Показаниями являются следующие причины:
- киста подколенной ямки;
- синовит;
- разрывы передней и задней крестообразных связок;
- поражения мениска;
- заболевания хряща;
- деформирующий артроз;
- артриты;
- болезнь Гоффа (воспалительный процесс жировой ткани сустава);
- болезнь Кенига (рассекающий остеохондрит);
- посттравматическое разрастание костной ткани.
Противопоказания
Противопоказаниями к осуществлению этого оперативного вмешательства являются:
- наличие крови в полости сустава;
- туберкулезное поражение кости;
- остеомиелит;
- гнойное воспаление коленного сустава;
- острые инфекционные заболевания;
- наличие противопоказаний к осуществлению общего наркоза;
- общее неудовлетворительное состояние пациента;
- анкилоз коленного сустава.
Не рекомендуется проводить артроскопию во время менструации.
Подготовительный этап
Перед проведением артроскопии пациенту необходимо правильно подготовиться. В первую очередь проводится общее обследование для оценки состояния пациента. Оно включает общие исследования мочи и крови, ЭКГ, флюорографию, коагулограмму. Также проводятся анализы для выявления возможных тяжелых инфекций (вирусных гепатитов, ВИЧ, сифилиса).
Подготовка к операции включает соблюдение следующих правил:
- за две недели прекращается прием любых медикаментозных препаратов (за исключением жизненно нужных, но об этом обязательно нужно сообщить врачу);
- последний прием пищи должен происходить не позднее, чем за 8-12 часов;
- до процедуры пациенту нужно купить костыли, так как без них в первое время ходить будет невозможно (врачи рекомендуют заранее научиться пользоваться этими приспособлениями, понять принцип их действия).
За день до операции врач проводит беседу с пациентом, объясняя, в чем заключается вмешательство, как оно будет происходить, просвещает о возможных последствиях. Также специалист дает рекомендации по правилам поведения в восстановительном периоде.
Проведение артроскопии колена
Артроскопия проходит в больнице, в санитарных условиях, необходимых для проведения операции. Продолжительность зависит от цели вмешательства, в среднем вмешательство длится около часа. Выбор метода обезболивания проводится заранее.
Могут применяться следующие виды анестезии:
- местная анестезия (введение обезболивающих препаратов непосредственно в операционную область);
- эпидуральный наркоз (препараты вводятся в область между твердой оболочкой спинного мозга и надкостницей позвонков);
- общий наркоз.
Чаще всего применяют спинальную анестезию, при которой пациент находится в сознании, но боль, в отличие от местной анестезии, отсутствует полностью.
Пациента располагают на кушетке, в положении лежа на спине. Правое или левое колено, на котором будет проводиться операция, сгибают под прямым углом. Делается обезболивающий укол, после чего хирург накладывает жгут выше колена.
После этого врач делает несколько проколов (как правило, достаточно трех) троакаром в намеченных точках. Через эти инструменты вводятся операционные канюли, при помощи которых полость сустава заполняется специальной жидкостью.
Затем вводится артроскоп, посредством видеонаблюдения хирург оценивает состояние хряща, костей, мениска, связок колена. Если вмешательство проводится с целью лечения, то через эти же проколы вводятся инструменты, и под визуальным контролем проводятся необходимые манипуляции. Это может быть санационная артроскопия полости сустава, резекция мениска, реконструкция связок, а также другие виды вмешательства.
По окончании операции хирург осуществляет удаление из суставной полости введенной жидкости. На участки проколов помещают стерильные повязки. На прооперированную область надевают специальный давящий наколенник для предотвращения сильного отека.
Реабилитационный период
Пациент в течение некоторого времени находится в больничной палате под наблюдением медицинского персонала. Если осложнений нет, то выписывают уже через 2-3 дня. В дальнейшем можно лечиться в домашних условиях с обязательным выполнением врачебных рекомендаций.

Срок реабилитации после артроскопии коленного сустава 2-3 месяца, в некоторых случаях – около года. Как быстро пациент будет восстанавливаться, зависит от степени тяжести патологии, физических характеристик пациента и возрастной категории, а также от того, как строго он выполняет предписанные правила.
Если после операции пациенту очень больно, то врач может назначить анальгетики, для предупреждения инфекционных осложнений и снятия отечности проводится терапия антибиотиками. В первые дни после операции на прооперированную область ставят ледяные компрессы. Также осуществляются регулярные перевязки. Операционные швы снимают примерно через две недели.
Для скорейшего восстановления обязательно применяются физиотерапевтические процедуры. Физиотерапия дает хороший эффект, уменьшая время реабилитации. Показаны электромиостимуляция, сеансы массажа и специальная гимнастика. Первые занятия физкультурой проводятся под наблюдением инструктора, который показывает, как правильно выполнять упражнения.
Чтобы быстрее восстановить прооперированный коленный сустав, рекомендуется посещать массажный кабинет или самостоятельно массировать колено. Двигательный режим рекомендуется восстанавливать постепенно. Для этого можно гулять, увеличивая время прогулки, заниматься на велотренажере.
Среди методов физиолечения наиболее распространенными являются:
- магнитно-лазерная терапия;
- УВЧ;
- лекарственный электрофорез;
- ультразвуковая терапия.
Физиопроцедуры не назначаются при следующих состояниях:
- лихорадка;
- тяжелое состояние прооперированного;
- беременность;
- наличие опухолей;
- склонность к кровотечениям.
Эффективность методики
Артроскопия сегодня применяется всё чаще, отвоёвывая позиции у других методов лечения заболеваний коленного сустава. Преимуществами метода являются:
- короткий реабилитационный период;
- низкий риск осложнений;
- высокая эффективность, хорошие результаты лечения;
- возможность применять метод как в диагностических, так и в терапевтических целях.
Сделать операцию артроскопии в Москве можно в большинстве медицинских центров. Средняя цена составляет 20 тысяч рублей. Стоимость зависит от вида и целей вмешательства, уровня клиники. Необходимо уточнить, сколько будет стоить сама операция, пребывание в палате, цены на необходимые исследования.

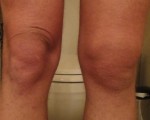
Болезнь или синдром Гоффа – это патология области коленного сустава, характеризующаяся перерождением жировой ткани. Негативные изменения сопровождаются нарушением функциональной активности суставного сочленения. Человек жалуется на появление болей, хруст, ограничение подвижности. Далее, мы рассмотрим что это такое, какие причины и первые признаки, а также что из лечения наиболее эффективно для коленного сустава.
Что это за заболевание?
Болезнь Гоффа – это воспаление жировой ткани вокруг коленного сустава. Распространенность в популяции – 12%. Это значит, что изо всех пациентов травматолога у 12% есть именно это заболевание. Заболевание поражает мужчин активного возраста – от 20 до 45 лет – и женщин после 55.
Тело Гоффа – это скопление подкожно-жировой клетчатки в коленном суставе, расположенное между связкой надколенника и синовиальной оболочкой. Оно снабжается питанием благодаря кровеносным и лимфатическим сосудам. В нем заключены нервные окончания. Основной функцией жирового тела является амортизация коленного сустава и правильное распределение нагрузки на него.
При механическом воздействии (разовом или систематическом) жировые дольки повреждаются, возможны кровоизлияния и отеки. Дальнейшее развитие воспалительного процесса может привести к замещению жировой ткани соединительной. Вклиниваясь в полость между костями, жировая прослойка вызывает боль и нарушение работы сустава, мышцы которого со временем деформируются.
При несвоевременном лечении патологии, она приобретает хронический характер. В последующем возможно развитие артроза, сопровождающегося постоянными болями. Жировая ткань в суставе не перестает справляться со своими функциями, нередко она проникает в щель сустава и блокирует его.
Не редко болезнь Гоффа путают с повреждением мениска. Если заболевание запустить и не начать лечение вовремя, то оно станет хроническим и увеличится риск артроза колена, и следующие долгие годы будут сопровождаться постоянными болями.
Причины
Синдром Гоффа коленного сустава часто развивается после повреждения колена. Иногда причиной появления патологии выступает гонартроз и артроз, компрессия сустава длительный период времени, гормональные нарушения в организме, механическое травмирование конечности, воспаление в области, расположенной возле колена.
Виды травм, из-за которых можно заболеть, это:
- падение на колено,
- резкое разгибание,
- резкий поворот голени.
То есть тот случай, когда жировая ткань защемляется между мыщелками суставов. Кроме того, заболеть можно после длительного давления на сустав, то есть при длительном занимании положения «на корточках» или же «на коленях».
Иногда на сустав влияет несколько факторов, усиливая отрицательное воздействие друг друга. Первое время, организм самостоятельно справляется с ними, включая защитные механизмы компенсации. Постепенно этот резерв истощается, наступает декомпенсация состояния и начинается заболевание.
Как проявляется ушиб тел Гоффа?
Спустя 1-2 часа после ушиба колена или неловкого движения по передней поверхности ниже надколенника появляется разлитая боль. Этот интервал вызван тем, что в жировое тело происходит кровоизлияние из травмированных сосудов, которое развивается постепенно.
Есть особый признак, отличающий болезнь Гоффа от других травм:
- Если согнуть голень до острого угла, боль исчезнет.
- После сгибания нужно положить кисти рук на колено и начать медленное разгибание.
- Через какое-то время можно прощупать плотные, резко болезненные жировые тела.
- Чтобы уменьшить боль, нужно снова согнуть голень – при этом жировые тела уходят вглубь сустава.
- По бокам от надколенника остается припухлость, она держится очень долго.
Если повреждена суставная капсула, этого признака не будет, боль при сгибании и разгибании не меняет своей интенсивности.
В группу риска по этому заболеванию входят:
- женщины, чей возраст перешел отметку в 55 лет;
- люди, чья работа связанная с постоянным сидением на корточках или стоянием на коленях;
- спортсмены, танцоры и другие группы лиц, регулярно получающие микротравмы области коленного сустава из-за своей трудовой деятельности.
Любые типы травматического повреждения могут приводить к развитию болезни. Учитываются не только падения на колено с высоты собственного роста, но и резкие разгибания в этой области, повороты голени.
Симптомы болезни Гоффа + фото коленного сустава
Синдром Гоффа развивается в два этапа:
- Первый этап характеризуется появлением боли и дискомфорта в коленном суставе, отечности, неспособности разогнуть колено, развитием хромоты, хруста во время сгибания конечности.
- Второй этап обуславливается развитием болевого синдрома в ночное время суток, появление крепитирующих новообразований, которые воспроизводят хруст при нажатии на них. Потом блокируется сустав колена, поэтому человек не может опереться на конечность, утрачивается функция мышцы бедра и сустава.
Обострение ситуации можно распознать по таким признакам:
- распространенный отек мягких тканей, которые окружают сустав;
- боль высокой интенсивности;
- блокада сустава, невозможность разогнуть и согнуть колено.
Продолжительное воспаление жировой ткани приводит к тому, что она замещается фиброзными участками. Соединительная ткань неэластичная, она не может выполнять физиологическую функцию. Поэтому, когда воспаление немного спадает, колено все равно не возвращается к привычному состоянию.
В большинстве случаев болезнь Гоффа коленного сустава протекает остро, с ярко выраженной симптоматикой, что вынуждает пациента обратиться к врачу. При несвоевременном лечении болезни Гоффа возможно осложнение в виде хронизации процесса.
Острая форма синдрома
Острый период характеризуют такие симптомы:
- боли в суставе;
- увеличение отека;
- невозможность полностью разогнуть сустав;
Основными жалобами являются:
- Ограничение движений, а именно неполное разгибание колена.
- Чувство пощелкивания, лопанья пузырьков при надавливании на сустав.
- Болезненность, дискомфорт при движениях. Отек суставной капсулы и тканей вокруг коленного сустава.
- Ощущение нестабильности при опоре на конечность.
- Уменьшение мышечной массы и силы движений в мышцах бедра.
При появлении этих симптомов врач травматолог в первую очередь проверит симптомы повреждения крестообразных связок и менисков колена, которые окажутся отрицательными.
Болезнь Гоффа хронической формы
Поздний период или хронический синдром Гоффа:
- появление ночных болей;
- возможность прощупать с обеих сторон колена крепитирующие образования, при нажатии на которые слышится треск;
- блокада сустава колена, из-за которой невозможно опереться на ногу;
- снижение функции четырехглавой бедренной мышцы;
- развитие функциональной нестабильности сустава.
Если жировые тела проникнут в суставную щель, то движение сустава может блокироваться. Болезни коленных суставов имеют сходную симптоматику, что затрудняет своевременную диагностику и раннее лечение, иногда приводя к тяжёлым последствиям.
Хронический тип патологии через некоторое время распространяется на близлежащие ткани, вследствие чего развивается артроз. В таких случаях подвижность в коленном суставе существенно снижается. Лечение этой проблемы требуется серьёзный курс терапии.
Список заболеваний со сходными симптомами:
- болезнь Шляттера;
- остеохондропатии;
- синовит;
- реактивные артриты;
- синдром Рейтера.
Осложнения и последствия синдрома
- Болезнь Гоффа зачастую диагностируется и выявляется запоздало, поскольку напоминает синовиты или хондропатии, а также травмы внутрисуставных элементов.
- Длительное повреждение жировой ткани вызывает асептическое воспаление, поражение соседних структур.
- Липоартрит коленного сустава быстро становится хроническим, провоцируя отеки и боли.
- Основное осложнение – слабость прилежащих мышц. Дегенерация сухожилия четырехглавой мышцы обычно заканчивается артрозом, перегрузкой двуглавой мышцы и разворотом большеберцовой кости. В результате нарушается биомеханика движения практически всех суставов нижней конечности.
Диагностика
Диагностировать липоартрит (болезнь Гоффа) затруднительно, поэтому изначально врач обращает внимание на жалобы пациента, такие как боль, хромота, припухлость в области наколенника, невозможность полностью разогнуть ногу в колене.
При постановке клинического диагноза врач должен основываться на присутствии следующих признаков:
- болевой синдром;
- хромота;
- крепитации и трески во время сдавливаний;
- нарушение двигательных функций поражённой конечности;
- отсутствие возможность полного разгибания ноги в колене.
Существует несколько заболеваний со сходной симптоматикой, поэтому требуется инструментальное изучение состояния пациента, чтобы поставить верный диагноз:
- Рентгенография сустава. Больное колено на снимке выглядит как начальная форма артроза. Из-за этого могут возникнуть сложности при постановке диагноза;
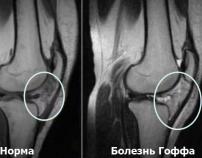
- Магнитно-резонансная томография – наиболее точный вид исследований, который определяет состояние сустава, степень вовлеченности жировых тел Гоффа в воспалительный процесс и его обширность;
- Артроскопия – вскрытие пораженного сустава и его осмотр;
- Артропневмография – рентген, при заполненном кислородом теле сустава. Выявляет изменения размера суставной полости, грыжи, увеличение объема жировой ткани.
Если ни один из неинвазивных диагностических методов не дал возможности точно поставить диагноз, требуется артроскопия. Операцию проводят под общим наркозом и зачастую сразу совмещают с лечебными процедурами.
Как лечить болезнь Гоффа коленного сустава?
Лечение болезни Гоффа осуществляется устранением блокировки движений в суставе. Кроме того с помощью лечения подавляется воспаление, полностью восстанавливается функционирование конечности и устраняются симптомы. В первые несколько недель больной должен находится в полном покое, чтобы лечение прошло эффективно.
Активно применяются следующие способы консервативной терапии:
- наложение гипсовой лонгеты для предотвращения сдавления тканей коленного сустава и усугубления ситуации;
- оксигенотерапия, в ходе которой в полость больного сустава вводится кислород, запускающий регенеративные процессы и устраняющий воспалительную реакцию;
- глюкокортикостероидное лечение, в ходе которого в полость вводятся гормональные препараты, которые быстро останавливают воспалительный процесс;
- проведение лечебной гимнастики, которая должна укрепить мышечный каркас вокруг пораженного сустава;
- лазеротерапия, благодаря которой также удается устранить процесс воспаления;
- массажное воздействие, направленное на регенерацию поврежденных тканей;
- электростимуляция, направленная на сохранение тонуса бедренных мышц, пассивная гимнастика.
Какие методики входят в перечень комплексной консервативной терапии:
- физиотерапия;
- облучение лампой Соллюкс;
- грязевые аппликации;
- гимнастика;
- спелеотерапия.
Лекарственные препараты
Медикаментозная терапия является главным способом консервативной терапии гипертрофии жирового тела. С её помощью пациент может избавляться от острых болей и очагов воспаления:
- Ряд нестероидных противовоспалительных препаратов. Среди таблетированных форм наиболее эффективными являются Ибупрофен, Диклофенак, Индометацин, Нимесулид, а в качестве гелей или мазей чаще всего применяются Диклак, Вольтарен, Долгит, Индовазин.
- Глюкокортикостеродные средства. Во время поражения коленного сустава используются таблетки Будесонида, Дексаметазона, Гидрокортизона, Флумезатона, Циклесонида, а также мазевые препараты. Их применение должно осуществляться под тщательным руководством лечащего врача. Это даёт возможность предупредить развитие побочных эффектов и сделать терапию более эффективной.
ЛФК и упражнения для коленного сустава
Упражнения при болезни Гоффа нужны, если наблюдается слабость четырехглавой мышцы бедра, а также проведена артроскопия. Под руководством физиотерапевта выполняются следующие движения:
- Подъемы выпрямленной в колене ноги в положении лежа на спине – 10-15 раз в три подхода.
- Сжатие мячика диаметром 30-40 см между коленями в положении сидя на стуле.
- Подъемы таза лежа на спине с согнутыми в коленях ногами, при этом ступни стоят на полу. При выполнении данного упражнения между коленями можно зажимать мячик.
- Шаги на месте: выполняем шаг с упором на пятку, разворачивая корпус к шагающей ноге. Стоящая позади нога опирается на носок. Делаем шаг обратно. Повторяем по 10 шагов на каждую ногу.
Важно! Упражнения не должны выполняться через боль, когда воспалительный процесс находится на стадии обострения.
Операция
Когда консервативные методики лечения не работают, назначается хирургическое вмешательство. Артроскопия – малоинвазивная операция, при которой выполняется несколько проколов, через которые вводится инструмент и камера. С минимальной потерей крови и незначительным риском осложнений проходит иссечение излишней клетчатки Гоффа, уходит отек и воспаление.
Хирургическое вмешательство в большинстве случаев проходит без осложнений, функциональность сустава полностью возобновляется. После манипуляций на колене остаются небольшие рубцы из-за введения эндоскопа через маленький разрез. Полное восстановление происходит через несколько недель.
Восстановление и реабилитация после болезни Гоффа
- Послеоперационный реабилитационный период составляет всего три-четыре недели.
- Проводится восстанавливающая физиотерапия и лечебная физкультура, исключаются любые нагрузки на колено.
- Специалисты рекомендуют время реабилитации провести в санатории, где можно будет пройти курс массажа, ЛФК, физиотерапию, лечение грязями.
- Скорейшему выздоровлению будут способствовать курорты с йодобромными, сульфидными и радоновыми водами.
Профилактика
Избежать заболевания Гоффа можно, соблюдая простые правила:
- избегать сильных нагрузок на сустав;
- соблюдение техники безопасности, профилактика травм и повреждений;
- использование защитных приспособлений при занятиях спортом, во время работы;
- ношение удобной устойчивой обуви;
- своевременное лечение хронической патологии.
В целях профилактики не стоит забывать о том, что нужно нормализовать массу тела, правильно питаться и спать, нормализовать гормональный фон, а также отказаться от вредных привычек. Все это улучшает микроциркуляцию и обменные процессы в тканях.
В качестве профилактики осложненного патологического процесса имеет значение своевременная правильная диагностика заболевания, что позволяет провести эффективную консервативную терапию и избежать хирургического вмешательства.
Болезнь Гоффа – это хроническое воспаление и перерождение жировой ткани в области крыловидных связок, расположенных по передней поверхности коленного сустава под надколенником и его собственной связкой. Проявляется болями, хрустом, выбуханием по обеим сторонам связки надколенника, ограничением движений, и повторными скоплениями жидкости в суставе. Диагностируется на основании жалоб, характерной клинической картины, данных МРТ, артропневмографии и артроскопического исследования. Лечение – иммобилизация, физиотерапия, медикаментозная терапия. При грубых изменениях показано иссечение тел Гоффа.
МКБ-10
Общие сведения
Болезнь Гоффа (липоартрит) – широко распространенное заболевание. Характерные изменения жировых тел в области коленного сустава выявляются у 12% населения. Преимущественно страдают женщины в пременопаузе и менопаузе, а также молодые физически активные люди обоих полов. У представителей первой группы перерождение тел Гоффа нередко сочетается с гонартрозом, у представителей второй – с повреждениями менисков. В ряде случаев наблюдается тяжелое течение с выраженным ограничением функции сустава.

Причины
Основной причиной развития болезни Гоффа считается хроническая травматизация при повторяющихся движениях или интенсивных нагрузках. В зависимости от вида физической активности выделяют две основные группы причин:
- Чрезмерные профессиональные нагрузки. Патология обычно развивается у молодых людей: артистов балета, спринтеров, акробатов и представителей других специальностей, которым приходится постоянно ходить или бегать, часто и резко приседать. Связь с полом выражена слабо. Основным провоцирующим фактором болезни является постоянная перегрузка сустава.
- Постоянные умеренные нагрузки. У женщин среднего возраста существенную роль также играют физические нагрузки, но обычно не интенсивные, а однообразные, например, длительное пребывание на коленях при работе на даче. Определенное значение имеет изменение гормонального фона и его влияние на восстановление тканей в предклимактерическом и климактерическом периоде.
У молодых пациентов болезнь Гоффа иногда возникает в результате значительной однократной прямой травмы. В подобных случаях повреждение крыловидных складок обычно сочетается с разрывами менисков.
Патогенез
Тела Гоффа – жировые скопления, которые располагаются по передней части колена, сразу за надколенником, и играют роль амортизаторов, уменьшающих нагрузку на синовиальную оболочку сустава при движениях. Ткань скоплений укреплена каркасом из фиброзных тяжей. В ней много нервных окончаний и кровеносных сосудов, поэтому острые и хронические травмы этой области сопровождаются обильными кровоизлияниями и ранним развитием болевого синдрома.
На фоне повторных кровоизлияний, ущемлений жировой клетчатки между бедренной и большеберцовой костью развивается асептическое воспаление. Тела Гоффа гипертрофируются, в ткани скапливаются фибрин и гемосидерин. Макрофаги проникают внутрь жировых клеток, вызывая их перерождение. Мягкая жировая «подушка» постепенно замещается грубой неэластичной фиброзной тканью.
Симптомы болезни Гоффа
Начало заболевания обычно постепенное, реже – острое на фоне травмы. Пациенты жалуются на боли в передней части сустава, усиливающиеся при движениях. Отличительной особенностью болезни Гоффа является зависимость болевого синдрома от положения конечности. При незначительном сгибании боль уменьшается, при разгибании – усиливается. Возможен хруст. При осмотре выявляется ограничение сгибания и разгибания сустава, припухлость по его передне-нижней поверхности.
По бокам от собственной связки видны выбухания, при их ощупывании определяется мягкое похрустывание. При длительном течении болезни развивается незначительная либо умеренная атрофия квадрицепса. Ущемления жировой ткани между большеберцовой и бедренной костью могут стать причиной блокады сустава. При обострении воспаления возникают рецидивирующие синовиты, повышается риск формирования гонартроза.
Диагностика
Диагноз устанавливается травматологом-ортопедом. Ведущую роль в диагностике болезни обычно играют клинико-анамнестические данные, визуализирующим методикам отводится второстепенная роль – с их помощью уточняется тяжесть и распространенность процесса, выявляются сопутствующие изменения в суставе. План обследования включает:
- Сбор анамнеза. В пользу болезни Гоффа свидетельствуют повторяющиеся нагрузки у женщин старше 45-50 лет, определенные виды профессиональной деятельности у лиц молодого возраста, типичные предшествующие травмы.
- Объективное обследование. Патология подтверждается при локализации болей в передних отделах сустава, наличии характерного выпячивания по бокам собственной связки, похрустывании при пальпации, ограничении движений, изменении интенсивности болей при движениях.
- МРТ коленного сустава. Позволяет детально изучить состояние связок и мягких тканей сустава. При болезни Гоффа препателлярная жировая подушка гипертрофирована, максимальная интенсивность сигнала отмечается не под нижним полюсом надколенника, а выше него. Жировая ткань внедрена в щель между суставными поверхностями.
- Артропневмография. После появления МРТ применяется редко. Наибольшей информативностью отличается боковой снимок сустава, на котором хорошо просматриваются контуры тел Гоффа. По рентгенограммам оценивают выраженность гипертрофии жировой прослойки, выявляют кальцинаты в крыловидных связках.
- Артроскопия коленного сустава. Обычно носит лечебно-диагностический характер, выполняется при острых травмах с подозрением на повреждение мениска и при тяжелом течении заболевания.
Дифференциальный диагноз проводят синдромом инфрапателлярной складки и отрывом инфрапателлярной складки. Иногда требуется различение с деформирующим артрозом, менископатиями, тендинозами и бурситами в зоне нижнего полюса надколенника, хроническими синовитами различного генеза, свободными телами коленного сустава.
Лечение болезни Гоффа
Лечение направлено на устроение блокировок сустава, устранение воспаления, снижение интенсивности перерождения жировой ткани, восстановление функций конечности. В большинстве случаев показана консервативная терапия. При неэффективности консервативных мероприятий, повторяющихся эпизодах нетрудоспособности, грубых изменениях жировых тел по данным МРТ и артропневмографии требуются операции.
Консервативная терапия
Обычно осуществляется в амбулаторных условиях. В период обострений конечность в течение 2-3 недель фиксируют гипсовой лонгетой, рекомендуют соблюдать покой, прикладывать к колену теплую грелку. План лечения болезни включает следующие процедуры:
- Внутрисуставная оксигенотерапия. Для повышения эффективности терапии и обеспечения противовоспалительного эффекта на начальном этапе в жировые тела вводят кортикостероиды, а затем через ту же иглу, продвинутую в полость сустава, инъецируют кислород. Курс состоит из 1-3 манипуляций с интервалом в 1 неделю.
- Физиотерапия. Внутрисуставные инъекции дополняют курсами лазеротерапии в количестве 10-15 процедур. При выраженной атрофии четырехглавой мышцы применяют миоэлектростимуляцию.
- Лечебная физкультура. Комплекс состоит из традиционных упражнений для восстановления квадрицепса, изометрических упражнений для укрепления разгибателей голени и техник для восстановления правильного стереотипа движений.
Хирургическое лечение
Суть вмешательств заключается в иссечении измененных жировых тканей для устранения блокад и препятствий движениям, профилактики развития артроза. Операция выполняется путем артротомии или с использованием артроскопического оборудования. Крыловидные складки осматривают, пораженные участки удаляют, синовиальную оболочку по возможности сохраняют и ушивают. В послеоперационном периоде осуществляют иммобилизацию, назначают ЛФК.
Прогноз и профилактика
Прогноз у пациентов с болезнью Гоффа благоприятный. После консервативного или оперативного лечения функции сустава полностью восстанавливаются, пациенты возвращаются к прежней работе и привычным физическим нагрузкам. Профилактика заключается в предупреждении травм, исключении перегрузок, использовании ортопедических приспособлений для разгрузки сустава.
В России становится всё больше людей, которые получают статус «выздоровевших» после COVID-19. На самом деле, о полном выздоровлении можно говорить не во всех случаях. Коронавирус наносит удар по различным органам и системам человека, может вызвать самые серьёзные осложнения и привести к тяжелым последствиям.
Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID-19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.
Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Коронавирус очень коварен. Сегодня можно наблюдать такие ситуации: онкологический пациент готовится к плановой операции и обследуется. Ему проводят КТ («никаких изменений»); делают мазок из ротоглотки на коронавирус («вирус не обнаружен»). Ему проводят операцию, и после неё пациенту становится хуже. Снова проводят КТ и обнаруживают в легких картину «матового стекла».
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
Это означает, что всем нам надо пристально следить за своим здоровьем, особенно тем, кто перенес вирусную пневмонию. Участки уплотнения легочной ткани со временем могут превратиться в очаги фиброза – плотную ткань, которая «не дышит». Врачи не исключают, что переболевшие
COVID-19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID-19, нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID-19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID-19, а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID-19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).
Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID-19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID-19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID-19, пока не ясно.
У многих пациентов после полного исчезновения клинических симптомов заболевания сохраняется «озноб» вне зависимости от температуры окружающей среды (даже в жаркую погоду). «Мурашки на теле» часто принимают за повторное заражение. У пациентов в результате действия вируса и частичного нарушения кровообращения из-за спазма кровеносных сосудов в головном мозге страдает центр терморегуляции. Пока невозможно определить, постоянное ли это нарушение или временное. Возможно, часть повреждений может иметь необратимый характер. Таким пациентам можно порекомендовать чаще употреблять теплое питье (особенно ягодные и травяные чаи).
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID-19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID-19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.
С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.
Читайте также:

