Может ли невролог дать больничный беременной при боли в спине
Опубликовано: 16.05.2024
В России становится всё больше людей, которые получают статус «выздоровевших» после COVID-19. На самом деле, о полном выздоровлении можно говорить не во всех случаях. Коронавирус наносит удар по различным органам и системам человека, может вызвать самые серьёзные осложнения и привести к тяжелым последствиям.
Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID-19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.
Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Коронавирус очень коварен. Сегодня можно наблюдать такие ситуации: онкологический пациент готовится к плановой операции и обследуется. Ему проводят КТ («никаких изменений»); делают мазок из ротоглотки на коронавирус («вирус не обнаружен»). Ему проводят операцию, и после неё пациенту становится хуже. Снова проводят КТ и обнаруживают в легких картину «матового стекла».
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
Это означает, что всем нам надо пристально следить за своим здоровьем, особенно тем, кто перенес вирусную пневмонию. Участки уплотнения легочной ткани со временем могут превратиться в очаги фиброза – плотную ткань, которая «не дышит». Врачи не исключают, что переболевшие
COVID-19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID-19, нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID-19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID-19, а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID-19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).
Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID-19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID-19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID-19, пока не ясно.
У многих пациентов после полного исчезновения клинических симптомов заболевания сохраняется «озноб» вне зависимости от температуры окружающей среды (даже в жаркую погоду). «Мурашки на теле» часто принимают за повторное заражение. У пациентов в результате действия вируса и частичного нарушения кровообращения из-за спазма кровеносных сосудов в головном мозге страдает центр терморегуляции. Пока невозможно определить, постоянное ли это нарушение или временное. Возможно, часть повреждений может иметь необратимый характер. Таким пациентам можно порекомендовать чаще употреблять теплое питье (особенно ягодные и травяные чаи).
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID-19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID-19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.
С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.

Иногда люди предпочитают не уходить на больничный, а переносить болезнь «на ногах» и продолжать ходить на работу, чтобы не потерять деньги. Сейчас такое поведение опасно не только для самого человека, но и для окружающих. Отвечаем вместе с членом Комитета по труду, социальной политике и делам ветеранов Олегом Шеиным на самые частые вопросы о больничных листах.
Больничные регулируются Федеральным законом «Об обязательном социальном страховании на случай временной нетрудоспособности и в связи с материнством» и отдельными статьями ТК РФ.
В каких случаях выдают больничный лист?
- болезнь (травма) гражданина;
- долечивание работника в санаторно-курортном учреждении;
- протезирование в стационаре;
- болезнь члена семьи, за которым необходим уход;
- беременность и предстоящие роды;
- карантин.
Откуда берутся деньги на выплату пособия по нетрудоспособности?
Бояться уходить на больничный не надо — деньги вам обязательно выплатят.
Когда больничный выплачивается в связи с болезнью или травмой сотрудника:
- за первые три дня выплаты идут из средств работодателя (страхователя);
- за последующие дни — из средств Фонда социального страхования России.
В иных случаях — уход за больным членом семьи, карантин, протезирование, долечивание в санатории — пособие выплачивается за счет средств ФСС с первого дня.
«Больничный оплачивается из Фонда социального страхования. Соответственно, работодатель не несет каких‑то личных убытков. Расходы идут за счет фонда, где нет бюджетных денег, а лежат отчисления с заработной платы сотрудника. Из этих денег в том числе оплачиваются больничные листы. Человек получает деньги из госучреждения свои, отложенные», — пояснил депутат.
От чего зависит размер пособия по нетрудоспособности?
От вашего стажа и среднего заработка. Если стаж составляет:
- менее пяти лет — выплаты составят 60% среднего заработка;
- от пяти до восьми лет — 80% среднего заработка;
- более восьми — 100% среднего заработка.
Стаж высчитывается по трудовой книжке, договорам, справкам или сведениям о перечисленной заработной плате из ПФР.
Для расчета среднего заработка берут все выплаты, на которые уплачивались страховые взносы за последние два года, в том числе у предыдущего работодателя.
Все ли медицинские организации могут выдать больничный лист?
Больничный лист выдается медицинскими организациями, уполномоченными на экспертизу временной нетрудоспособности. Это могут быть в том числе частные клиники с подходящей лицензией.
Платят пособие только за рабочие дни, выходные не считаются?
Пособие выплачивается за календарные дни, то есть за весь период, на который выдан листок нетрудоспособности.
Из этого правила есть исключения.
Есть ли минимум пособия?
Да. Бывают ситуации, когда работник за два предыдущих года не имел заработка или средний заработок получился ниже минимального размера оплаты труда. В этом случае пособие рассчитывается из МРОТ.
Также существует максимум пособия. Максимальная оплата больничного листа поставлена в зависимость от предельной величины базы для начисления страховых взносов в ФСС. Величина ежегодно индексируется постановлениями Правительства РФ и характеризует максимальную сумму, с которой могут быть уплачены взносы в ФСС за год. Таким образом, оплачивать пособие в размере выше этого лимита ФСС не может (не получает на это взносов).
Предельная база для начисления взносов составила:
- в 2018 году — 815 000 руб.;
- в 2019 году — 865 000 руб.;
- на 2020 год — 912 000 руб.
Значит, в 2020 году значение среднедневного заработка для расчета максимальной выплаты по больничному составит не больше: (865 000 815 000) / 730 [дней] = 2 301,37 руб.
Влияет ли нарушение режима, предписанного лечащим врачом, на размер больничного?
Да, со дня нарушения пособие будут считать из МРОТ. Если причиной болезни сотрудника стало алкогольное, наркотическое или токсическое опьянение, то пособие за весь период болезни считают из МРОТ.
Какой максимальный срок нахождения на больничном?
Пособие по временной нетрудоспособности при утрате трудоспособности вследствие заболевания или травмы выплачивается за весь период до дня восстановления трудоспособности или установления инвалидности.
Можно ли продлевать больничный?
Если по истечении 15-дневного срока пациенту не стало лучше, то для продления больничного потребуется медкомиссия. Если по медицинским показаниям больной должен лечь в стационар, то больничный оформляется на весь срок нахождения в лечебном учреждении. После этого врач больницы может продлить документ на 10 дней для реабилитации в домашних условиях.
Больничный по уходу за ребенком можно продлевать до его полного выздоровления только если ребенку меньше семи лет.
В случае длительного лечения медорганизация выдает новый листок нетрудоспособности и одновременно оформляет предыдущий листок нетрудоспособности для назначения и выплаты пособия по временной нетрудоспособности, беременности и родам.
Могут ли уволить человека на больничном?
Нет. Не допускается увольнение работника по инициативе работодателя (за исключением случая ликвидации организации или прекращения деятельности ИП) в период его временной нетрудоспособности и в период пребывания в отпуске.
Рекомендации лекарственных препаратов пациентам, обращающимся именно в аптечные сети.
Эта статья в формате видеолекции здесь.
1. «Корешковые» заболевания: радикулит, остеохондроз, люмбаго, ишалгия, т.н. дорсопатии (в таких случаях пациенты жалуются на то, что заболевание возникло внезапно, трудно встать с постели; как правило возникновение боли связана с неловким движением или пациент говорит, что «простыл»; характерна четкая симптоматика болевого синдрома: боль в области спины или грудного отдела позвоночника, которая иррадиирует в руку или ногу, при изменении положения тела боль может усиливаться или наоборот ослабляться).
На практике фарм. специалисты чаще всего предполагают, что у пациента именно остеохондроз или дорсопатия (радикулит) и рекомендуют комплекс:
- НПВС (выбор базируется на трех критериях: эффективность, степень обезболивания, безопасность): диклофенак, кетопрофен, нимесулид, мелоксикам.
- Витамины группы В
- Миорелаксанты
Данная схема лечения абсолютно правильная, если это действительно «корешковые» заболевания! В противном случае указанные группы лекарственных средств могут нанести непоправимый вред (прием НПВС при заболеваниях ЖКТ).
2. Заболевания желудочно-кишечного тракта: панкреатит, холецистит (жалоба на боль в спине «опоясывающего» характера, повышенную температуру, тошноту, рвоту, озноб, боль связана с приемом пищи, боль постоянная).
В этом случае можно порекомендовать спазмолитики, грелку со льдом (прикладывать к области желудка) и обязательно сообщить о необходимости обращения к врачу (или вызова скорой помощи)!
Ни в коем случае нельзя рекомендовать ферменты поджелудочной железы!
3. Заболевания почек: мочекаменная болезнь (очень сильная резкая боль в поясничной области, спастического характера, положение тела не влияет на проявление болевого синдрома, боль может иррадиировать в паховую область, с проявление дизурических расстройств), пиелонефрит (очень сильная резкая боль в поясничной области, высокая температура тела, боль не имеет спастического характера).
Можно рекомендовать спазмолитики, анальгетики и обязательно сообщить о необходимости обращения к врачу (вызова скорой помощи)!
4. Гинекологические заболевания и заболевания простаты: аднексит, простатит, гиперплазия предстательной железы (боль ноющего, тянущего характера, длительная, с периодическим обострением, иррадиирует в пах, внутреннюю сторону бедра).
Можно рекомендовать спазмолитики, анальгетики и обязательно сообщить о необходимости обращения к врачу!
5. Вирусные заболевания: герпес /опоясывающий лишай (сильная боль в спине, при изменении положения тела боль может усиливаться или наоборот ослабляться (задействован нервно-мышечный сегмент), высокая температура, герпетические папулы на коже, зуд, боль не связана с приемом пищи), грипп (резкое начало, сильная боль в пояснице, мышечная и суставная боль, высокая температура, головная боль).
Лечение герпеса складывается из нескольких компонентов:
- противогерпетический лекарственный препарат
- НПВС (кетопрофен или нимесулид)
- антигистаминный лекарственный препарат (супрастин, тавегил (хорошо помогают при сильном зуде)
- иммуномодулирующие лекарственные препараты
- витамины группы В
6. Сердечно-сосудистые заболевания: острый инфаркт миокарда, стенокардия (боль в пояснице, груди, справа/слева под лопаткой, иррадиирующая в плечо и руку, онемение левой руки, бледные кожные покровы, пациент возбужден).
В этом случае нужно обязательно выяснить, какие лекарственные препараты пациент принимал до этого (как правило диклофенак или кетопрофен; препараты не помогают).
Порекомендовать прием нитроглицерина (таблетку под язык) и обязательно обратиться к врачу (вызвать скорую помощь)!
При обращении пациента в аптеку с симптомом боли в спине необходимо всегда задавать уточняющие вопросы, проконсультировать пациента и дать именно симптоматические лекарственные препараты (исключение составляют «корешковые» и вирусные заболевания); всегда сообщать о необходимости обращения к врачу!
ВЫВОДЫ:
1. Уточните характер боли, иррадиацию боли, начало болевого синдрома.
2. Помните, что болевой синдром - маска многих заболеваний и только «корешковое» заболевание (остеохондроз, радикулит, люмбаго, ишалгия) требует рекомендации НПВС.
3. Для каждого пациента оценивайте критерии выбора НПВС, учитывайте безопасность, эффективность лекарственного препарата.
4. Учтите, что есть еще 4 вида серьезных заболеваний с болевым синдромом в спине. Для этих заболеваний НПВС не является препаратом выбора и чаще всего противопоказан!
Данная тема также освещена в наших курсах повышения квалификации и переподготовки провизоров и фармацевтов.

Вопрос 1: Бояться ли озвучивать руководству своё «интересное положение»? Ждать каких-то неприятностей от работодателя? Что он может сделать?
Бояться озвучивать факт беременности не нужно. Больше всего сотрудники опасаются увольнения. Но статья 263 Трудового кодекса РФ гарантирует невозможность расторжения трудового договора с будущей мамой по инициативе работодателя.
В целом в 99 % случаев из 100 % закон во всем защищает беременных работниц. Даже в случае, если работодатель вовсе и не знал об «интересном положении» его сотрудницы. И, к примеру, успел ее уже уволить.
Таким образом, опасаться гнева руководства не нужно. Будущим мамам важно четко знать свои права. И стараться ими не злоупотреблять. Так как в ряде случаев за это может грозить уголовное наказание (пример обвинительного приговора читайте ниже).
Работодателю также нужно действовать осмотрительно. Беременная женщина вправе потребовать компенсации морального вреда, причиненного незаконным действиями работодателя (ч. 9 ст. 394 ТК РФ). При этом работодателя могут привлечь к административной ответственности по статье 5.27 КоАП РФ. А за необоснованное увольнение женщины по мотивам ее беременности грозит уголовное наказание – штраф в размере 200 тыс. рублей или в размере зарплаты или иного дохода осужденного за период до 18 месяцев или обязательные работы на срок до 360 часов (ст. 145 УК РФ).
Вопрос 2: Может ли будущая мама обратиться в суд за восстановлением на рабочем месте, если ее уволили до того, как она сообщила о факте беременности?
Да, момент озвучивания факта беременности не влияет на право работодателя увольнять сотрудницу. В любом случае увольнение запрещено. В связи с этим отсутствие у работодателя сведений о беременности женщины не является основанием для отказа в удовлетворении иска о восстановлении ее на работе (абз. 1 п. 25 постановления Пленума Верховного суда РФ от 28.01.14 № 1).
Кроме того, беременную сотрудницу восстановят на работе в случае, если к моменту рассмотрения в суде иска о восстановлении на работе беременность не сохранилась (абз. 2 п. 25 постановления Пленума Верховного суда РФ от 28.01.14 № 1).
Вопрос 3: Является ли беременность способом «халтуры» на работе? Например, постоянно брать больничные листы, опаздывать на работу, уходить раньше, недобросовестно исполнять обязанности и т.п.?
Практика показывает, что действенный механизм защиты прав беременных женщин позволяет некоторым недобросовестным сотрудницам пользоваться предоставленными им гарантиями.
Например, получение больничного листа до наступления 30 (28) недель беременности, позволяет не ходить на работу еще месяц до этой даты. На практике часто бывают случаи оформления в этих целях поддельных больничных листов.
Другие сотрудницы так не рискуют. Они «халтурят», опаздывают, требуют сокращения продолжительности рабочего времени, отказываются работать на компьютере дольше трех часов в день, постоянно отпрашиваются и берут больничные листы. Практика показывает, что на все эти детали работодателю остается только закрывать глаза. Так как беременные работницы имеют на это право (подробнее об условиях труда будущих мам читайте ниже).
За прогулы уволить сотрудницу также проблематично. По мнению Конституционного суда, не допускается расторжение трудового договора по инициативе работодателя с беременными женщинами, совершившими однократное грубое нарушение трудовых обязанностей, такое, как прогул (абз. 2 п. 1 определения Конституционного суда от 04.11.04 № 343-О).
Вопрос 4: Можно ли уйти в декрет раньше или позже наступления 30 (28) недель? Есть какие-то варианты для беременных женщин?
По общему правилу больничный по беременности и родам выдадут в 30 недель беременности. Или в 28 недель беременности при многоплодной беременности (п. 46 Порядка, утв. приказом Минздравсоцразвития России от 29.06.11 № 624н). При этом у беременной женщины есть возможность уйти в декрет раньше или позже.
Важно понимать, что декретный отпуск начинается не с даты выдачи больничного по беременности и родам, а с даты, указанной в заявлении беременной сотрудницы о предоставлении ей такого отпуска. То есть все зависит от потребностей и состояния здоровья беременной женщины.
Так, некоторые сотрудницы оттягивают уход в декрет. Получают в 30 (28) недель больничный лист. Но не предъявляют его работодателю и продолжают ходить на работу. Трудовой кодекс делать это не запрещает. За отработанное время женщине начислят зарплату. А с момента ухода в отпуск – пособие по беременности и родам. Важно понимать, что в такой ситуации общее количество дней декретного отпуска будет меньше. Неиспользованные дни отпуска по беременности и родам не переносятся и не оплачиваются.
Другие работницы напротив стремятся прекратить работать раньше установленных 30 недель. Как правило, это связано с состоянием здоровья. В такой ситуации женщина вправе обратиться к врачу – участковому терапевту или гинекологу. Тогда сотрудница получит больничный лист и на его основании вправе не ходить на работу.
Еще один законный вариант раннего ухода в декрет – это обычный отпуск. Так, статья 260 Трудового кодекса дает право беременной работнице по ее желанию воспользоваться ежегодным оплачиваемым отпуском независимо от стажа работы в данной организации. То есть по сути, сотрудница может не ходить месяц до 30 недельного срока беременности.
Вопрос 5: Какие льготы и послабления есть у беременных женщин?
Первое послабление касается особенностей процедуры увольнения беременной в связи истечением срока трудового договора на основании пункта 2 части 1 статьи 77 ТК РФ. Работодатель вправе это сделать только при соблюдении следующих условий (ч. 3 ст. 261 ТК РФ):
- Срочный трудовой договор заключен на время исполнения обязанностей отсутствующего сотрудника.
- Нет возможности перевести работницу с ее согласия на другую имеющуюся у работодателя и не противопоказанную ей по состоянию здоровья работу.
При этом работодатель обязан предложить женщине все имеющиеся у него в данной местности должности или работу по ее квалификации. А также нижестоящие должности или нижеоплачиваемую работу, которую беременная может выполнять.
Второе послабление затрагивает время нахождения беременной сотрудницы на рабочем месте. Так, по просьбе беременной женщины работодатель обязан устанавливать неполное рабочее время. Сделать это могут как в виде неполной рабочей недели, так и в виде неполного рабочего дня. В первом случае уменьшается число рабочих дней в течение недели при сохранении установленной продолжительности рабочего дня. Во втором случае рабочее время уменьшается за счет сокращения ежедневной продолжительности рабочего времени.
Кроме того, если беременная женщина представила справку о беременности до заключения трудового договора, то испытательный срок не устанавливается (ч. 4 ст. 70 ТК РФ, п. 9 постановления Пленума Верховного суда РФ от 28.01.14 № 1).
Четвертое послабление – это освобождение беременной от работы в целях исключения воздействия неблагоприятных факторов в случае, если у работодателя нет подходящей работы, на которую можно перевести беременную (ч. 2 ст. 254 ТК РФ). При этом по общему правилу в период отстранения от работы зарплата не начисляется (ч. 3 ст. 76 ТК РФ). Однако время освобождения от работы беременной женщины работодатель оплачивает в размере среднего заработка до момента предоставления другой работы (ч. 2 ст. 254 ТК РФ).
Важно помнить и о других трудовых льготах, которые предоставляются беременным женщинам:
Вопрос 6: если беременная сотрудница продолжает работать во время декрета до последнего, означает ли это, что она одновременно будет получать основную зарплату и еще пособие по беременности и родам?
Одновременно получать обычную зарплату и пособие по беременности и родам не получится. Если беременная женщина продолжает до последнего работать, то за отработанное время женщине начислят зарплату. А с момента ухода в отпуск (когда она напишет соответствующее заявление) – ей будет начисляться пособие по беременности и родам.
Ведь во время отпуска, в том числе декретного, сотрудница должна быть освобождена от выполнения трудовых обязанностей (ст. 106, 107 ТК РФ). Отпуск по беременности и родам не может совпадать с периодом работы. В связи с этим если сотрудница после получения листка нетрудоспособности продолжает работать, пособие не назначается.
Вопрос 7: есть ли у работодателя какие-то права или способы защиты в отношениях с беременной сотрудницей?
Прав у работодателя в отношениях с беременной сотрудницей гораздо меньше. Но они есть и важно знать, как ими правильно пользоваться.
Во-первых, работодатель вправе не предоставлять беременной женщине другую работу или снижать нормы выработки при отсутствии соответствующего медицинского заключения.
Во-вторых, беременную женщину можно привлечь к дисциплинарному взысканию. По мнению Конституционного суда, в случае совершения беременной женщиной дисциплинарного проступка у работодателей есть достаточно способов для дисциплинарного наказания, не прибегая к увольнению (абз. 2 п. 1 определения Конституционного суда от 04.11.04 № 343-О). Так, в случае однократного грубого нарушения беременной женщиной своих обязанностей она может быть привлечена к дисциплинарной ответственности с применением иных дисциплинарных взысканий, помимо увольнения. К иным дисциплинарным взысканиям относится замечание или выговор (ст. 192 ТК РФ).
В-третьих, работодатель вправе в суде доказать, что беременная злоупотребляет своими правами. Например, на практике было дело, когда суд поддержал организацию в следующей ситуации (решение Никифоровского районного суда Тамбовской области по гражданскому делу № 2-9/2014).
Анализ судебной практики показывает, что есть масса примеров, когда работодателям удается в суде доказать злоупотребление правами беременными женщинами. Этот механизм защиты для работодателя в настоящее время работает.

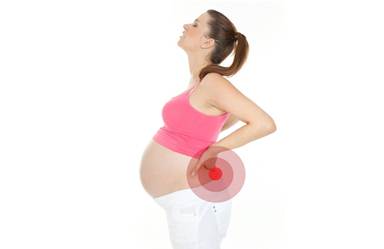
В результате, происходят изменения в позвоночнике, в мышцах живота и спины и формы поясничного изгиба позвоночника (гиперлордоз), и все это становится расслабленным. Плохая осанка и плохой мышечный тонус могут также влиять на механику позвоночника.
Поясничный изгиб позвоночника начинает медленно увеличиваться, по мере того, как таз начинает уходить назад. Эта поза начинает влиять на ослабленные мышцы и приводит к накоплению усталости мышц поясницы. Женщина может испытывать сначала умеренно болезненные мышечные спазмы, которые могут быть первым признаком возможности появления стойких болей в пояснице, по мере развития беременности. Растущая матка смещает центр тяжести и ослабляет мышцы живота, меняет осанку и производит избыточную нагрузку на спину. Если же матка воздействует на нервы, то это может приводить к появлению болей . Кроме того, лишний вес во время беременности увеличивает нагрузку на мышцы и суставы , и поэтому к концу дня беременная может ощущать дискомфорт.
Эксперты описывают два наиболее частых паттерна болей в пояснице во время беременности: боли в пояснице возникают в области поясничных позвонков в нижней части спины, и задняя тазовая боль, которая ощущается в задней части таза. У некоторых женщин имеются симптомы обоих типов боли в пояснице.
Боли в пояснице похожи на боли, которые женщина испытывала до беременности. Боль чувствуется в пояснице и вокруг позвоночника, примерно на уровне талии. Также женщины могут испытывать боль с иррадиацией в ноги. Длительное нахождение в положение, сидя или стоя могут усиливать боли и, как правило, боли имеют тенденцию к усилению к концу дня. Гораздо больше женщин испытывает заднюю тазовую боль, которая ощущается меньше, чем боль в пояснице. Боль может локализоваться глубоко внутри ягодиц, на одной или обеих ягодицах или в задней части бедер. Боль может провоцироваться такими видами деятельности, как ходьба, подъем по лестнице, вход и выход из ванной на низкую тумбу, поворачивание в постели или скручивание и подъем тяжести.
Позиции, при которых есть наклон туловища, такие как сидение, в кресле и работа за столом, наклонившись вперед – может усилить заднюю тазовую боль. Женщины с задней тазовой боли, также более вероятно, могут испытывать боль над лобковой костью.
Когда боль в пояснице иррадиирует в ягодицы и бедра, нередко предполагают наличие пояснично-крестцового радикулита – хотя радикулит у беременных встречается не очень часто. Истинный радикулит, который может быть вызван грыжей межпозвоночного диска или наличием протрузии диска в поясничном отделе позвоночника, встречается лишь у 1 процента беременных женщин.
Если же есть компрессия и воспаление седалищного нерва (грыжей диска), то боли в ногах более серьезные, чем при обычной боли в пояснице. Боль может ощущаться не только в бедре, но и ниже колена или даже иррадиировать в стопу. Не исключено также наличие нарушений чувствительности, таких как онемение или ощущения покалывания.
При тяжелом пояснично-крестцовом радикулите может быть онемение в паховой области, а также в области половых органов. Также могут появиться проблемы с мочеиспусканием или дефекацией. Если у беременной женщины появляются подозрения на радикулит, то ей необходимо обязательно обратиться к лечащему врачу. Если же появляются такие симптомы, как нарушение чувствительности в ногах и слабость в одной или обеих ногах или потеря чувствительности в паховой области и нарушение мочеиспускания или дефекации, то к врачу необходимо обратиться срочно! Такая симптоматика может быть свидетельством развития синдрома «конского хвоста» при наличии грыжи диска у беременной, и в таких случаях необходимо экстренная операция.
Факторы риска болей в пояснице
Не удивительно, что, скорее всего, боль в пояснице у беременных наиболее вероятна, если в период до беременности уже были боли или в поясничном отделе позвоночника были дегенеративные изменения (протрузии, грыжи дисков). Также подвержены более высокому риску беременные, которые вели малоактивный образ жизни до беременности, вследствие чего мышцы спины у них слабые, также как и мышцы живота. Наличие беременности с несколькими плодами ( близнецы) значительно увеличивают риск появления болей в пояснице . Ожирение также может быть фактором риска развития боли в пояснице во время беременности.
Диагностика болей в пояснице.
Такие обследования, как КТ (МСКТ), практически не применяются для диагностики причин болей в пояснице у беременных из-за возможного тератогенного воздействия на плод. МРТ также не рекомендуется, особенно в первом триместре беременности. Но, если есть клинические показания, то МРТ можно проводить. Поэтому, как правило, диагностика болей в пояснице у беременных в основном базируется на данных физикального обследования, симптоматике и истории болезни (например, наличие грыжи диска до беременности).
Лечение

Применение, каких либо медикаментов во время беременности представляет большой риск, так как все медикаменты будут поступать и в организм плода. Поэтому, обычное при болях в пояснице назначение обезболивающих, миорелаксантов или стероидов (НПВС) беременным противопоказано. Кроме того, применение физиопроцедур иглотерапии также не рекомендуется. Возможно применение легкого массажа и очень мягких техник мануальной терапии.
На первый план лечения болей в пояснице у беременных выходит ЛФК (гимнастика) и определенные рекомендации по выполнению повседневной деятельности. Гимнастика может быть специализированной, такая как пренатальная йога. Хороший эффект дает плавание и прогулки .
Плавание является отличным выбором физических упражнений для беременных женщин, потому что это укрепляет мышцы брюшной полости и нижние мышцы спины, и нахождение в воде снимает напряжение с суставов и связок.
Необходимо поддержание правильной биомеханики во время беременности:
- Необходимо стоять прямо. Это становится все труднее делать, по мере изменения формы тела, но надо стараться держать спину прямо и плечи отводить назад. Беременные женщины, как правило, опускают плечи и выгибают спину по мере роста живота, что увеличивает нагрузку на позвоночник.
- Если необходимо сидеть в течение дня, то надо сидеть прямо. Поддержка ног ( тумбочкой) может помочь предотвратить боль в пояснице, также можно подкладывать специальную подушку под поясницу . Необходимо делать частые перерывы от сидения. Надо вставать и ходить несколько минут, не реже, чем хотя бы один раз в час.
- Не менее важно не стоять слишком долго. Если нужно стоять весь день, то желательно во время перерыва отдохнуть лежа на боку, поддерживая верхнюю ногу и живот подушками.
- Необходимо избегать движений, которые усиливают боль. Если есть задняя тазовая боль, то надо попытаться ограничить виды деятельности, такие как, например, подъем по лестнице. Также желательно избегать любых видов деятельности, которые требуют экстремальных движений бедер или позвоночника.
- Важно носить удобную обувь и избегать высоких каблуках. По мере роста живота происходит смещение центра тяжести и при ношении обуви на каблуках увеличивается риск падений.
- Всегда надо сгибать колени и поднимать вещи с корточек, чтобы минимизировать нагрузки на спину. Надо избегать скручивания позвоночника и воздержаться от таких видов деятельности, как пользование пылесосом или мытье полов.
- Надо делить вес предметов, которые необходимо нести. Для равномерной нагрузки необходимо переносить вес в двух сумках.
При сильных болях и слабом мышечном корсете можно носить пояс.
Особое внимание должно быть уделено беременным с грыжами дисков, так как в определенном проценте случаев возможно развитие во время беременности синдрома «конского хвоста» – очень серьезного неврологического состояния.
Читайте также:

