Коксартроз больничный лист сколько дней
Опубликовано: 17.09.2024
В России становится всё больше людей, которые получают статус «выздоровевших» после COVID-19. На самом деле, о полном выздоровлении можно говорить не во всех случаях. Коронавирус наносит удар по различным органам и системам человека, может вызвать самые серьёзные осложнения и привести к тяжелым последствиям.
Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID-19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.
Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Коронавирус очень коварен. Сегодня можно наблюдать такие ситуации: онкологический пациент готовится к плановой операции и обследуется. Ему проводят КТ («никаких изменений»); делают мазок из ротоглотки на коронавирус («вирус не обнаружен»). Ему проводят операцию, и после неё пациенту становится хуже. Снова проводят КТ и обнаруживают в легких картину «матового стекла».
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
Это означает, что всем нам надо пристально следить за своим здоровьем, особенно тем, кто перенес вирусную пневмонию. Участки уплотнения легочной ткани со временем могут превратиться в очаги фиброза – плотную ткань, которая «не дышит». Врачи не исключают, что переболевшие
COVID-19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID-19, нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID-19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID-19, а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID-19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).
Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID-19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID-19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID-19, пока не ясно.
У многих пациентов после полного исчезновения клинических симптомов заболевания сохраняется «озноб» вне зависимости от температуры окружающей среды (даже в жаркую погоду). «Мурашки на теле» часто принимают за повторное заражение. У пациентов в результате действия вируса и частичного нарушения кровообращения из-за спазма кровеносных сосудов в головном мозге страдает центр терморегуляции. Пока невозможно определить, постоянное ли это нарушение или временное. Возможно, часть повреждений может иметь необратимый характер. Таким пациентам можно порекомендовать чаще употреблять теплое питье (особенно ягодные и травяные чаи).
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID-19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID-19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.
С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.
Эндопротезирование тазобедренного и коленного суставов – одна из сложных операций на суставах, после которой требуется достаточно длительное восстановление. Пройдя замену сустава эндопротезом, пациенту, конечно, в силу временной утраты трудоспособности (ВУТ) выдается больничный лист (БЛ). Такой документ необходим не только для получения компенсационных выплат по случаю вынужденного "отпуска". Время предоставленного больничного будет продуктивно использовано для:
- качественного приживления суставного имплантата;
- адекватной адаптации к жизни с новым суставом;
- планомерной разработки конечности и восстановления мышечной силы;
- предупреждения возможных осложнений или грамотной ликвидации развившихся нежелательных реакций после операции.
Продолжительность пребывания человека дома по поводу послеоперационной нетрудоспособности зависит в первую очередь от вида, объема проведенного вмешательства и установленного системой здравоохранения срока полноценной реабилитации согласно данному критерию. На длительность нахождения на больничном, безусловно, будет влиять и динамика восстановления пациента. Открытие и продление листа в обязательном порядке регламентируется Трудовым кодексом РФ и различными нормативными положениями.
Первичный срок больничного: госпитальный период
С первого дня поступления в стационар открывается листок нетрудоспособности. При выписке из стационарной больницы бюллетень закрывается. Как можно понять, первичный срок больничного листа устанавливается той медструктурой, где вы проходили эндопротезирование. А суммарный объем суток, проведенных в конкретной клинике, является сроком первичного БЛ.
Естественно, не у всех пациентов количество дней госпитализации будет совпадать: кто-то после операции нуждается в стационарном наблюдении 5 дней, а кто-то в связи с неудовлетворительным самочувствием может там пробыть и до 2 недель. Как показывает практика, в среднем пациентов держат в хирургическом стационаре после подобной высокотехнологичной помощи от 5 до 10 дней, далее – выписывают.
Конечно же, это – не окончательный срок больничного листа. Ясно, что человеку, которому еще минимум 6 недель предстоит передвигаться с помощью специальных опорных приспособлений, о выходе на работу и речи быть не может. Поэтому далее пациента берет под контроль учреждение поликлинического типа по месту жительства, вернее сказать, лечащий врач из местной поликлиники. Им будет открыт новый лист нетрудоспособности. Во избежание недоразумений, что не редкость, явиться в поликлинику важно строго в тот же день, которым датируется выписка из хирургического стационара.
Амбулаторное наблюдение: порядок выдачи и продления БЛ
Итак, после выписки вы своевременно пришли на прием к своему лечащему доктору, который занимался вашей медицинской проблемой еще до операции. Теперь основные рекомендации относительно дальнейшего восстановления вы будете получать у него. И, соответственно, с первых же суток обращения вам откроют новый больничный бюллетень, официально подтверждающий необходимость дальнейшего временного освобождения от трудовых обязанностей.
Документ по ВУТ амбулаторным медзаведением выдается сроком на 15 суток. То есть периодичность обновления БЛ будет составлять отныне каждые 15 дней. Ориентироваться нужно на дату контрольного визита, занесенную специалистом в соответствующую графу документа. Реабилитируемый обязан являться в указанное время к врачу для следующего осмотра, после чего больничный будет вновь продлен. Такая схема пролонгирования бюллетеня будет соблюдаться ровно столько, сколько стандартами ортопедии озвучивается срок для нормально протекающей реабилитации после протезирования сустава.
Любые несоблюдения со стороны пациента в отношении явок в поликлинику – жесткое нарушение правил, сопряженное массой проблем, среди которых недоразумения на работе, незачисление дней в БЛ со дня неявки, трудности в получении выплат по ВУТ.
В идеальном варианте послеоперационное восстановление в связи с проведенной имплантацией любого сочленения продолжается 3-4 месяца. Это – тот отрезок времени, за который при положительной динамике восстановления полноценно достигаются функциональный, социальный, бытовой и профессиональный потенциал возможностей. Поэтому наблюдающие специалисты не выходят за рамки данного временного интервала. Спустя 3-4 месяца при благополучном исходе после операции больничный закрывают: на бланке ставится дата закрытия и число выхода на работу, врачебная подпись и печать (плюс две печати поликлиники).
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Что если состояние не улучшилось после проведенной реабилитации?
Естественно, не все люди – близнецы по физиологическим возможностям опорно-двигательной системы к восстановлению, да и в общем по статусу здоровья организма. Нельзя также не сказать, что у некоторых людей в силу некорректно проведенного вмешательства или недостаточно хорошо организованной реабилитации возникают осложнения (контрактуры, мышечная атрофия, перипротезная инфекция, вывихи эндопротеза и др.).
Исходя из вышесказанного, обозначим, что определенный процент пациентов не укладывается в общеустановленные нормы реабилитации. По окончании 90-120 суток после эндопротезирования при неудовлетворительной клинической картине вопросами предоставления пациенту статуса ВУТ будет уже заниматься экспертная комиссия МСЭ.
Для этого лечебно-профилактическое учреждение (ЛПУ), где пациента все реабилитационное время лечили и обследовали, отправляет пакет документов в местное бюро. Посыльный пакет обязательно включает все выписки и заключения по основному диагнозу, по диагностическим и лечебным мероприятиям, проведенным в поликлинических и стационарных условиях. То есть ЛПУ, согласно собранной документации, официально со своей стороны подтверждает факт наличия у пациента угнетения функций того или иного характера и необходимости прохождения специфической медреабилитации.
Эксперты медико-социальной комиссии тщательно изучают поступившие от ЛПУ сведения о пациенте и выносят вердикт о степени ограничения его работоспособности. МСЭ, как один из распространенных вариантов, может дать согласие на то, чтобы поликлиника от числа закрытия больничного листа открыла новый до максимально полного восстановления качества жизни больного. Сроки БЛ устанавливает для ЛПУ тоже МСЭ, впрочем, как и допустимость его продления без их участия, цикличность обновления. Другой вариант, менее вероятный, – экспертная комиссия присваивает пациенту группу инвалидности (обычно 3 гр.) с дальнейшим ее переосвидетельствованием в указанное МС-инстанцией время.
Акцентируем, что МСЭК оставляет за собой право отказать и в продлении БЛ, и в присвоении группы, если патологические отклонения подтвердятся как незначительные.
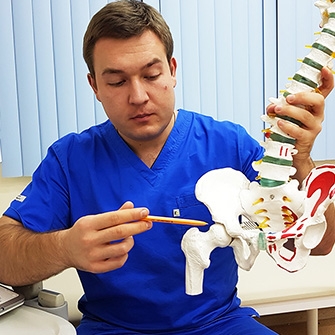
Коксартроз — деформирующий артроз тазобедренного сустава. Это хроническое заболевание, для которого характерно дистрофическое изменение тканей, поражение хрящей. Симптоматически коксартроз определяется регулярной болью и деформацией в области тазобедренного сустава, нарушением подвижности. В основе патологических изменений лежит повреждение хряща и последующая воспалительная реакция. При артрозе видоизменяется костная ткань. Поражение происходит локально, но может задействовать и другие суставные соединения. Основной контингент заболевших — люди пожилого возраста. Фактором риска может стать наследственная предрасположенность, большая масса тела, перенесенная травма. У людей с этой проблемой обнаруживают эндокринные нарушения и дисбаланс метаболизма. Но основной упор при лечении делается на восстановление структуры и функций хряща. Лечение коксартроза представляет собой длительный процесс, включающий противовоспалительную терапию, применение препаратов хондроитина и глюкозамина для восполнения питания суставов, ЛФК и физиотерапию. Для поддержания суставов в домашних условиях рекомендуется лечение травами. Крайне важен правильный рацион и получение умеренных физических нагрузок.
Симптомы коксартроза
При коксартрозе деформирующим изменениям подвергается в первую очередь суставной хрящ. Наблюдается 3 стадии развития заболевания. На начальном этапе отсутствуют морфологические изменения в тканях сустава. Страдает только его функциональная состоятельность. Человек ощущает периодическую боль в области сустава после физических нагрузок, бега, ходьбы на длинные дистанции. После отдыха болевой синдром исчезает. На второй стадии кость начинает деформироваться. Естественность движений резко снижается. Боли отличаются интенсивностью и часто появляются в состоянии покоя. Для третьей стадии характерен хронический болевой синдром. Боли беспокоят пациентов днем и ночью. Хождение без трости затруднительно, туловище человек вынужден наклонять вперед. На суставных костях появляются множественные разрастания.
К основным симптомам артроза относятся:
- утренняя скованность;
- боли в суставах;
- трудности в передвижении на дистанции более 1 км;
- усиление боли при длительном положении сидя или стоя.
Ортопеды называют коксартроз одним из самых распространенных видов артроза. В группу риска входят люди с ожирением, занимающиеся тяжелой физической работой, люди пожилого возраста. Отсутствие лечения приводит к полному разрушению тазобедренного сустава, сопровождающемуся неестественной подвижностью или полной неподвижностью, а также тяжелыми нарушениями функций нижних конечностей.
Медикаментозная терапия
Лечение коксартроза начинается с ограничения нагрузок. Это длительный процесс, объединяющий самые разные методы терапии: прием противовоспалительных и обезболивающих препаратов, внутрисуставные инъекции, физиотерапевтическое лечение и ЛФК.
Особенности лечения коксартроза 1, 2, 3 степени:
Медикаментозное лечение играет самую большую роль. Без противовоспалительных и поддерживающих средств не избежать дистрофических изменений, не избавиться от постоянной боли. Врачи назначают фармакологические средства разного действия, чтобы облегчить состояние пациентов во время обострений.
- Медикаментозное лечение играет самую большую роль. Без противовоспалительных и поддерживающих средств не избежать дистрофических изменений, не избавиться от постоянной боли. Врачи назначают фармакологические средства разного действия, чтобы облегчить состояние пациентов во время обострений.
- Миорелаксанты. Снижают тонус скелетной мускулатуры. Мышцы расслабляются, благодаря чему снижается болевой синдром, человек получает отдых от боли. Эти средства противопоказаны пациентам с нарушением сердечного ритма.
- Хондропротекторы. Симптоматические препараты, содержащие коллаген. Питают поврежденный хрящ и восстанавливают его. Снабжают сустав коллагеном извне и стимулируют его выработку организмом. Хондропротекторные препараты пьют длительный срок. Под действием этих средств улучшается обмен веществ в тканях, разрушенный хрящ постепенно нарастает. В комплексной терапии эти препараты несут несомненную пользу, особенно на начальном сроке болезни. При хроническом артрозе они отодвигают инвалидность.
Чтобы остановить разрушение хрящевой ткани и обеспечить сустав «смазкой», делают уколы препаратами на основе гиалуроновой кислоты и синтетических веществ, по составу близких к синовиальной жидкости. Они обладают высокой совместимостью с тканями человеческого тела. Эффективно останавливают процесс разрушения хряща, обладают обезболивающим и хондропротекторным действием. Синтетические вещества в своем составе содержат ионы серебра, которые дают дополнительный бактериостатический эффект.
Протезирование
Эндопротезирование — оперативный метод лечения тазобедренного сустава. Когда в результате коксартроза и дисплазии происходят необратимые последствия в тканях хряща, прибегают к замене сустава. В результате операции удается не только уменьшить постоянный болевой синдром, но и восстановить функции, подвижность сустава. Искусственные суставы изготавливаются из металл-полиэтилена и керамики. Фиксация к живой кости происходит цементным и бесцементным способом. Эндопротезы хорошо приживаются и могут служить десятки лет. Но в ряде случаев протез быстро изнашивается, тогда требуется повторная операция.
Физиотерапевтическое лечение
Лечение артроза тазобедренного сустава проводят комплексными мерами, в том числе при помощи физиотерапии. Это направление связано с физической реабилитацией, поддержкой организма в период выздоровления и ремиссии, предупреждением обострений. Физиотерапией занимаются ортопеды, травматологи, ревматологи, массажисты, инструктора ЛФК.
Эффективными для лечения коксартроза признаны следующие методы:
- ультразвуковая терапия;
- лазерная терапия;
- индуктотермия;
- массаж;
- мануальная терапия.
При ультразвуковой терапии высокочастотные волны проникают в ткани и действуют наподобие вибромассажа. Они улучшают биохимические процессы, предупреждают застой, способствуют лучшей усвояемости лекарственных веществ. Ультразвук уменьшает воспалительный процесс.
Лазерное воздействие расширяет сосуды, стимулирует ток лимфы, тормозит воспаление, заживляет ткани. Методика улучшает трофику тканей, помогает сохранить структуру и функции органов.
Во время индуктотермии на организм воздействуют волны высокой частоты. Способ эффективен при наличии любых воспалений и патологиях опорно-двигательного аппарата. Стимулирует иммунитет, утоляет боль, оказывает регенерирующее действие.
Массаж бывает аппаратным и механическим. Вопреки расхожему мнению, во время массажа воздействию подвергается не только поверхностный слой кожи и мышцы. Во время работы массажиста активизируются рефлекторные и гуморальные механизмы регуляции внутренних органов. Сочетание самых разнообразных приемов массажа пациент получает спазмолитический, тонизирующий, лимфодренажный и болеутоляющий эффекты.
Мануальный терапевт воздействует на кости и суставы человека. Он снимает напряжение с одних областей, тонизирует другие, устраняет боль, восстанавливает функциональную состоятельность суставов. Сначала врач применяет диагностические методики, во время которых он определяет состояние и возможности мышц, связок, суставов. Затем переходит к лечению. Мануальные методики не используются во время обострений и осложнений.
Роль санаторного лечения
Большое значение при коксартрозе уделяется санаторному лечению. Лечебно-профилактические учреждения для поддержки людей с заболеваниями опорно-двигательного аппарата используют преимущественно природные факторы.
- Климатотерапия. Это особенности местности, комбинация погодных факторов, морской воды, солнца, воздуха. Климатотерапия помогает восстановлению, предупреждает развитие обострений, улучшает течение биологических и физиологических процессов в организме. Идеальные условия для лечения артрозов созданы в местностях с высокой температурой воздуха и большим количеством солнечного излучения.
- Лечебные грязи. Различаются по происхождению. Бывают торфяными, сульфидно-иловыми, сапропелевыми, гидротермальными. Отличаются высокой теплоемкостью. Содержат минеральные, органические, биологически-активные компоненты, которые проникают через кожу и оказывают на суставы благотворное действие. Улучшают обменные процессы, уменьшают воспаление, нормализуют циркуляцию крови.
- Минеральные воды. Содержит в своем составе микроэлементы, растворенные соли, биологически-активные вещества. При заболеваниях опорно-двигательного аппарата показан прием минеральных ванн. Процедуры повышают подвижность, тонизируют, активизируют кровообращение, улучшают обмен веществ.
- Фитотерапия. Метод, основанный на использовании лекарственных трав. Настои, отвары содержат большое количество активных веществ, которые не только эффективно поддерживают больной организм, но и оказывают выраженное терапевтическое действие.
Лечение природными факторами в санаториях сочетают с физиотерапевтическими методами, лечебной физкультурой, диетическим питанием, соблюдением режима дня. Санаторно-курортные программы разрабатывают для всех стадий заболеваний суставов.
Физическая активность
В рекомендациях людям, имеющим артроз, врачи советуют ограничить нагрузки на ноги. Стоит прекратить приседать, сидеть на корточках, аккуратнее заниматься физической работой в доме и на приусадебном участке. Нельзя напрягать сустав, если уже чувствуется боль (уменьшить кардинальную нагрузку). Особенно стоит исключить бег, прыжки. Однако и обойтись без гимнастики не получится.
Чтобы заставить сустав функционировать, следует делать специальные упражнения. Человеку с артрозом категорически не подходит гимнастика «молодых» — в быстром темпе, с нарастанием нагрузок, с высокой интенсивностью всего занятия. При больном суставе гимнастику следует делать крайне медленно, плавно, размеренно, до появления неприятных ощущений или боли. Возникла боль — стоит сделать перерыв.
Лечебная гимнастика позволяет привести в норму состояние мышц, наладить кровообращение в суставе, обеспечить ему полноценное питание, вывести продукты распада и воспаления. Гимнастика помогает лекарственным веществам быстрее попасть в больной сустав и начать терапевтическое действие. Самая трудная задача лечебной физкультуры — правильно дозировать нагрузки. Слишком короткая тренировка не позволит достичь лечебного эффекта. А излишняя нагрузка принесет суставу дополнительный вред. Грамотные рекомендации может дать только лечащий врач. Они будут зависеть от состояния пациента и особенностей протекания болезни в каждом конкретном случае.
Питание при коксартрозе
К разрушению хряща приводит множество причин. Большое значение в лечении артроза тазобедренного сустава 1, 2, 3 степени уделяется питанию. Сегодня рынок напичкан продуктами, богатыми консервантами. Привлекательные ветчины, копчености, колбасы, красующиеся на прилавках, содержат большое количество специфических компонентов. Мясо обрабатывают ферментами, активными веществами, ускоряющими процесс производства и позволяющими быстро получить привлекательный внешне продукт. Консерванты увеличивают срок хранения любого продукта: готового или сырого, что не может не иметь широкого применения среди производителей.
При потреблении еды, напичканной консервантами, человек получает излишек соли, удерживающей влагу. Соль задерживается и накапливается в хрящевой ткани, происходит сбой нормальной работы сустава. Подобный артроз по своей сути является простым воспалением, которое прекрасно поддается терапии. А коксартроз, возникший на фоне метаболических нарушений, сбоя обмена веществ, приема вредной пищи, требует соблюдения диеты. Не обязательно строго ограничивать себя в приеме пищи или отказываться от целого списка полезных продуктов. Достаточно соблюдать нехитрые правила:
- отказаться от любых готовых копченостей из магазина;
- исключить потребление концентрированных бульонов;
- по способу приготовления блюд отдавать предпочтение варке и тушению;
- полностью исключить потребление соли, не покупать соленую рыбу, колбасы, консервированные продукты;
- животных жиров потреблять не больше 10-15 г в день, блюда готовить с добавлением разнообразных растительных масел;
- следить за калорийностью продуктов, отказаться от так называемых «быстрых» углеводов, сахара, кондитерских изделий;
- исключить из рациона майонез, заправлять салаты и соусы нежирной сметаной;
- исключить потребление алкогольных напитков;
- ограничить потребление жирных сортов рыбы, икры.
Вместо копченостей покупайте натуральное мясо, кур, выращенных в фермерских хозяйствах отечественными производителями. Первые блюда лучше варить на овощных бульонах, не кипятя богатые витаминами продукты по нескольку часов. Популярные сегодня бульонные кубики почти на 100 % состоят из химических компонентов. Это вред в чистом виде.
Совсем отказываться от отварного мяса не следует. Но лучше взять заранее отваренные постные кусочки и положить порционно в тарелку, а уже затем налить овощной суп. Полный отказ от мяса — крайность.
Старинный рецепт сохранения крепости костей и суставов — холодец. Несколько десятилетий назад, когда мало знали об искусственных консервантах, это было оправдано. Теперь же подобный продукт способен только повысить холестерин.
Свежая рыба раньше не подвергалась обработке консервантами. Но современные производители научились и этому. Сегодня говорить о пользе рыбы можно только в том случае, если она поступила на прилавок непосредственно с рыболовецкого траулера или куплена живой.
Только изменив принципы питания, человек сможет уменьшить страдания от деформирующего артроза. В рацион стоит включать большое количество свежих овощей, ягод, зелени, фруктов. Полезны обезжиренные молочные продукты, постные сорта мяса, курятина. Вывести соль из организма помогает рис, свекла, картофель, арбуз. Раз в неделю рекомендуется устраивать разгрузочные дни на кефире, твороге, фруктах, травяных отварах.
Лечение артроза тазобедренного сустава в санатории Солнечный в Беларуси
Лечение коксартроза является одним из основных профилей санатория Солнечный. За долгие годы работы в учреждении наработана внушительная практическая база по ведению пациентов с данного рода недогом. В рамках санатория проводится широкий спектр лечебно-профилактических мероприятий в направлении заболеваний опроно-двигательного аппарата. Медицинская база оснащена всем необходимым инструментарием и оборудованием для лечения патологий тазобедренного и других крупных и мелких суставов. Конкретно по указанному направлению применяются следующие виды процедур: физиопроцедуры, массаж, иглорефлексотерапия, грязелечение, ЛФК (включая бассейн и плавательные нагрузки).
Санаторий Солнечный является единственным в стране, практикующим лечение артроза тазобедренного сустава посредством введения внутрисуставных инъекций гиалуроновой кислоты.
Успешно применяется программа восстановительного лечения при тазобедренном артрозе.
Артроз тазобедренного сустава, или коксартроз характерен течением с прогрессирующей динамикой, нарушающей все статодинамические функции опорно-двигательной системы. Артроз артрит тазобедренного сустава – это весьма распространенное заболевание, к сожалению, занимающее лидерские позиции в перечне болезней с дегенеративно-дистрофическими процессами.
Статистические данные ВОЗ говорят о том, что дегенеративные изменения суставов диагностированы у 5% населения планеты, независимо от национальной принадлежности, пола и социального статуса. Согласно последним данным артроз тазобедренного сустава, особенно у лиц пожилого возраста, опережает сердечнососудистые заболевания и диабет.
Начинается болезнь с хондроза - дистрофии суставного хряща, который довольно быстро истончается, разрушается и теряет свои амортизационные свойства. Чтобы компенсировать потерю амортизации организм запускает механизм образования костных краевых разрастаний, как следствие, окружающие ткани склерозируются, образовываются кисты в зонах сочленения головки бедренной кости и суставной ямки – вертлужной впадины.
Что вызывает артроз тазобедренного сустава?
Несмотря на широкую распространенность и довольно давнюю, многовековую историю, артроз тазобедренного сустава не имеет единого патогенетического фундамента. Многие исследователи склоняются к версии ишемических процессов, провоцирующих заболевание, когда нарушено кровообращение и питание тканей сустава. Также нарушается венозный отток, следовательно, изменяет свой ритм и артериальный приток. Вследствие гипоксии в тканях происходит накопление неокисленных веществ, которые провоцируют разрушение хряща. Другие версии называют в качестве основных причин механические факторы, которые перегружают сустав, провоцируя его деформацию, биохимические изменения и истощение хрящевой прокладки.
Причины артроза тазобедренного сустава, которые сегодня приняты за основу:
- Механические факторы, перегрузка суставного аппарата – интенсивная физическая нагрузка (спорт, избыточная масса тела, физическая работа).
- Нарушение кровоснабжения сустава.
- Патологические изменения в обмене веществ, провоцирующие биохимические сбои, гормональный дисбаланс.
- Травматический фактор.
- АН – асептический некроз головки тазобедренной кости.
- Воспаление сустава инфекционной этиологии.
- Патологическая деформация позвоночника из-за плоскостопия, кифоз и сколиоз.
- Врожденный вывих бедренного сустава.
- Дисплазия сустава.
- Возрастной фактор.
- Генетический фактор, предположительно вызывающий «слабость» опорно-двигательного аппарата, скелета.
Деформирующий артроз тазобедренного сустава классифицируется согласно возможной этиологии. Различают следующие виды коксартроза:
- Первичный деформирующий артроз тазобедренного сустава, который считается заболеванием неуточненной этиологии и который часто распространяется на позвоночник и коленный сустав.
- Вторичный артроз тазобедренного сустава коксартроз, который имеет вполне явную причину в виде таких заболеваний:
- Дисплазия тазобедренного сустава врожденная (врожденный вывих).
- АН или асептическое омертвение, некроз головки бедренной кости из-за нарушенного кровоснабжения (эмболии близлежащих артерий).
- Остеохондропатия или болезнь Пертеса
- Ушиб, травмы, включая перелом шейки бедра.
- Воспаление тазобедренного сустава или коксит.
.Деформирующий артроз тазобедренного сустава может быть диагностирован как односторонний, но также довольно часто деформация затрагивает оба сустава одновременно.
Артроз тазобедренного сустава: симптомы
Коксартроз – это заболевание, которое может начаться после сорока лет, когда происходят вполне объяснимые возрастные гормональные изменения и костная ткань нуждается в дополнительной стабилизации.
Признаки артроза тазобедренного сустава:
- Боль, локализующаяся в области тазобедренного сустава. Боль может усиливаться в связи с метеорологическими факторами, обостряться из-за физических перегрузок.
- Перемежающаяся хромота, шаткая походка, усталость при ходьбе.
- Характерный хруст, который является признаком уже развившегося заболевания.
- Ограничение двигательной активности, скованность движений.
- Атрофия мышечной ткани бедер, ягодиц.
- Снижение тонуса приводит к уменьшению объема бедер.
- Боль, иррадиирующая в коленный сустав.
Классификация артроза тазобедренного сустава по степени тяжести
Артроз тазобедренного сустава 1 степени
Эта стадия коксартроза характерна преходящими болями, возникающими после интенсивной физической нагрузки (бег, физическая работа). Боль локализуется в бедренном суставе, иногда переходит на колено. Достаточно быстро симптомы проходят после непродолжительного отдыха. Сустав продолжает работать, его амплитуда не меняется.
Артроз 2 степени тазобедренного сустава
Вторая стадия заболевания характерна более интенсивной симптоматикой, поскольку боли начинают иррадиировать в область всего бедра, не проходят они и при отдыхе. Более того, если человек продолжает активно работать и двигаться, может появиться хромота, так как тазобедренный сустав уже не способен нормально функционировать. Внутренняя ротация ограничивается, отведение бедра становится затруднительным (сгибательная контрактура). Мышцы утрачивают тонус, слабеют.
Артроз тазобедренного сустава коксартроз 3 степени
Сопровождается постоянными болями, которые усиливаются ночью. Ходьба становится затруднительной, причиняет сильную боль, человек начинает пользоваться палкой. Формирование приводящей и сгибательной контрактуры переходит в заключительную стадию, сопровождающуюся атрофией мышц ягодиц, голени и бедра. Таз наклоняется вперед, развивается поясничный лордоз, конечность укорачивается. В этой стадии заболевания сустав разрушается практически полностью.
Артроз тазобедренного сустава 4 степени
Это анкилоз, то есть полная неподвижность, инвалидизация сустава. Существует классификация по Косинской, где деформирующие артрозы разделены только на три степени.
Как диагностировать артроз тазобедренного сустава?
- Сбор анамнеза.
- Первичный визуальный осмотр и проведение ортопедических тестов.
- Направление на клинические лабораторные исследования сыворотки крови, включая биохимический анализ.
- Рентген тазобедренных суставов.
- Компьютерная томография тазобедренных суставов.
Артроз тазобедренного сустава: лечение
Деформирующий артроз тазобедренного сустава лечение предполагает симптоматическое, на первом этапе это обязательное условие, поскольку патогенез коксартроза мало изучен. Лекарства от артроза тазобедренного сустава – это препараты, уменьшающие болезненные ощущения, нейтрализующие статодинамические изменения костной системы.
Как вылечить артроз тазобедренного сустава в первой и второй стадии?
Как правило, лечение на этих этапах развития коксартроза проводится амбулаторно, в терапевтический комплекс включаются средства, снимающие боль и воспаление, улучшающие трофику окружающих сустав тканей, повышающие стабильность сустава и активизирующие кровоснабжение в зоне воспаления. Лекарства от артроза тазобедренного сустава в период обострения назначаются в соответствии в клиническими проявлениями. При сильных болях показан прием нестероидных противовоспалительных препаратов – диклофенака, ибупрофена, индометацин, нимулида, ортофена. Иногда анальгетики назначаются инъекционно, внутримышечно. Улучшить окислительно-восстановительные процессы в хряще помогают витаминные комплексы и препараты, содержащие вытяжку алоэ (стекловидное тело, румалон).
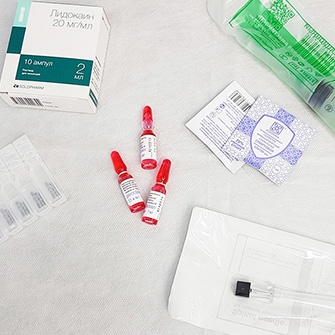
Артроз тазобедренного сустава лечение включает и с помощью внутрисуставных инъекций, которые используются в крайних случаях, когда терапия с помощью таблетированных форм не дает стойких результатов. Инъекционное лечение довольно затруднительно, так как у тазобедренном суставе чрезвычайно узкая щель, которая при заболевании еще больше сужена. Поэтому многие врачи вводят лекарственный препарат не суставную полость, а в околосуставную область через бедро. Как правило вводятся кортикостероиды, снимающие болевой симптом и улучшающие состояние хряща, это кеналог, дипроспан, гидрокортизон, флостерон. Также через бедро вводят хондропротекторы – Цель Т, алфлутоп. Результативен прием хондропротекторов – препаратов, в состав которых входит хондроитинсульфат и глюкозамин, питательные вещества, предназначенные для восстановления структуры хряща и в таблетированной форме. Также снимают боль и воспаление компрессы с раствором димексида, которые нужно принимать курсом от 10 до 15 компрессов. Массаж при артрозе тазобедренного сустава назначают с осторожностью и только после прохождения первичного медикаментозного курса, нейтрализующего боль и воспалительный процесс.
Артроз тазобедренного сустава вытяжение – это тракция, которая помогает с помощью разведения суставных окончаний снизить динамическую и статическую нагрузку на поврежденный хрящ. Процедура эта довольно болезненная, поэтому пациента фиксируют на специальном столе и для выполнения тракции, и для того, чтобы он резким движением не усугубил состояние тазобедренного сустава. Аппаратное вытяжение в последнее время все чаще стали заменять на более эффективную в смысле результативности и менее травмирующую для пациента мануальную терапию.
Артроз тазобедренного сустава операция – это крайняя мера, когда заболевание переходит в третью стадию. Выбор метода операции зависит от степени дегенерации и дистрофии хряща и тканей, общего состояния здоровья и сопутствующих заболеваний. Эндопротезирование частичное заключается в имплантации пластины Троценко-Нуждина. Тотальное эндопротезирование – это полная замена суставной поверхности биосовместимой конструкцией, которая обеспечивает практически естественную плавность движения в тазобедренном суставе.
После операции для восстановления функций и свойств костной и мышечной тканей выполняются упражнения при артрозе тазобедренного сустава. Это так называемая изометрическая гимнастика, предполагающая дозированное напряжение определенных групп мышц. Затем гимнастика при артрозе тазобедренного сустава включает в себя щадящие упражнения, направленные на восстановление движений в коленном суставе, немного позже – упражнения для тазобедренного сустава. Лфк при артрозе тазобедренного сустава выполняется пот контролем лечащего врача и медперсонала. Во многих клиниках сегодня есть специальные тренировочные кабинеты, где с больным занимается профессиональный инструктор. Через две недели после операции больному разрешается ходить с помощью опоры – трости, костылей. Хороший эффект после того, как будут сняты швы, дает массаж при артрозе тазобедренного сустава, выполняемый в воде, в бассейне. Подводный массаж прекрасно укрепляет и восстанавливает мышечную ткань, окружающую поврежденные суставные поверхности. Спустя месяц после операции допускается осторожная ходьба с нагрузкой на оперированную конечность. Полностью восстановить двигательную активность при условии, что упражнения при артрозе тазобедренного сустава будут выполняться регулярно и в полном объеме, возможно спустя полгода. В домашних условиях необходимо продолжать массаж при артрозе тазобедренного сустава, предполагающий разминание мышц ягодиц, бедер. Также показаны занятия плаванием. Длительные статистические нагрузки, профессиональные занятия спортом, контактными видами спорта следует исключить.
Диета при артрозе тазобедренного сустава
Питание при артрозе тазобедренного сустава не является ни основным, ни даже вспомогательным методом лечения такого заболевания, как коксартроз. Однако, первое, что необходимо сделать – нормализовать массу тела, поскольку одним из факторов, провоцирующих разрушение суставного хряща, является избыточный вес. Также показана диета при артрозе тазобедренного сустава, которая восстанавливает общий обмен веществ и богата витаминами группы В. В рацион полезно включать все виды продуктов, содержащие фосфор (рыба, особенно морская, яйца, цветная капуста, фасоль), фосфолипиды и коллаген. Коллаген – это все возможные желированные блюда: холодец, заливное, фруктовое желе, мармелад и так далее. Эти продукты помогут быстрее восстановить хрящевую и костную ткань.
Если заболевание выявлено, лечение должно быть максимально комплексным – от медикаментозных средств до всех возможных дополнительных методов. Как возможное вытяжение, так и ЛФК при артрозе тазобедренного сустава незаменимы в комплексе с массажем и диетотерапией. Артроз тазобедренного сустава легче не допустить, чем диагностировать и длительно лечить.
Артроз тазобедренного сустава считается возрастной болезнью, хотя и молодые люди от него не застрахованы. Это заболевание причиняет немалые мучения, а в тяжелых случаях оно может лишить человека подвижности.
Почему возникает деформирующий артроз тазобедренного сустава
Артроз тазобедренного сустава (коксартроз) — это дегенеративно-дистрофическое заболевание, при котором разрушаются хрящи, покрывающие поверхность головки бедра и вертлужной впадины. Болезнь развивается постепенно и вызывается самыми разными причинами.
- гормональные изменения — как возрастные, так и патологические, например при сахарном диабете;
- нарушения кровообращения вследствие травмы, чрезмерных физических нагрузок, общих проблем с сосудами;
- воспалительные процессы (например при артрите);
- ожирение — из-за чрезмерной нагрузки на тазобедренный сустав возможно его сдавливание и разрушение;
- врожденная предрасположенность (аномалии строения головки бедренной кости);
- чрезмерные физические нагрузки — сами по себе они редко приводят к артрозу, но могут ускорить развитие болезни при других неблагоприятных факторах;
- травмы — такие как вывихи, переломы и растяжения.
Симптомы коксартроза
Поскольку сустав разрушается постепенно, выделяют четыре стадии артроза тазобедренного сустава.
Первая степень
- боли в области передней и боковой поверхностей бедра и в паху после длительных или интенсивных физических нагрузок;
- чувство скованности в суставе после долгой неподвижности (чаще — по утрам);
- похрустывание или пощелкивание в суставе при движении.
Вторая степень
- постоянная боль, которая не исчезает даже в состоянии покоя;
- нарушение подвижности сустава;
- прогрессирующая хромота — человек инстинктивно старается снизить нагрузку на пораженный сустав.
Третья степень
Если на первой и второй стадиях развития болезни еще можно обойтись консервативными методами лечения, то третья нередко требует оперативного вмешательства.
- сильная боль в области пораженного сустава, которая затрагивает все бедро и отдает в колено;
- хромота;
- уменьшение длины ноги со стороны больного сустава (иногда, примерно в 10% случаев, наблюдается удлинение ноги);
- атрофия мышц бедра.
Четвертая степень
На этом этапе мышцы бедра практически полностью атрофированы, а больной испытывает постоянную боль. Единственной результативной мерой будет замена разрушенного сустава на искусственный протез.
Как лечить артроз тазобедренного сустава
Существует много методов терапии коксартроза. Обычно врач назначает их комбинацию, так как лечение этого заболевания должно быть комплексным.
Медикаментозное лечение
При коксартрозе 1 и 2 степени для лечения успешно применяются лекарственные средства. В первую очередь к лекарствам от артроза тазобедренного сустава относятся нестероидные противовоспалительные препараты, сосудорасширяющие средства, которые улучшают кровоснабжение суставов, миорелаксанты, которые расслабляют мускулатуру и снимают спазмы. Применяют также хондропротекторы, которые восстанавливают хрящевую ткань. На ранних стадиях помогают и местные средства в виде пластырей, аппликаций и мазей — они улучшают кровообращение.
Без своевременного лечения артроз тазобедренного сустава может привести к анкилозу. Анкилоз — полное сращивание бедренной кости с тазом. При этом заболевании нога становится совершенно неподвижной в суставе.
Нехирургические методы лечения
Физиотерапия нередко становится основным способом лечения артроза тазобедренного сустава. Если средства были подобраны правильно, она дает очень хорошие результаты. К нехирургическим методам относятся:
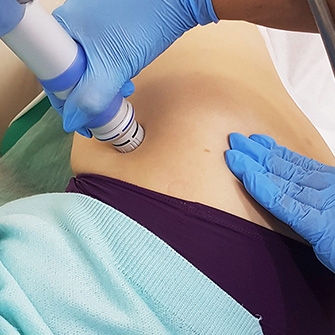
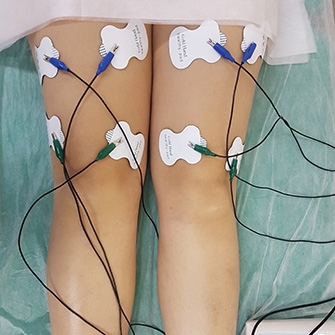
УВТ. Ударно-волновая терапия — метод новый, но, по мнению многих физиотерапевтов и пациентов, эффективный. УВТ основана на воздействии волн с частотой от 16 до 25 Гц на пораженный сустав, что оказывает оздоравливающе воздействие, восстанавливая кровоснабжение и активизируя обменные процессы в области локализации боли.
Плазмотерапия (плазмолифтинг сустава). Еще один современный способ лечения артроза — инъекции плазмы крови в пораженный сустав. Плазма содержит тромбоциты, которые регенерируют ткани.
Фонофорез. Это давно известный метод, который заключается в воздействии на пораженный сустав ультразвуком. Таким образом можно трансдермально доставить лечебные вещества к пораженным тканям и одновременно воздействовать на сустав физически. Фонофорез насыщает ткани кислородом, ускоряет регенерацию, снимает боль и отеки.
Озонотерапия. Озон насыщает ткани кислородом, тем самым ускоряя клеточный метаболизм и эффективно снимая воспаление. В конечном итоге это приводит к ускоренному восстановлению поврежденных тканей.
Гирудотерапия. Гирудотерапия, или лечение пиявками, действительно может оказать положительный эффект при лечении артроза тазобедренного сустава. Секрет пиявок обладает высокой биологической активностью, улучшает кровообращение.
Радоновые ванны. Такие ванны оказывают общеукрепляющее действие, благотворно воздействуя на сердце и сосуды. Они также улучшают циркуляцию крови и снимают боль при артрозе.
ЛФК. Лечебная физкультура при артрозе направлена не только на поддержание тонуса мышц и укрепление связок, но и на разработку сустава, а также на формирование привычки правильно двигаться.
Массаж (в т.ч. лимфодренаж) и мануальная терапия. Массаж — это, можно сказать, универсальный метод, который помогает облегчить состояние при разных болезнях, в том числе и при артрозе. Лечебный массаж снимает напряжение с мышц, улучшает кровоснабжение тканей и суставов, способствует выработке синовиальной жидкости и обладает обезболивающим действием.
Механотерапия. Для проведения механотерапии используются специальные тренажеры, созданные именно для лечебных нагрузок.
Вытяжение суставов. Этот метод при артрозе тазобедренного сустава применяют достаточно часто. По результатам курса процедур увеличивается зазор между поверхностями сустава, что уменьшает нагрузку на хрящевую ткань.
Диетотерапия. Правильное питание очень важно для излечения. При артрозе советуют придерживаться особого режима питания. Если пациент страдает от лишнего веса, придется приложить все старания, чтобы похудеть, иначе постоянная нагрузка на сустав сведет на нет все старания врачей. Основой меню должна стать рыба и нежирное мясо, богатые белком бобовые, листовые овощи и хлеб из муки грубого помола — источник витаминов группы В, необходимых для правильного метаболизма. Жареное полностью попадает под запрет, как и фастфуд. Питаться нужно дробно, маленькими порциями, несколько раз в день.
Оперативное лечение
Все вышеописанные методы эффективны на ранних стадиях, но, если болезнь зашла далеко, потребуется оперативное вмешательство.
Пункция (малоинвазивное вмешательство). Пункцию проводят для того, чтобы удалить из суставной сумки избыток жидкости. Это восстанавливает подвижность сустава и снимает боль.
Артроскопический дебридмент. Это удаление деформированной части хряща, которое дает облегчение, однако без всестороннего лечения эффект будет временным.
Околосуставная остеотомия. Остеотомия — рассечение кости с ее последующей фиксацией. Эту операцию проводят для того, чтобы улучшить работу изношенного сустава и снизить нагрузку на него. Метод часто применяют в тех случаях, когда причиной артроза является деформация головки кости.
Эндопротезирование. Этим термином обозначают замену собственного сустава искусственным, сделанным из титана. Это крайняя мера, к ней прибегают лишь тогда, когда сустав полностью разрушен и восстановление его невозможно.
Особенности лечения на разных стадиях заболевания
Чем раньше вы обратитесь к врачу, тем проще и быстрее будет лечение. На первой и второй стадиях коксартроза для полного выздоровления достаточно медикаментозного лечения и курса физиотерапии. Однако болезнь может вернуться, если не пересмотреть образ жизни. Чтобы сохранить здоровье, придется сбросить лишний вес, рационализировать диету, отказаться от вредных привычек.
На третьей и четвертой стадиях без операции уже не обойтись. Физиотерапия и медикаментозное лечение тоже применимы, но уже в качестве реабилитационных мер после оперативного вмешательства.
Для профилактики артроза нужно регулярно проходить осмотр у врача-ортопеда, особенно если в прошлом были травмы суставов. Пристальное внимание этим осмотрам должны уделять профессиональные спортсмены, а также люди с лишним весом.
Лечение коксартроза методом УВТ в Москве
Среди всех нехирургических методов лечения артрита УВТ считается одним из самых прогрессивных. Почему — рассказывает специалист медицинского центра «Стопартроз», врач-ортопед Андрей Сергеевич Литвиненко:
«Ударно-волновая терапия — это единственный на сегодняшний день физиотерапевтический метод лечения, который не просто снимает неприятные симптомы, а борется с причиной разрушения сустава. УВТ способствует рассасыванию рубцов и кристаллов кальция, улучшает кровообращение, останавливает воспалительные процессы. По своему опыту могу сказать, что эффективность лечения превышает 85% — а это очень хороший показатель.
УВТ считается новым методом, однако на самом деле он уже более 20-ти лет применяется в более чем 50-ти странах мира. У нас в клинике можно пройти курс лечения, а также получить консультацию специалиста, пройти полное обследование и составить индивидуальный терапевтический план. Мы специализируемся именно на заболеваниях суставов, так что опыт лечения таких болезней у нас очень большой. Кроме того, наша клиника удобно расположена — мы же знаем, как нелегко даются нашим пациентам пешие прогулки. «Стопартроз» находится рядом со станцией метро «Севастопольская», и добраться до нас очень легко».
P.S. Клиника «Стопартроз» специализируется на лечении заболеваний плечевого, коленного и тазобедренного суставов, а также проводит реабилитацию после операций и травм. У клиники — более 3000 благодарных пациентов.
Лицензия № ЛО-77-01-008730 от 06 августа 2014 г. выдана Департаментом здравоохранения города Москвы.
Читайте также:

