Ушиб копчика сколько дней больничный лист
Опубликовано: 17.09.2024
В России становится всё больше людей, которые получают статус «выздоровевших» после COVID-19. На самом деле, о полном выздоровлении можно говорить не во всех случаях. Коронавирус наносит удар по различным органам и системам человека, может вызвать самые серьёзные осложнения и привести к тяжелым последствиям.
Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID-19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.
Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Коронавирус очень коварен. Сегодня можно наблюдать такие ситуации: онкологический пациент готовится к плановой операции и обследуется. Ему проводят КТ («никаких изменений»); делают мазок из ротоглотки на коронавирус («вирус не обнаружен»). Ему проводят операцию, и после неё пациенту становится хуже. Снова проводят КТ и обнаруживают в легких картину «матового стекла».
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
Это означает, что всем нам надо пристально следить за своим здоровьем, особенно тем, кто перенес вирусную пневмонию. Участки уплотнения легочной ткани со временем могут превратиться в очаги фиброза – плотную ткань, которая «не дышит». Врачи не исключают, что переболевшие
COVID-19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID-19, нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID-19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID-19, а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID-19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).
Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID-19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID-19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID-19, пока не ясно.
У многих пациентов после полного исчезновения клинических симптомов заболевания сохраняется «озноб» вне зависимости от температуры окружающей среды (даже в жаркую погоду). «Мурашки на теле» часто принимают за повторное заражение. У пациентов в результате действия вируса и частичного нарушения кровообращения из-за спазма кровеносных сосудов в головном мозге страдает центр терморегуляции. Пока невозможно определить, постоянное ли это нарушение или временное. Возможно, часть повреждений может иметь необратимый характер. Таким пациентам можно порекомендовать чаще употреблять теплое питье (особенно ягодные и травяные чаи).
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID-19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID-19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.
С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.
Ушиб копчика — закрытое повреждение нижнего отдела позвоночника. Соединение позвонков является точкой опоры организма, отвечает за равновесие, сгибание и разгибание бёдер. Около 50 % всех случаев ушиба копчика или крестца имеют неправильный диагноз. Тазовая часть — это основная опора, передающая нагрузку на нижние конечности. Основной элемент в тазе — крестцовая область, которая подразумевает сросшиеся позвонки. С данным элементом соединён копчик. Между ними располагается множество нервных окончаний, который иннервируют органы половой системы, зону промежности.
Содержание статьи
- Симптомы
- Причина возникновения
- Диагностика
- Лечение
- Профилактика
- Осложнения
- Источники
Симптомы
В зависимости от тяжести повреждений выделяют легкую степень и тяжелую степень травмы, их симптоматика отличается.
Лёгкие травмы
Характеризуются отсутствием болезненных ощущений в состоянии покоя. Дискомфорт возникает только при надавливании на место ушиба. Отличительная черта небольшого ушиба крестца или копчика — после длительного нахождения в стоячем положении больному трудно сесть, однако при сидячем положении дискомфорт постепенно исчезает. Также пациенту трудно встать, если до этого он сидел на протяжении нескольких часов. В области удара отмечается отёчность, покраснение кожных покровов.
Тяжёлые травмы
Характеризуются болезненными ощущениями даже в состоянии покоя. Синдром отдает в область промежности, органов половой и мочеиспускательной системы. Затрудняется подвижность суставных тканей в области таза. При движении резко обостряются болезненные ощущения. Дефекация также сопровождается дискомфортом, объясняется закреплением к копчику, которые принимают участие при натуживании. При занятии сидячего или лежачего положения болезненные ощущения не исчезают.
Тяжёлая степень ушиба часто характеризуется образованием гематом между мышечным тканями. Сразу после получения травмы боль утихает и возникает через определённый промежуток времени. Ещё одно проявление сильного ушиба копчика или крестца — задержка мочеиспускательного процесса или учащённое мочеиспускание. В случае травмирования органов малого таза врачи выделяют следующие признаки:
- в случае травмирования мочевого пузыря у пациента отмечаются примеси кровеносных телец в моче, мочеиспускательный процесс сопровождается сильным дискомфортом, больной жалуется на постоянные ноющие боли в области половых органов;
- ушиб копчика или крестца может привести к повреждению матки. Характерный симптом — кровотечение из влагалища. Также присутствуют ноющие болезненные ощущения, сопровождающиеся чувством распирания влагалища;
- повреждение тканей прямой кишки характеризуется постоянными болезненными ощущениями, примесями кровеносных телец в кале, возможен застой каловых масс;
- травмирование нервных окончаний, которые выходят из отверстий крестца. В редких случаях возможно нарушение чувствительности нижних конечностей, болевой синдром, ощущение покалывания.
Любые кровотечения внутреннего характера провоцируют развитие анемии. У пациента поднимается температура, появляется скованность в движениях. Больному труднее делать наклоны туловищем.
Причина возникновения
Чаще травма происходит после падения. У представительниц женского пола ушиб копчика или крестца диагностируется в 80 % всех случаев. Объясняется это более низким расположением центра тяжести в сравнении с мужчинами. Чаще травма происходит в зимние месяцы по причине гололёда. Игнорировать данные ушибы нельзя, требуется своевременно оказать первую помощь пострадавшему и обратиться в больницу. Так удастся избежать серьёзных последствий.
Диагностика
Для точной постановки диагноза требуется обратиться к травматологу. Врач соберёт анамнез, выяснит причины получения ушиба, определит тяжесть повреждений, проведёт клинический осмотр. Затем доктор направит пациента на рентгенографию. При подозрении на повреждение внутренних органов используется магнитно-резонансная томография или КТ. Главная задача диагностических процедур — отличить ушиб от перелома, определить наиболее эффективный курс лечения.
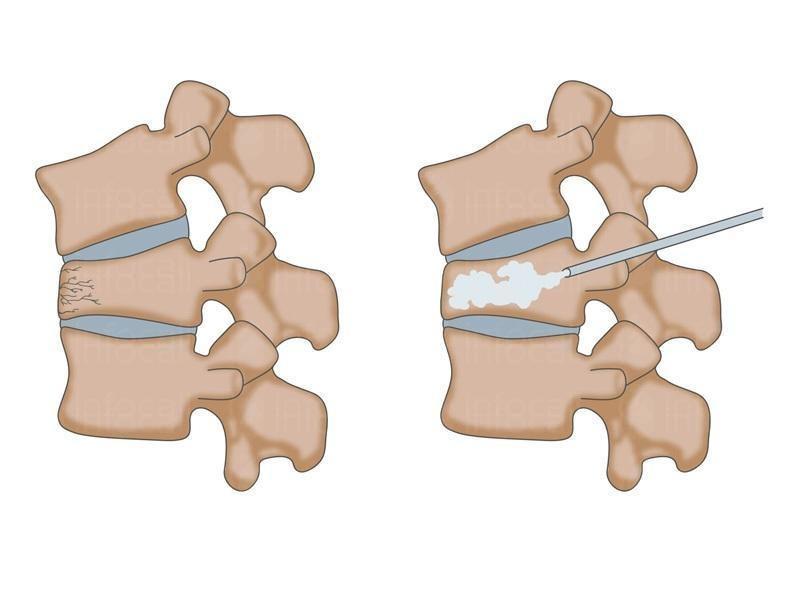
Перелом позвоночника – травма, способная полностью изменить и перечеркнуть привычные будни. Жизнь и здоровье человека, получившего такое повреждение, зависит от вида и уровня перелома, правильности транспортировки в больницу и времени получения квалифицированной помощи.
Причины перелома позвоночника
- Приложение силы, превышающей прочность нормальных костных структур. Обычно к такому эффекту приводит резкая перемена положения тела при падении, ударах, экстренном торможении транспорта с инерционным продолжением движения туловища
- Патологические переломы из-за нарушения структуры тел и дужек позвонков при остеопорозе (возрастном, связанном с длительным приемом стероидных гормонов), разрушении костей опухолью, воспалительным процессом
Чем опасен перелом позвоночника
Позвоночный столб поддерживает туловище, служит оболочкой для спинного мозга, из отверстий между позвонками выходят корешки спинномозговых нервов, обеспечивающих работоспособность всех органов. Главный критерий тяжести травмы – сохранение или нарушение стабильности после перелома позвоночника:
- Стабильный перелом – сохраняются основные опорные свойства позвоночника, нет смещения позвонков относительно друг друга или они не критичны
- Нестабильный перелом – позвоночник теряет свою основную несущую функцию, есть риск сдавления или разрушения вещества спинного мозга, корешков спинномозговых нервов
При обследовании у пациентов выявляются провалы в чувствительных и двигательных функциях, нарушается работа органов малого таза. Если такими симптомами проявляется свежий перелом позвоночника, лечение необходимо проводить незамедлительно. Пациента экстренно оперируют: устраняют воздействие осколков на спинной мозг, скрепляют разрушенные структуры между собой.
Чтобы легче понять, в каких случаях появляется нестабильность, вспомним анатомическое строение позвоночника и разберем условно выделенные опорные колонны. Если смотреть спереди назад, то сначала идут тела позвонков, соединенные спереди передней, а сзади – задней продольной связкой позвоночника, скрепляющие отдельные элементы в общую конструкцию. Задняя связка одновременно составляет переднюю границу спинномозгового канала – хранилища спинного мозга. По бокам и сзади этот канал образован дугами, отростками и связками. Каждые верхний и нижний позвонок дополнительно соединяется мелкими суставами.
- Передняя опорная колонна – передняя часть тел и передняя продольная связка
- Средняя опорная колонна – задние части тел и задняя продольная связка
- Задняя опорная колонна – дуги, отростки позвонков и соединяющие их пластинки и связки
Перелом передней опорной колонны – стабильный. При повреждении задней опорной колонны степень смещения зависит от тяжести поражения задней продольной связки. Комбинированное разрушение двух или сразу трех колонн – признак нестабильности.
Виды перелома позвоночника
По месту повреждения позвонка: Перелом тела, дужек или отростков или их комбинация.
По локализации
- Перелом шейного отдела
- Перелом грудного позвоночника
- Повреждение поясничного отдела
- Перелом крестца или копчика
По количеству затронутых костей
- Изолированный перелом одного позвонка
- Множественный перелом
По механизму возникновения травмы
- Направленное воздействие поражает тело позвонков: Компрессионный, Взрывной перелом позвонка (оскольчатый), Отрыв тела по типу «висячей капли»
- Резкое сгибание-разгибание – хлыстовая травма. Характерный пример – перелом шейного позвоночника при неожиданном торможении машины. Сопровождается вывихами и перерастяжением связок и мышц
- Ротационные травмы – возникают при боковом вращении туловища, повреждаются отростки и дуги
По степени выраженности неврологических провалов
- Неосложненный перелом позвоночника – реабилитация позволяет практически полностью восстановить все функции пациента. Всегда стабильный, без сопутствующих травм спинного мозга, нервных стволов. Благоприятно протекает, успешно лечится. Оставшееся снижение высоты тела позвонка, уменьшение размера межпозвонковых отверстий через несколько лет может вернуться развитием хронического болевого синдрома
- Осложненный – с сопутствующим повреждением спинного мозга, корешков спинномозговых нервов. Развиваются параличи, нарушение чувствительности, функционирования внутренних органов
Перелом и повреждение спинного мозга позвоночника на уровне шейных позвонков дает самые тяжелые симптомы и оставляет наиболее заметные признаки грубого неврологического дефицита. Отмечается паралич или раздражение диафрагмы – у пациента появляется стойкая икота, одышка. Полностью теряются все виды чувствительности, контроль над органами малого таза. Развиваются параличи как верхних, так и нижних конечностей, выраженные корешковые боли.
При осложненных переломах грудного отдела позвоночника человек сохраняет руки рабочими, но ноги и органы малого таза перестают ощущаться и контролироваться, мышцы напряжены и спазмированы, корешковый синдром – в виде опоясывающих болей.
Поясничный перелом позвоночника: симптомы паралича ног сопровождаются слабостью мышц, расстройствами мочеиспускания, выпадением преимущественно болевой чувствительности.
Защемление волокон конского хвоста проявляется признаками перелома в поясничном отделе, но в дополнение вызывает очень сильный болевой синдром в нижних конечностях, часто выраженный неодинаково в обеих ногах.
Компрессионный перелом позвоночника
Самый частый вид травмы позвоночника. Возникает при осевом воздействии на туловище, ударах по спине, падениях. Тело позвонка сплющивается, уменьшается в объеме и по высоте. Сильнее страдает передняя половина тела позвонка, поэтому он приобретает характерный треугольный вид с основанием, обращенным назад (в сторону спины и позвоночного канала). Из-за такой особенности этот вид переломов часто называют клиновидным.
По степени компрессии выделяют три степени:
- Тело позвонка теряет менее трети обычной высоты
- Уровень «проседания» составляет от трети до половины
- Высота уменьшается больше чем наполовину
При большой потере объема повреждаются не только передняя часть тела и передняя продольная связка, но и соответствующие задние структуры. Костные обломки смещаются в область с меньшим давлением – в сторону спинномозгового канала и сдавливают дуральный мешок. При разрушениях в шейном, грудном отделе и первого поясничного позвонка острые осколки и быстро усиливающийся отек часто сдавливают и разрушают спинной мозг. Нижний поясничный перелом позвоночника опасен защемлением волокон конского хвоста, отвечающих за работу всей нижней половины туловища.
Признаки перелома позвоночника
Общие для всех видов нарушения целостности костей:
- Боли при переломе позвоночника – первый симптом травмы. Если к ней привело внезапное воздействие внешней силы – боль появляется резко, она сильная, до шокового состояния. При патологических переломах из-за остеопороза или опухоли, боль в позвоночнике присутствует практически всегда, усиливаясь в момент компрессии тела позвонка. Обнаружить место перелома можно прощупыванием по выступающим остистым отросткам – при нажатии на больной позвонок пациент ощутит резкое усиление неприятных ощущений
- Отек окружающих тканей
- Иногда – раны, ссадины кожи, наружные и внутренние кровотечения
- Деформация поврежденной части позвоночника – неестественно повернутая голова при травме шеи, появление «горба» и асимметрия плеч при переломе грудного отдела позвоночника, боковое искривление и уменьшение расстояния между грудной клеткой и тазом при разрушении поясничных позвонков
- Невозможность обычных движений – появляется из-за сочетания боли, мышечного спазма и нарушения анатомического соотношения отдельных позвонков, их отростков и суставов между собой
Специфические признаки перелома позвоночника
- Сдавление и повреждение спинного мозга костными обломками
- Повышение давления в дуральном мешке и нарушение работы спинного мозга из-за отека вокруг
- Защемление и разрыв корешков спинномозговых нервов
- Проявляются симптомы выпадения функций, за которые отвечали поврежденные участки спинного мозга или нервы. Чем выше пострадало вещество мозга, тем тяжелее неврологический дефицит, развившийся после травмы. Прогноз дальнейшей жизни и возможности восстановления зависит от типа повреждения: Отек и ушиб спинного мозга при правильном и своевременном лечении уменьшается, состояние пациента улучшается, утраченные функции полностью или частично восстанавливаются. Размозжение вещества и полный поперечный отрыв мозга - полностью необратимое состояние, оставляющее пациентов после травмы глубокими инвалидами
Доврачебная помощь при переломе позвоночника
Обычно тяжелые травмы позвоночника происходят вдали от врачей и медицинских учреждений, поэтому главная опасность для пострадавшего – ухудшение состояния и утяжеление травмы при транспортировке. Основное правило – любой человек, получивший травму дома, на улице, в драке, ДТП должен рассматриваться как потенциальный пациент с переломом позвонков.
Ни в коем случае нельзя менять его положение тела, тянуть, вытаскивать из машины. Стремление сердобольных очевидцев «положить мягкое под голову», «уложить поудобнее» часто заканчивается повреждением спинного мозга костными обломками и смертью или инвалидностью для человека.
Правила транспортировки
- Обеспечить неподвижность шейного отдела – шею обкладывают валиками из одежды, имеющихся тряпок
- Перекладывают на носилки или доски только совместными усилиями трех-четырех человек одновременно по счету. При этом каждый фиксирует одну определенную часть тела
- Пострадавшего обездвиживают – при возможности пристегивают или привязывают к доске, щиту или жестким носилкам
- При первой же возможности провести обезболивание – это уменьшит шок
Диагностика переломов позвоночника
- Внешний осмотр – искривление поврежденных отделов с отеком кожи и тканей вокруг
- Неврологическое обследование – резкая болезненность при надавливании на остистые отростки, изменение болевой и других видов чувствительности, увеличение, уменьшение или асимметрия рефлексов, отсутствие активных движений в конечностях
- Рентгенологические исследования – рентгенограмма в двух проекциях, мультиспиральная компьютерная томография. Указывают точно на место перелома, уточняют его тип, поврежденные элементы
- МРТ – магнитно-резонансная томография. Уточняет степень повреждения мягких тканей и спинного мозга
- Миелография, люмбальная пункция, общеклинические и специальные лабораторные исследования – помогают врачам уточнить степень повреждения, выбрать тактику лечения
- Радиоизотопное сканирование – при переломе, вызванном опухолью или метастазами
Лечение перелома позвоночника
Проводится консервативно или хирургически. Выбор метода зависит от типа травмы, наличия или отсутствия повреждения спинного мозга или окружающих тканей, нарастания симптомов со временем.
Принципы консервативного лечения
Так можно вести пациентов со стабильными ограниченными переломами без повреждения спинного мозга и окружающих тканей.
- Для восстановления нормального расположения позвонков проводят вытяжение позвоночника с фиксацией правильного состояния
- Первое время (несколько месяцев) больной должен находиться в кровати. Длительность постельного режима зависит от вида и причины перелома, выраженности остеопороза, скорости сращения
- После того, как врачи разрешат вставать, больной носит жесткий или полужесткий корсет
- Назначают препараты, ускоряющие и улучшающие заживление, стимулирующие кровообращение и метаболические процессы
- Пациент получает препараты кальция в виде лекарств и с пищей
- Для полного восстановления проводят физиотерапевтическое лечение, постепенно и осторожно разрабатывают пострадавшие мышцы. ЛФК при переломе позвоночника проводят только под наблюдением и контролем врача
Оперативное лечение переломов позвоночника
Проводится экстренно и планово. Экстренные показания – угроза для жизни пациента, признаки сдавления и повреждения спинного мозга. В зависимости от состояния больного и вида травмы вид операции меняется:
- Декомпрессия – удаляются костные обломки, уменьшается давление на спинной мозг
- Стабилизация поврежденного сегмента позвоночника. Используются металлические (титановые), синтетические искусственные конструкции и кусочки собственной кости пациента (аутотрансплантант)
Эти типы вмешательства дополняют друг друга, делаются одновременно или в разный период. После проведенной операции больного ведут так же, как при полностью консервативном лечении.
Даже при самом благоприятном стечении обстоятельств травма позвоночника надолго выбивает из обычной жизни, требует длительного и упорного лечения, качественной реабилитации.
Предотвратить это состояние поможет продуманное и адекватное поведение: соблюдение правил ныряния, дорожного движения, отсутствие ненужного риска, своевременное обследование, прием препаратов кальция.
Медицинский центр “Мирт” имеет новейшее оборудование, опытных специалистов, которые проведут грамотное лечение после перелома позвоночника, составят оптимальную программу реабилитации после травмы позвоночника
Ушиб копчика является распространенной травмой, чаще всего возникающей при падении с небольшой высоты. Травма может протекать практически без симптомов, но если наблюдается сильный ушиб, то нижняя часть спины может сильно болеть, развивается лихорадка, становится больно сидеть.
Даже слабо ушибленный копчик требует обращения к врачу, так как пациент чаще всего не сможет отличить просто травму от перелома. Кроме того, неправильное лечение такой травмы угрожает развитием весьма серьезных последствий.
В МКБ-10 ушиб копчика относится к травмам нижней части спины (группа «S00-T98»). Данной травме присвоены коды «S39» и «S30».
1 Как можно получить ушиб копчика?
Способов получить ушиб копчика предостаточно: в большинстве случаев это падение с небольшой высоты (например, поскользнувшись на льду) на пояснично-крестцовую область спины. Травма может произойти из-за неудачных тренировок или занятий спортом.
В домашних условиях подобные травмы чаще всего происходят случайно и не только из-за падения. Иногда достаточно падения тяжелого предмета на нижнюю часть спины (что находится чуть выше ягодиц). Иногда можно удариться при резком развороте в дверном проеме или в забитой вещами комнате.
И все же большинство ушибов копчика происходит из-за падения на спину (около 80-85% случаев). При этом падение с небольшой высоты не гарантирует защиты от травмы. Напротив, большинство повреждений происходит из-за подобных падений (как пример: неудачно и слишком быстро сел).
Если резко встать после длительного сидения, то можно почувствовать весьма сильные боли в районе копчика. Многие люди полагают, что это тоже своего рода ушиб, но на самом деле это либо растяжение связочного аппарата, либо «выпад» позвонка (спондилолистез).
к меню ↑
1.1 Описание травмы: что повреждается?
Термин «ушиблен копчик» далеко не всегда подразумевает повреждение именно копчика (конечный сегмент крестца). Примерно в половине случаев повреждается срединный или начальный отдел крестцового сегмента позвоночника.

Состояние копчика при ушибах
Независимо от локализации повреждения, опасность развития тяжелых осложнений всегда одинакова. Если вдаваться в подробности, то повреждается именно костная ткань крестца, хотя могут пострадать и мягкие ткани.
И затрагиваются мягкие ткани очень часто: не менее чем в половине случаев. Что это значит: помимо костных фрагментов крестца, травмируются обхватывающие его мышцы и связки. Иногда даже происходит повреждение сосудов мелкого калибра.
В таком случае травма заживает очень долго, особенно если копчик ушибла женщина или ребенок (у детей и женщин снижена реактивность организма, и на заживление может уйти больше времени). У людей преклонного возраста такие повреждения и вовсе чреваты развитием хронической (пожизненной) боли в копчике.
к меню ↑
1.2 Чем опасен ушиб копчика: последствия
Чем опасен ушиб копчика? Опасностей на самом деле много. Как минимум такая травма грозит повреждение костной ткани дистально отдела позвоночника. Перелома не происходит (это уже совсем другая травма), но возможны очень болезненные и долго заживающие трещины.
Боли при травме возникают мгновенно, и могут быть как умеренными (это вовсе не признак того, что все хорошо), так и невыносимыми. Главная опасность в том, что боли могут сохраняться годы и десятилетия после травмы, происходит их хронизация.
Несколько реже при таких травмах происходит повреждение сосудов мелкого калибра, мышечных и связочных тканей. Обычно это приводит к образованию сильного отека и изменению цвета кожных покровов из-за развития внутреннего кровотечения (обычно не опасного).

Чаще всего ушиб копчика происходит из-за падения
В очень редких случаях (скорее в порядке исключения) ушиб копчика может привести к инвалидности больного. Как правило, подобное осложнение характерно для людей преклонного возраста, так как регенеративные механизмы их организма чрезмерно ослаблены возрастными изменениями.
к меню ↑
1.3 Как отличить ушиб копчика от перелома?
Как понять самостоятельно, что произошел именно ушиб, а не перелом копчика? Клинические признаки перелома очень сильно напоминают признаки банальной травмы крестцового сегмента спины.
Как определить тяжесть травмы в таких случаях? Самостоятельно это сделать невозможно, нужно будет обратиться к врачу. В теории врач с помощью пальпации, расспроса больного и поверхностного осмотра места повреждения сможет дифференцировать ушиб от перелома.
Также требуется визуализирующая диагностика, даже в тех случаях, если врач уверен в своей правоте. Используется рентгенография, компьютерная или магнитно-резонансная томография. Предпочтение за последними двумя процедурами (они проводятся без контрастных веществ).
Учтите: перелом вовсе не означает тяжелейшие боли и сильнейшие отеки. Нередко клиническая картина переломов крайне скудна, и именно поэтому так тяжело отличить ушиб копчика от его перелома.
к меню ↑
2 Симптомы ушиба копчика и диагностика
Диагностика ушиба копчика дома не проводится – требуется обращение в стационар. После первичного осмотра врачом проводится либо рентгенография, либо компьютерная/магнитно-резонансная томография. После проведения обследования результат (снимок) будет готов в течение 1-2 часов.

Симптомы ушиба копчика
Основные симптомы ушиба копчика:
- Сильная боль в области повреждения, усиливающаяся при резких движениях или при попытках прикоснуться к месту поражения. Иногда боль умеренная, но все равно усиливается при движениях или пальпации.
- В месте удара появляется припухлость, отечность, иногда принимающая ужасающий вид.
- В месте удара часто развивается обширное подкожное кровоизлияние (синяк), которое в течение пары часов может «расползаться» к ягодицам и даже нижним конечностям.
- Пострадавший практически никак не может сидеть или стоять: многие позы вызывают мучительные боли, отдающие в разные участки туловища.
- Нередко развивается лихорадка, так как в месте травмы появляются воспалительные процессы.
3 Первая помощь
Что делать, если произошел ушиб копчика? Следует запомнить главное правило: никаких резких движений пострадавший совершать не должен. В том числе никто из окружающих людей не должен «тормошить» его, или пробовать поднять на ноги.
Правила оказания первой помощи:
- Пострадавшего следует перевернуть на живот для уменьшения кровенаполнения крестцовой области позвоночника.
- Как можно скорее нужно наложить холодный компресс на место травмы. В виде компресса подойдет бутылка с холодной водой, лед в пакетике и даже замороженная курица из холодильника.
- Можно давать больному болеутоляющие препараты (например, Парацетамол или Кетонал). Это спорная тактика, но если пациент изнывает от боли и дело доходит до шока, то такие лекарства можно применять.
После всех описанных действий первой помощи необходимо вызвать бригаду скорой помощи. Но лучше вызвать ее еще до начала оказания первой помощи.
к меню ↑
3.1 К кому обращаться?
Предположим, что вы получили травму копчика: предполагаете у себя ушиб или перелом. Можно, конечно, лечить такую патологию дома, но это чревато тяжелейшими осложнениями. Кроме того, на практике самостоятельное лечение подобных травм затягивается на длительный срок (симптомы сохраняются месяцами).
Поэтому следует как можно раньше обращаться к врачу. Подобные травмы лечит врач-травматолог, хирург и невролог. Все зависит от тяжести полученного повреждения и от наличия специалистов в той больнице, в которую вы обращаетесь.
Если вы способны передвигаться, то первым делом нужно сходить к терапевту, и он уже направит вас к нужному специалисту. При этом в направлении будет указан профильный стационар, где лечат именно такие травмы.

Сиденье для лечения ушиба копчика
Врачи в стационаре окажут первую помощь, зафиксируют позвоночник (чтобы вы не могли его сильнее травмировать неосторожными движениями), проведут лечение. Перед выпиской вас проинструктируют насчет того, что делать и чем мазать спину дальше, как лечить травму на дому и когда обратиться за повторной консультацией.
к меню ↑
3.2 Лечение ушиба копчика: список методов
Самостоятельно вылечить ушиб копчика можно, но это тяжело и чревато осложнениями. Причем осложнения могут быть как из-за самого лечения (применяемых методик), так и из-за того, что самое лечение будет малоэффективным.
Поэтому лечение проводится исключительно на основе предписаний врача или в стационаре. Используются следующие методики:
- Болеутоляющие препараты и нестероидные противовоспалительные средства курсом в 10-30 дней (в зависимости от тяжести повреждения).
- Прогревающие (если нет сильных отеков или воспалительных процессов) мази на пораженный участок спины, иногда в виде компрессов (под марлю).
- Постельный режим, максимальный покой для позвоночника (не рекомендуется даже дотрагиваться до пораженного места).
- Когда пациенту станет лучше, могут быть показаны физиотерапевтические и массажные процедуры. Единственное исключение – мануальная терапия и ударные физиотерапевтические процедуры: они запрещены, как слишком травматичные.
3.3 Лечение ушиба копчика (видео)
к меню ↑
3.4 Сколько заживает ушиб копчика и дают ли больничный?
Сколько времени происходит заживление ушиба копчика? Статистически у людей до 45 лет заживление умеренных и средних по тяжести ушибов происходит в течение 1 месяца. Но для полного восстановления нельзя поднимать тяжести и перегружать спину еще около 2-3 месяцев.
У людей старше 45 лет процесс заживления серьезно затягивается, вплоть до полугода. Если говорить о людях преклонного возраста, то здесь прогноз на заживление и вовсе неблагоприятный. Полноценное заживление происходит далеко не всегда, и может потребовать интенсивного лечения в течение года.
Если вы официально трудоустроены, то вам обязаны дать больничный лист на период активного лечения. Что это значит? Активное лечение – это когда лечат острую фазу заболевания, то есть в первые ее дни.
Именно в этот период проводится самая интенсивная терапия. Ее длительность при ушибе копчика составляет 7-14 дней: именно за столько времени удается стабилизировать состояние больного и существенно снизить выраженность симптоматики.
Ушибы весьма частое повреждение ягодиц вследствие прямого удара, например при падении. Ягодицы защищены толстым слоем жировой ткани, и для возникновения ушиба большой ягодичной мышцы требуется значительная сила. Пациент жалуется на боль при сидении и ходьбе, врач отмечает болезненность при пальпации. Другие заболевания, возникающие при ушибе ягодиц, включают периостит седалищного бугра, ушиб седалищного бугра и переломы бугра. Эти состояния можно дифференцировать по данным рентгенограмм в соответствующих проекциях и клинической оценки. У больного с периоститом седалищного бугра врач отметит чрезмерно сильную боль над бугром и лишь незначительный дискомфорт в окружающих тканях.
Лечение ушибов ягодичной области симптоматическое, включает покой, местное применение холода (пузырь со льдом) и отдых в положении лежа на животе. Подушка или подкладка под ягодицы при сидении приносит облегчение до улучшения состояния. При периостите седалищного бугра боль устраняют инъекцией после соответствующей обработки бугра 2% раствора лидокаина. Кроме того, при выписке больного следует проинструктировать о необходимости подкладывать подушку под ягодицы до исчезновения болей, принимать соответствующие анальгетики и прикладывать пузырь со льдом в первые 24—48 ч.
Синдром ягодичного футляра
Синдром ягодичного футляра является весьма редким заболеванием, однако врач неотложной помощи должен иметь о нем представление, поскольку последствия его могут быть очень серьезными. Ягодичные мышцы распределены как бы по трем футлярам.
Футляр напрягателя покрывает напрягатель широкой фасции и саму широкую фасцию, срединно-малый футляр покрывает среднюю и малую ягодичные мышцы, и большой футляр покрывает большую ягодичную мышцу. После тяжелого ушиба ягодиц, например при падении с высоты, больной поступает в отделение неотложной помощи с напряженными, отечными ягодицами, усиливающейся болью и нарастающим внутрифутлярным давлением, что в последующие 4—6 ч может привести к некрозу мышц.
Кроме того, высокое внутрифутлярное давление может стать причиной нейропатии седалищного нерва со всеми вытекающими последствиями.
Больные с характерным анамнезом и соответствующими клиническими проявлениями должны быть госпитализированы и проконсультированы хирургом-ортопедом.
Ушибы крестца и копчика
Это довольно частое повреждение, возникающее при прямом ударе по подкожному участку крестца или копчику. Из-за подкожного расположения этих костей ушибы их могут быть чрезвычайно болезненными, и пациент обычно жалуется на острую боль определенной локализации, нередко делающую его нетрудоспособным. При обследовании обнаруживают четко локализованный участок болезненности над крестцом или копчиком и незначительный дискомфорт в окружающих тканях.
Для исключения переломов крестца или копчика надлежит сделать снимки в соответствующих проекциях.
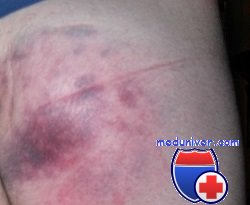
Хотя некоторые авторы утверждают, что эти повреждения не приводят к нарушению трудоспособности больного, мы находим, что нередко они могут вызвать стойкую инвалидизацию больного. Ушибы копчика могут стать причиной заболевания, именуемого кокцигодинией, имеющего неблагоприятный прогноз и плохо поддающегося адекватному лечению. Неотложное лечение ушибов крестца и копчика включает раннее применение холодных компрессов, пневматического матраца и назначение соответствующих анальгетиков наряду с направлением к ортопеду для последующего лечения.
Поскольку прогноз при ушибах копчика всегда вызывает сомнения, авторы считают, что всех больных с ушибами этой локализации для лечения следует направлять к ортопеду.
Ушиб промежности
Ушиб промежности относят к нечастым повреждениям, возникающим при прямом ударе по промежности, например при падении на твердый предмет. При осмотре у больного отмечают болезненность, припухлость и точечные кровоизлияния на промежности, иногда — болезненную гематому. Лечение включает холодные компрессы в течение первых 48 ч с последующим применением теплых сидячих ванночек.

Растяжение подвздошно-крестцовой связки
Это редкое повреждение, однако ошибочный диагноз в отделении неотложной помощи может привести к тому, что потом больного будут безуспешно лечить от грыжи межпозвоночного диска. Подвздошно-крестцовое сочленение представляет собой крепкий, малоподвижный сустав, который редко травмируется. При его повреждении больной жалуется на боль, локализованную в области подвздошно-крестцового сочленения с иррадиацией в пах и на заднюю поверхность бедра. Механизм повреждения заключается в широком разведении бедер или чрезмерной гиперэкстензии, либо гиперфлексии.
Лучшим приемом диагностики этого повреждения будет следующий: больной лежит на, боку, врач кладет свою руку на подвздошный гребень и нажимает вниз, сдавливая сочленение и провоцируя боль.
Другой способ — широко развести поднятые и разогнутые ноги лежащего больного. Это вызовет боль над поврежденными подвздошно-крестцовыми или пояснично-крестцовыми связками.
Инъекция в сустав 2% раствора лидокаина часто приносит облегчение. Лечение обычно ограничивается постельным режимом, горячими компрессами и приемом аналгезирующих средств. Некоторые специалисты рекомендуют сдавливающий бандаж, однако авторы считают, что от этого метода вряд ли есть польза. При упорных болях показано направление к ортопеду.
Растяжение сухожилий двуглавой мышцы бедра и полусухожильной мышцы у места их прикрепления
Это повреждение возникает при насильственном сгибании бедра при разогнутом коленном суставе. У подростков с незакрывшимся эпифизом может произойти отрыв бугра с широким отделением эпифиза. При обследовании больного отмечают болезненность над местом прикрепления сухожилий к кости с незначительной припухлостью. Поставить диагноз поможет наличие в анамнезе вышеописанного механизма повреждения и болей, усиливающихся при пассивном сгибании бедра при разогнутом коленном суставе или активное разгибание бедра против сопротивления. Во всех случаях показано рентгенологическое обследование.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

