Дают ли больничный при нефроптозе
Опубликовано: 17.09.2024
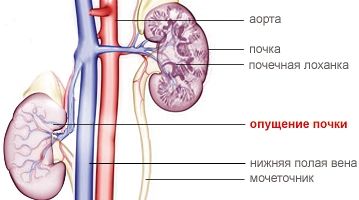
Нефроптозом называют патологическую подвижность почки, которая проявляется клинически смещением органа за пределы своего анатомического местоположения. На ранних стадиях заболевание протекает бессимптомно.
По мере прогрессирования патологического процесса, ухудшения местного кровотока и уродинамики могут появиться такие клинические признаки нефроптоза, как гематурия, ноющие боли в пояснице, конкременты в почках, повышение давления, водянка почки, пиелонефрит.
Лечение заболевания зависит от степени тяжести патологического процесса и может быть как консервативным, так и оперативным.
Степени нефроптоза
Выделяют три степени заболевания:
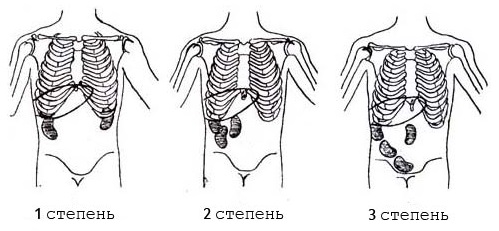
Нефроптоз 1 степени. Почка при вдохе смещается на несколько сантиметров и под ребрами можно прощупать нижнюю треть органа. При выдохе почка занимает исходное положение. Видимых симптомов нет.
Но в случае, если почка опускается на семь сантиметров и более, ее фасциальная капсула сильно растягивается, что вызывает тупые боли в области поясницы, которые усиливаются, когда пациент переходит из лежачего в сидячее положение. Анализы мочи никаких патологических изменений не показывают.
Нефроптоз 2 степени. Когда пациент находится в положении стоя, почка опускается. При принятии лежачего положения она возвращается в исходное положение.
Клинические проявления более выражены. При резкой смене положения тела пациент испытывает сильные боли, напоминающие по интенсивности почечную колику. При принятии лежачего положения боль отступает.
Нефроптоз 3 степени. Почка может спускаться до малого таза. Боли сильные, постоянные, болит не только поясница, но и низ живота, а также пах. Болевые ощущения уже не зависят, в каком положении находится тело пациента.
Развиваются осложнения. В моче содержатся примеси слизи и крови, что связано с застоем мочи в почечных лоханках и повышением внутрипочечного давления.
Причины нефроптоза
Развитие заболевания связано с повреждением выемок, в которых находятся почки, растяжением или воспалением почечных связок. Опущение почек может быть односторонним или двусторонним.
Факторами, которые могут спровоцировать развитие левостороннего или правостороннего нефроптоза являются:
- резкая потеря веса вследствие болезни или сидения на жесткой диете;
- перенесенный в детские годы рахит, который вызвал развитие гипотонии мышц и деформацию костей;
- повреждение связок, вызванное сверхвысокими нагрузками;
- мучительный кашель, который не проходит в течение длительного времени;
- травмы поясницы;
- врожденные аномалии развития;
- ослабленный тонус мышц брюшной стенки (часто возникает во время беременности и периода лактации).
Симптомы нефроптоза
На ранних стадиях заболевание обычно протекает бессимптомно. По мере прогрессирования патологического процесса появляются первые признаки в виде слабых болей в пояснице со стороны, где случился нефропотоз.
Примерно в 75% случаев наблюдается опущение правой почки, в 10% левой почки, в 15% диагностируют двусторонний нефроптоз.
Основным симптомом являются боли в пояснице ноющего и тянущего характера. Вначале боли несильные и быстро исчезают сами по себе, но с годами почка опускается все сильнее, более становятся более интенсивными, постоянными.

Вначале болевые ощущения возникают после выполнения какой-либо физической работы, подъема тяжестей, после тяжелого трудового дня или при сильном продолжительном кашле. Как только пациент принимает лежачее положение, боли уменьшаются и постепенно полностью исчезают.
По мере прогрессирования заболевания боли приопущении почки у женщин и мужчин становятся интенсивными и напоминают симптомы почечной колики.
Они появляются внезапно, после резкой смены положения тела и могут продолжаться несколько часов, то усиливаясь, то ослабевая. Боль может отдавать в пах. Если приступ сильный, то он может сопровождаться тошнотой и рвотой. Пациент покрывается холодным потом, чувствует сильную слабость, бледнеет, у него может повыситься температура.
Помимо боли, при нефроптозе могут появиться такие симптомы, как потеря аппетита, ощущение тяжести в подложечной области, нарушение дефекации (поносы, запоры). При отсутствии лечения болезнь прогрессирует, развиваются расстройства нервной системы в виде мнительности, неврастении, повышенной раздражительности. Пациент быстро устает, у него постоянно кружится голова, развивается тахикардия, нарушается сон.
Диагностика нефроптоза
Основными методами диагностики заболевания являются:
- сбор анамнеза, опрос больного;
- внешний осмотр и пальпация предполагаемого очага поражения;
- урография в двух положениях (стоя и лежа) — с ее помощью можно визуализировать мочевыводящие пути пациента и увидеть в чем заключается проблема;
- УЗИ органов малого таза в двух проекциях — выявляют точную локализацию почки и степень ее смещения; ;
- радиоизотопная ренография — в организм пациента вводят радиоизотоп и оценивают состояние почек — при нефроптозе отмечается ухудшение оттока мочи из пораженной почки; ;
- рентгенография желудка с использованием контрастного вещества — проводится для того, чтобы оценить степень опущения других органов, находящихся в брюшной полости.
Кроме этого, при наличии показаний возможна консультация нефролога.
Лечение нефроптоза
В начале заболевания, когда патологические изменения еще не столь сильны, показано консервативное лечение. Пациенту назначают ношение специальных ортопедических приспособлений. Надевать их следует после пробуждения, в положении стоя, на выдохе.
Кроме этого, рекомендуется выполнение специального комплекса упражнений при нефроптозе, которые нужны для укрепления мышц брюшной стенки. Подбором упражнений занимается лечащий врач-уролог, который назначает курс ЛФК с учетом возраста пациента, его текущего физического состояния, степени нефроптоза. Тяжелые физические нагрузки запрещены.
Помимо физкультуры пациенту рекомендуется сменить режим питания, нормализовать режим труда и отдыха.
При более тяжелой степени нефроптоза показано консервативное лечение. Конечно, при помощи таблеток остановить движение почки и поставить ее на место невозможно.
Однако можно снять болевые ощущения и другие неприятные симптомы, а также замедлить прогрессирование заболевания и избежать развития осложнений (повышенное давление, пиелонефрит и ряд других).
С этой целью обычно назначают анальгетики, спазмолитики, НПВС. Если причиной опущения почки является резкая потеря веса пациентом, то показано назначение усиленного питания для восстановления утраченных физических кондиций.
Если консервативнаятерапия не помогает, заболевание прогрессирует, симптомы усиливаются, качество жизни пациента продолжает снижаться, развиваются опасные осложнения, то может быть назначено хирургическое лечение.
Целью операции является возвращение почки в нормальное положение и ее закрепление там. После завершения операции восстановление пациента происходит в условиях стационара, на протяжении двух недель показан постельный режим.
Делать операцию при нефроптозене рекомендуется пожилым людям, а также пациентам с наличием сопутствующих заболеваний в анамнезе.
Если смещение почки происходит во время беременности, то врач, который ведет беременность, должен тщательно следить за состоянием здоровья женщины. Основное лечение проводится после родов.
В России становится всё больше людей, которые получают статус «выздоровевших» после COVID-19. На самом деле, о полном выздоровлении можно говорить не во всех случаях. Коронавирус наносит удар по различным органам и системам человека, может вызвать самые серьёзные осложнения и привести к тяжелым последствиям.
Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID-19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.
Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Коронавирус очень коварен. Сегодня можно наблюдать такие ситуации: онкологический пациент готовится к плановой операции и обследуется. Ему проводят КТ («никаких изменений»); делают мазок из ротоглотки на коронавирус («вирус не обнаружен»). Ему проводят операцию, и после неё пациенту становится хуже. Снова проводят КТ и обнаруживают в легких картину «матового стекла».
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
Это означает, что всем нам надо пристально следить за своим здоровьем, особенно тем, кто перенес вирусную пневмонию. Участки уплотнения легочной ткани со временем могут превратиться в очаги фиброза – плотную ткань, которая «не дышит». Врачи не исключают, что переболевшие
COVID-19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID-19, нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID-19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID-19, а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID-19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).
Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID-19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID-19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID-19, пока не ясно.
У многих пациентов после полного исчезновения клинических симптомов заболевания сохраняется «озноб» вне зависимости от температуры окружающей среды (даже в жаркую погоду). «Мурашки на теле» часто принимают за повторное заражение. У пациентов в результате действия вируса и частичного нарушения кровообращения из-за спазма кровеносных сосудов в головном мозге страдает центр терморегуляции. Пока невозможно определить, постоянное ли это нарушение или временное. Возможно, часть повреждений может иметь необратимый характер. Таким пациентам можно порекомендовать чаще употреблять теплое питье (особенно ягодные и травяные чаи).
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID-19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID-19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.
С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.
alt=" Фото: Александр Корольков/РГ" />

Евгений Шилов: Больные с ХБП являются группой особо высокого риска заражения COVID-19 и высокой летальности при развитии заболевания. Это связано с тем, что причиной ХБП являются основные популяционные болезни (сахарный диабет, гипертензия, ожирение, атеросклероз), а также пожилой возраст, которые сами способствуют высокой заболеваемости и смертности от COVID-19.

Среди трех групп больных ХБП: тех, кто не нуждается в заместительной почечной терапии, больных с пересаженной почкой, а также пациентов, получающих лечение диализом, именно последняя группа вызывает наибольшие сложности. Им невозможно остановить терапию (три сеанса диализа в неделю), среди них значительная доля ослабленных больных, с высоким уровнем сопутствующих заболеваний, а также людей более старшего возраста, чем в популяции. Эти группы больных отличаются слабостью иммунной системы, склонностью к тяжелым инфекционным заболеваниям.
Помимо больных ХБП у 20-30 процентов пациентов, госпитализированных с COVID-19, развивается почечная недостаточность, повышающая потребности в диализе. Вместе с перепрофилированием больниц для оказания помощи пациентам с COVID-19 это может нарушить обеспеченность больных ХБП программным диализом.
Как организована медицинская помощь пациентам с ХБП в условиях COVID-19?
Евгений Шилов: Минздравом России принято решение об оказании в полном объеме медицинской помощи пациентам на заместительной почечной терапии, наряду с онкопациентами и больными сердечно-сосудистыми заболеваниями, что очень важно. Президиум профильной комиссии по нефрологии Минздрава в первоочередном порядке разработал методические рекомендации для диализных центров по профилактике, выявлению и маршрутизации больных с COVID-19. Эти рекомендации размещены на портале Российского диализного общества.
Кроме того, президиум предложил наладить динамическую систему учета выявленных в диализных центрах больных COVID-19, их маршрутизации и исходов лечения.

Какие советы вы могли бы дать пациентам вашего профиля?
Евгений Шилов: Коронавирус в основном передается от человека к человеку. Пожилые люди, диализные пациенты или больные с другими тяжелыми хроническими заболеваниями имеют высокий риск более серьезного протекания заболевания, вызванного коронавирусной инфекцией. Поэтому особенно важно принять все возможные меры для снижения риска заражения. Важно, чтобы все следовали этим профилактическим мерам - строго соблюдали самоизоляцию, социальное дистанцирование и тщательную личную гигиену.
Если в вашем районе вспышка вируса, то вам необходимо снизить риск заражения, поэтому очень важно, чтобы у вас дома был запас продуктов длительного хранения, которые долго не испортятся. Важно подготовиться заранее, запастись на две-три недели здоровой, подходящей для вашей диеты, пищей, чистой водой и лекарствами. Это поможет снизить риск заражения, так как вы избежите переполненных мест типа продуктовых магазинов и аптек.
Если вы лечитесь диализом, вам нельзя пропускать процедуры. Сообщите в свое отделение, если вы заболели; контактировали с больным с подтвержденным диагнозом коронавирусной инфекции или если у вас есть какие-либо другие опасения. Тогда врачи решат, нужно ли вам проходить тест на коронавирус, и подготовятся к вашему прибытию. Кроме того, вы должны сообщить персоналу о повышенной температуре, кашле, чихании сразу же по прибытии в диализный центр.
Среди общих гигиенических мер, которые вы можете предпринять, будучи диализным пациентом: использовать дозаторы с антисептиком в комнатах ожидания. Кроме того, вымойте, пожалуйста, фистульную руку перед процедурой и тщательно продезинфицируйте области пункции.

Для диализных пациентов, контактировавших с людьми, имеющими высокий шанс заразиться, или с людьми, у которых впоследствии выявили коронавирус, нужно немедленно сообщить об этом в диализный центр. Персонал вашего отделения может попросить вас соблюдать некоторые правила. Так, в любом случае, даже при отсутствии симптомов заболевания нужно надевать хирургическую маску по прибытии в центр и не снимать ее до самого отъезда, в том числе, в течение всего сеанса диализа. При чихании нужно использовать одноразовые носовые платки и сразу же их выбрасывать. Рекомендуется проводить тщательную обработку дезинфектантами.
Если вам нужно на диализ, но у вас повышенная температура или есть признаки инфекции дыхательных путей, вас, вероятно, направят в приемное отделение или специальное отделение для больных с коронавирусной инфекцией, где вас осмотрят специалисты.
Блуждающая, опущенная, или подвижная почка – так описывают нефроптоз в Интернете. При этой патологии, которая, по мнению Всемирной организации здравоохранения, занимает третье место среди урологических заболеваний, почка может смещаться из поясничной области в живот или таз.
Почему это происходит и есть ли возможность вернуть гуляющую почку на место?
Резко вниз
— Елена Юрьевна, почему почка из нормального положения вдруг смещается вниз?
— В поясничной области почку удерживают мышцы брюшной стенки, брюшные связки, жировая капсула, в которой она находится. Причины нефроптоза связаны с ослаблением одного или нескольких фиксирующих факторов.
Часто на приём приходят астеничные худые девушки, любящие сидеть на диетах. Тают килограммы, и жировая капсула, в которой находится почка, уменьшается в размере. Возникает свободное пространство, в котором она болтается, а потом опускается всё ниже.
Тонус брюшных мышц ослабевает из‑за многократных беременностей или продолжительных родов. Приводят к опущению почек травмы поясничной области, при которых повреждаются связки, – резкий удар, падение с высоты. Есть ряд инфекционных заболеваний, поражающих соединительные ткани связок. Ведёт к опущению почек и длительное ношение тяжестей.
— Диетами в основном увлекается прекрасный пол. Женщины вынашивают и рожают, многим приходится носить на руках детей, тяжёлые сумки. Значит ли это, что заработать нефроптоз им проще, чем мужчинам?
— Да, нефроптозом, по статистическим данным, страдают до 2 % женщин и около 0,1 % мужчин. Причём заболевают они чаще всего в трудоспособном активном возрасте – от 30 до 55 лет.
Легче лежать
— Чем опасно это заболевание?
— Нефроптоз делится на три степени. Начальная – первая – человека практически не беспокоит: почка только-только начала смещаться на 5–6 см. Подвижная почка может долгие годы не вызывать никаких симптомов у пациента, нормально функционировать и стать случайной находкой при обследовании по поводу другого заболевания.
При нефроптозе второй степени нижний край почки опущен более чем на два поясничных позвонка – 8–10 см. При этом происходит натяжение сосудов, может сдавливаться мочеточник, что сопровождается болевыми ощущениями в поясничной области, которые чётко связаны с положением тела.
— То есть, когда делаешь что‑то сидя или стоя, чувствуешь при этом боль, а когда лежишь, она проходит? Это может быть признаком нефроптоза?
— Да, локализацией болезненных ощущений – где и как болит – интересуется врач, когда собирает анамнез у пациента. Тянущие ноющие боли в поясничной области, связанные с изменением положения тела, действительно усиливаются в вертикальном положении.
Далее врач спрашивает, что происходило в жизни человека в последнее время: роды, снижение веса и так далее. Он пальпирует почку в положении лёжа и стоя. При подозрении на нефроптоз пациент сдаёт анализ мочи и биохимический анализ крови.
Окончательный диагноз помогут поставить инструментальные методы исследования. Пациенту в положении лёжа и стоя делают УЗИ, а затем подтверждают диагноз рентгенологическим исследованием с внутривенным введением контрастного вещества. Так врач определяет степень опущения органа и решает, есть ли показания для операции. Это происходит при нефроптозе третьей степени, когда почка опущена более чем на три поясничных позвонка и может определяться в малом тазу.
— Почему именно операция?
— При третьей степени заболевания может возникнуть значительный перегиб мочеточника, что, в свою очередь, вызывает почечную колику. Картина нефроптоза осложняется хроническим пиелонефритом, постоянным повышением артериального давления, мочекаменной болезнью. Человек при этом испытывает постоянную мучительную боль. Для таких пациентов характерна общая слабость, быстрая утомляемость.
При оперативном вмешательстве почку возвращают в исходное положение при помощи специальной сетки, исключающей её повторное опущение. Ранее хирурги делали открытые операции, сейчас проводят лапароскопию с маленькими проколами в брюшной стенке.
В последнее время показания к оперативному вмешательству для лечения опущения почек ограничены. Практика показывает, что нефроптоз первой-второй степени можно лечить консервативно.
Поможет физкультура
— Что посоветуете делать, чтобы уйти от нефроптоза?
— Если пациенты – молодые худенькие женщины, я обычно советую прибавить в весе 5–6 кг для восстановления жировой капсулы, которая будет удерживать почку в физиологически правильном положении. Жаль только, что этим советом они очень неохотно пользуются.
Есть факторы, на которые может влиять сам пациент. Передняя брюшная стенка создаёт в животе определённое давление, хороший пресс фиксирует почку на месте. При слабой брюшной стенке снижается внутрибрюшное давление, и почка начинает смещаться. Поэтому очень важно в этой ситуации заниматься спортом и укреплять мышцы. Есть большое количество упражнений для укрепления поясничных мышц и мышц брюшного пресса именно для профилактики нефроптоза.
— Поможет ли бандаж, который удерживает почку в одном положении?
— У бандажа есть минус, который перечёркивает все плюсы: при его использовании развивается атрофия мышц. Если пациент носит бандаж, но никаких упражнений для восстановления мышц не делает, то нефроптоз будет прогрессировать. Причём со временем к этому заболеванию добавятся ещё и проблемы с позвоночником, ведь бандаж удерживает и позвонки.
Какой вид спорта выбрать при нефроптозе?
Запрещены: фитнес, подпрыгивания, бег, резкие движения и поднятие тяжестей.
Рекомендуют: плавание, йога, качать пресс, посещать пилатес, крутить хулахуп.
Повышенный риск нефроптоза имеют:
те, кто резко похудел;
люди с большими колебаниями веса;
пациенты, перенёсшие травмы органов брюшной полости;
люди со слабым развитием мышц брюшной стенки;
беременные и многократно рожавшие женщины;
профессиональные спортсмены;
люди, занимающиеся тяжёлым физическим трудом.
Нефроптоз – аномальная подвижность почки, когда она выходит из своего ложа и спускается в брюшную полость. Это заболевание сопровождается болью в пояснице или подреберье, чаще с правой стороны. Нефроптоз опасен тем, что почка может перекрутиться вокруг своей оси. При этом пережимаются и растягиваются кровеносные сосуды питающие орган. Это приводит к воспалительным процессам и образованию камней в почках.
В норме почки неподвижны. Они могут смещаться на 1-1,5 см при дыхании и во время движений. Если почка смещается более чем на 5 см, то это уже считается патологией.
Опущение почки различной степени довольно распространенное явление. Нефроптоз встречается у 1,5% женщин и 0,1% мужчин. Чаще всего его случайно диагностируют во время УЗИ. Только у 15% людей нефроптоз вызывает болезненные ощущения.
Средний возраст больных 30-50 лет, но встречается заболевание и в детском возрасте. Женщины в 5-10 раз чаще страдают от нефроптоза. Такое соотношение связано с особенностями женского организма, повторяющимися беременностями и пристрастием к диетам.
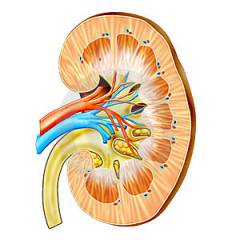
Анатомия почки и связочного аппарата почек
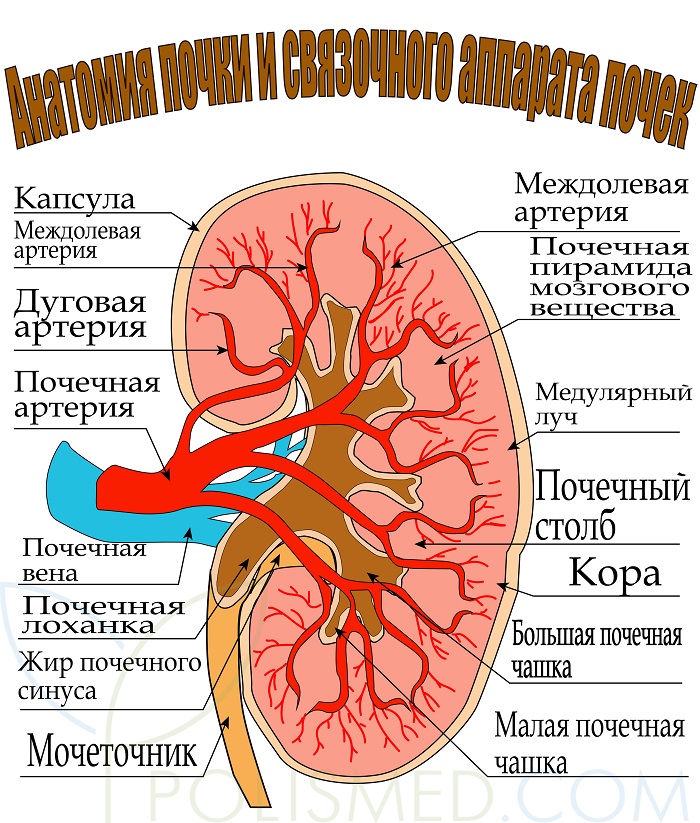
Почки – важнейшие парные органы мочевыделительной системы, которые обеспечивают очищение крови и поддержание химического баланса в организме.
Почки имеют бобовидную форму. Средняя длина органа 12 см, ширина 5-6 см, толщина 3,5 см. Масса органа 130-200 г. Причем левая почка обычно несколько больше правой.
Почки находятся в брюшной полости и прилегают к ее задней стенке на уровне 11-12 грудного и 1-2 поясничного позвонка. Почки почти полностью прикрываются нижними ребрами. В норме правая почка расположена немного ниже левой, и верхним краем прилегает к печени. В связи с этим в 80% случаев смещается правая почка.
Строение почки. Каждая почка состоит из системы образования накопления и выведения мочи. Снаружи почка покрыта плотной капсулой из жира и соединительной ткани. С их помощью обеспечивается крепление почки внутри брюшной полости.
За фиксацию почки отвечают:
- Сосудистая ножка состоит из почечной артерии и почечной вены. Однако сосуды могут растягиваться, поэтому не обеспечивают надежной фиксации.
- Жировая капсула, состоящая из жировой клетчатки, оберегает орган от переохлаждения и травм. У женщин она шире и короче, поэтому слабее фиксирует почку.
- Фасции почки. 2 листа фасции из прочной соединительной ткани расположены на передней и задней поверхности почки. Они срастаются на верхнем полюсе почки и переходят в фасцию диафрагмы. Таким образом, почка оказывается в подвешенном состоянии. На фасции приходится основная нагрузка по фиксации органа.
- Брюшные связки. Изнутри брюшную полость выстилает тонкая оболочка из соединительной ткани – брюшина. Ее складки образуют ленты – связки, фиксирующие органы в брюшной полости. Правую почку удерживают печеночно-почечная и двенадцатиперстно-почечная связки. Левую почку фиксируют поджелудочно-почечная и селезеночно-почечная связки.
- Почечное ложе, образованное диафрагмой, мышцами брюшной стенки, брыжейками кишок и фасциями.
Если одно из составляющих этого фиксирующего аппарата слабеет, то почка смещается вниз под собственной тяжестью.
Причины опущения почки
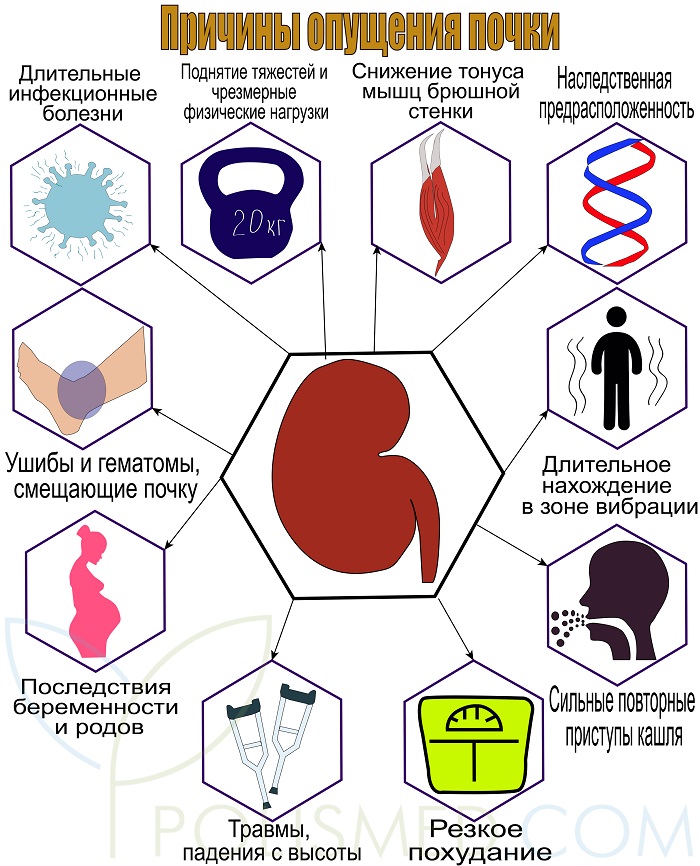
- Последствия беременности и родов. После родов давление в брюшной полости падает вследствие ослабления мышц брюшного пресса, и почка теряет опору. Чем больше у женщины живот во время беременности, тем выше риск опущения почки после родов. Во время повторных беременностей вероятность развития болезни резко возрастает.
- Поднятие тяжестей и чрезмерные физические нагрузки вызывают сильное повышение давления в брюшной полости, результатом чего становится растяжение фиксирующего аппарата почки (связок и фасций).
- Сильные повторные приступы кашля при коклюше, туберкулезе, хроническом бронхите. Кашель сопровождается напряжением мышц диафрагмы, она опускается вниз, смещая книзу органы брюшной полости, в том числе и почки.
- Травмы, падения с высоты. Удары и падения могут стать причиной нарушения целостности связок – на них образуются надрывы и связки удлиняются. При этом фиксация почки перестает быть надежной.
- Ушибы и гематомы, смещающие почку. При ушибе поясницы в околопочечной клетчатке образуются гематомы, которые смещают орган и сдавливают его.
- Резкое похудание становится причиной истончения жировой капсулы, поддерживающей почку.
- Наследственная предрасположенность при болезнях связанных со слабостью соединительной ткани (синдром Элерса Данло, дисплазия соединительной ткани). При этих патологиях связки тонкие и легко растягиваются, что приводит к опущению внутренних органов.
- Снижение тонуса мышц брюшной стенки при сидячем образе жизни, гиподинамия. Ослабление мышц приводит к тому, что внутрибрюшное давление падает, почка выходит из почечного ложа и растягивает фасции.
- Длительное нахождение в зоне вибрации. Вибрация становится причиной растяжения связок и фасций.
- Длительно протекающие инфекционные болезни, приводящие к истощению – это злокачественные опухоли, туберкулез, цирроз печени. Уменьшение подкожной жировой клетчатки приводит к резкому похудению и снижению внутрибрюшного давления.
Степени опущения почек
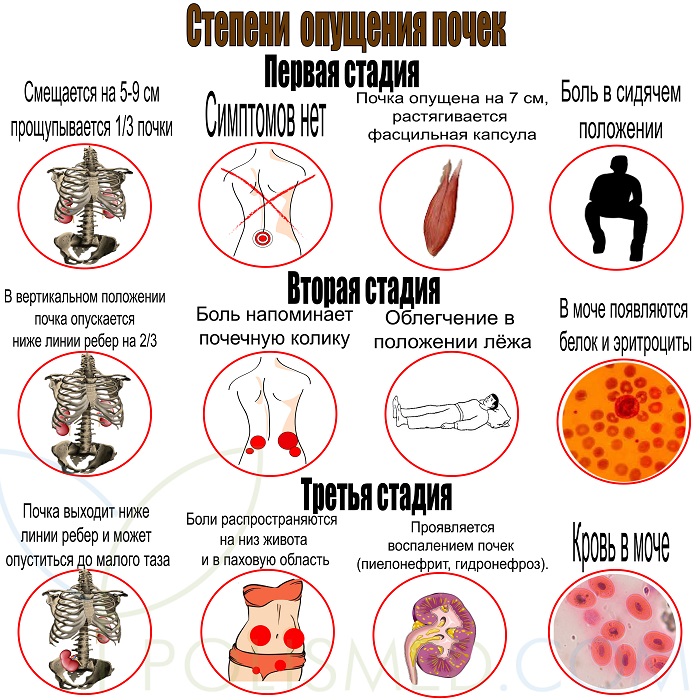
В зависимости от течения болезни выделяют три стадии нефроптоза.
-
Первая стадия. При вдохе орган смещается на 5-9 см и под ребрами прощупывается нижняя 1/3 почки. На выдохе она возвращается на место.
Симптомов болезни, как правило, не возникает. Но если почка опущена более чем 7 см, то фасциальная капсула растягивается, и возникают тупые боли, отдающие в поясницу. Обычно они появляются, когда пациент садится из лежачего положения.
Симптомы становятся более выражены. Во время физических нагрузок и смене положения тела возникают интенсивные боли, напоминающие почечную колику. Облегчение наступает, когда человек лежит на спине.
Боли постоянные, распространяются на низ живота и ирадиируют в паховую область. Ощущения не зависят от положения тела больного, а связаны с воспалением почек (пиелонефрит, гидронефроз).
Симптомы опущения почки
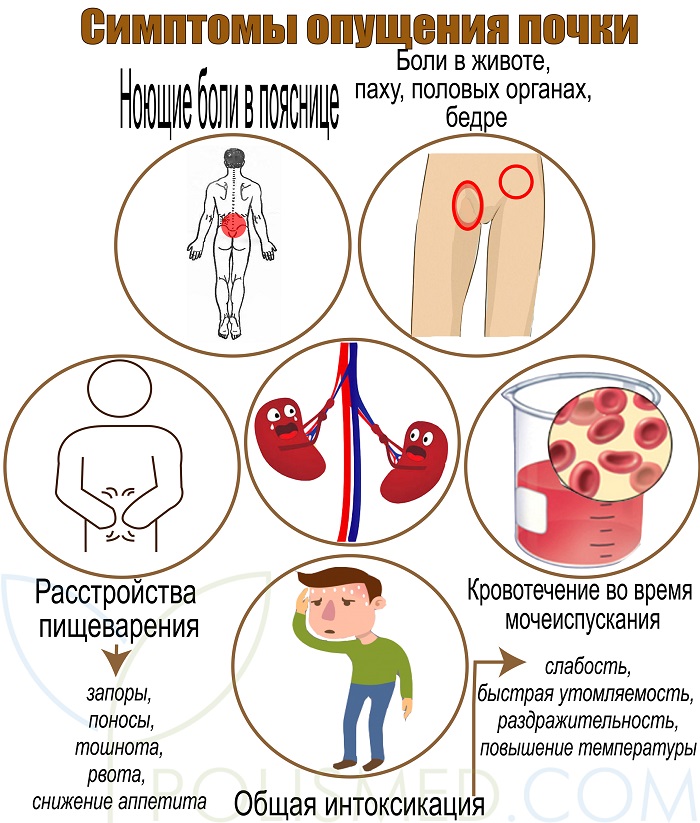
Симптомы нефроптоза нарастают постепенно. На первой стадии дискомфорт или ноющая боль появляется только после физической нагрузки. Со временем почка опускается ниже, заболевание прогрессирует, появляются все новые симптомы.
- Ноющие боли в пояснице. Просвет почечных сосудов сужается и нарушается отток крови и мочи из почки. Развивается отек. Увеличившаяся почка растягивает чувствительную фиброзную капсулу, в которой есть болевые рецепторы.
Облегчение наступает, если отток крови улучшается. Это происходит, когда человек лежит на спине или на «здоровом» боку.
На первой стадии дискомфорт или боль появляется при смене позы и в вертикальном положении.
На второй стадии после нагрузок появляются сильные приступообразные боли, которые длятся от нескольких минут до нескольких часов.
На третьей стадии отек не уменьшается, поэтому и боли носят постоянный характер. - Боли в животе, паху, половых органах, бедре. При опущении почки раздражаются нервные сплетения, которые находятся поблизости. Боли острые, носят режущий характер, могут быть ошибочно приняты за приступ аппендицита. Они настолько сильные, что человек теряет возможность ходить и говорить.
- Кровотечение во время мочеиспускания. При перекручивании сосудистого пучка нарушается отток из почечных вен, расположенных в малых чашечках. Стенка сосуда истончается, лопается, и кровь смешивается с мочой. Моча приобретает темно-красный цвет.
- Расстройства пищеварения:запоры и поносы, тошнота, рвота, снижение аппетита. Нарушение работы органов желудочно-кишечного тракта обусловлено рефлекторным раздражением их нервных окончаний, расположенных рядом с пораженной почкой.
- Общая интоксикация: слабость, быстрая утомляемость, раздражительность, возможно повышение температуры во время приступа сильной боли. Это признаки интоксикации, которая развивается из-за нарушения работы почек и повышения уровня токсинов в крови.
Диагностика нефроптоза
На приеме у нефролога, пациента
- Сбор и анализ жалоб. Для правильной постановки диагноза важно четко описать ощущения: как давно появились проблемы, характер боли, когда и после чего она появляется.
- Прощупывание. Почка прощупывается через переднюю брюшную стенку ниже линии ребер, как плотное округлое и болезненное образование.
- Урография почек – рентгеновское обследование с использованием контрастного вещества для определения стадии заболевания. Проводится в вертикальном и горизонтальном положении. Исследование позволяет выявить точное расположение почки и состояние ее сосудов.
- УЗИ-почек. Ультразвуковое исследование считается недостаточно информативным. Часто оно проводится только в лежачем положении, когда почка возвращается на место, поэтому может не выявить нефроптоз I и II степени.
- Анализ мочи
- Протеинурия – появление белка в моче, свыше 0,4 г/л.
- Гематурия – примесь крови в моче, более 10 эритроцитов в поле зрения.
- Лейкоциты в моче (свыше 5 в поле зрения) могут свидетельствовать о воспалении, если нефроптоз осложнился пиелонефритом .
Последствия опущения почек
![]()
- Венозная гипертензия сосудов почки. Перекручивание и удлинение сосудистой ножки почки приводит к тому, что нарушается отток крови. Вены почки переполняются, в них повышается давление. Сосудистые стенки истончаются и лопаются.
- Пиелонефрит – воспаление почки. Из-за сдавливания сосудов, в почку поступает недостаточно кислорода и питательных веществ – развивается ишемия почки. Нарушение кровообращения приводит к снижению защитных функций органа, что способствует размножению микроорганизмов и развитию воспаления. Бактерии могут заноситься в почку с током крови из любого участка тела при бронхите, гайморите, фарингите. В некоторых случаях бактерии по мочеточнику поднимаются из мочевого пузыря.
- Гидронефроз – при перекручивании мочеточника нарушается отведение мочи из почки. Моча застаивается в почечной ткани, приводя к растягиванию почечных лоханок и чашечек. Впоследствии паренхима органа атрофируется и перестает выполнять свои функции.
- Мочекаменная болезнь. Нарушение оттока мочи приводит к отложению солей в протоках почки. Со временем на этом месте образуются камни различной величины, которые могут вызывать сильнейшие боли.
Лечение опущения почек
Лечение нефроптоза направлено на возвращение почки в почечное ложе и ее фиксацию.
Консервативное лечение нефроптоза включает лечебную гимнастику и ношение фиксирующих бандажей.
Хирургическое лечение нефроптоза – это 150 видов различных операций, в ходе которых почку подшивают к брюшине и ребрам синтетическими материалами или фиксируют с помощью фасций и мышц.Гимнастика и упражнения для укрепления мышц живота и поясницы
Лечебная физкультура при нефроптозе направлена на укрепление мышц брюшного пресса и поясницы, а также нормализацию внутрибрюшного давления.
Комплекс упражнений для лечения нефроптоза
Гимнастику проводят лежа на ровной поверхности. Исходное положение – лежа на спине. Упражнения выполняются в медленном темпе 5-10 раз.
- Диафрагмальное дыхание. На вдохе максимально надуть живот – поднять брюшную стенку. На выдохе втянуть живот.
- Поочередно поднимать прямые ноги на вдохе и опускать на выдохе.
- Поочередно подтягивать к животу согнутые в колене ноги на вдохе и выпрямлять на выдохе. Под поясницу можно подложить небольшой валик из махрового полотенца, чтобы сохранить физиологический изгиб позвоночника.
- «Велосипед» упражнение выполнять 1-2 минуты.
- «Ножницы». Поднять выпрямленные ноги под углом 45 градусов и выполнять 1-2 минуты.
- «Кошка». Встать на четвереньки, прогнуть спину вниз, а подбородок поднять вверх. Задержаться в этом положении 1-2 секунды. Выгнуть спину дугой, подбородок прижать к груди.
- Согнуть ноги в коленях, стопы упираются о поверхность. Сжать коленями мяч и задержаться в таком положении на 6-10 секунд.
- Завершить гимнастику диафрагмальным дыханием.
Некоторые виды спорта противопоказаны при нефроптозе. Нежелательны занятия бегом, спортивная ходьба, поднятия тяжестей – тяжелая атлетика, прыжки, конный спорт.
Ношение специальных корсетов при нефроптозе
![]()
Бандаж при нефроптозе повышает внутрибрюшное давление, ограничивает подвижность органов брюшной полости и фиксирует правильное положение почек. Его необходимо носить весь день, снимая только на время проведения гимнастики и перед сном.Корсет носят 3-12 месяцев, за это время связки укрепляются и надежно фиксируют орган. Однако в этот период необходимо параллельно тренировать мышцы брюшного пресса с помощью гимнастики, иначе они ослабнут за период бездействия под бандажом, и эффект лечения не будет достигнут.
Цель ношения бандажа при нефроптозе укрепить поддерживающий аппарат почки (связки, фасции, жировую капсулу), предупредить перекручивание кровеносных сосудов питающих орган.
Как надевать бандаж? Бандаж надевают утром, лежа в постели. Для того, чтобы почки стали на место необходимо сделать глубокий вдох, а после этого поднять таз и застегнуть бандаж.
Чтобы избежать потертостей и обеспечить впитывание пота, рекомендуется надевать корсет поверх нательного белья.
Как выбрать бандаж? Универсальные лечебные корсеты продаются в аптеках. В большинстве случаев линейка имеет 4 размера. Выбирают бандаж, исходя из объема талии. Благодаря системе застежек и липучек, корсет туго фиксируется по фигуре.
Виды бандажей
- Универсальные почечные бандажи. Не дают почке опуститься в брюшную полость, фиксируя ее положение. Они эффективны при 1-2 стадии опущения почки. Такие бандажи противопоказаны при сильных болях и развитии воспаления почек, так как могут ухудшить ее кровоснабжение.
- Теплые бандажи рекомендуются при воспалительных заболеваниях. Они изготовлены из шерсти, хорошо сохраняют тепло и активируют чувствительные кожные рецепторы. Это способствует расширению сосудов, улучшению кровообращения и скорейшему выздоровлению.
- Бандажи до- и послеродовые – рекомендуются с 22-й недели беременности. Их функция поддержать живот и предупредить растяжение мышц пресса и снижение внутрибрюшного давления.
- Послеоперационные бандажи необходимы после операции на почках для фиксации органа и уменьшения нагрузки на больной участок. В большинстве случаев они изготавливаются индивидуально.
Корсеты незаметны под одеждой и не стесняют движений. Они очень эффективны при начальных стадиях нефроптоза, но их обязательно сочетают с лечебной гимнастикой.
Операция при опущении почек
Операцию по лечению нефроптоза проводят в редких случаях у 1-5% больных. Для хирургического лечения опущения почки существуют строгие показания.
Показания к операции при нефроптозе
- сильные боли, нарушающие трудоспособность;
- осложнения (пиелонефрит, гидронефроз) не поддающиеся медикаментозному лечению;
- кровотечения из почечных вен;
- почечнокаменная болезнь.
Противопоказания к операции
- старческий возраст больного;
- общий спланхноптоз – опущение всех органов брюшной полости;
- тяжелые заболевания, повышающие риск операции.
Методика проведения операции
Все методики операции при нефроптозе можно разделить на 4 группы:
- В фиброзной капсуле почки делают шов кергутом и с его помощью фиксируют почку к XII ребру и к поясничным мышцам.
- Фиксация фиброзной капсулы к ребру без ее прошивания, с помощью лоскутов соединительной ткани капсулы или брюшины. Это позволяет избежать образования рубца на почке.
- Фиксация органа с помощью лоскутов околопочечной жировой клетчатки, а также синтетических материалов: капрона, нейлона, тефлона. Из них образуют подобие гамака, в котором размещается почка.
- Фиксация почки к ребрам с помощью мышечных лоскутов.
Последняя группа операций самая эффективная и используется чаще других. Хирург делает надрез в брюшной стенке длиной до 10 см. Он закрепляет почку с помощью участка бедерной мышцы, которую ранее берут у этого же пациента.
После операции больной 2 недели должен соблюдать строгий постельный режим. Для улучшения кровообращения ножной конец кровати поднимают на 25-30 см.
В последнее время большое распространение получили лапароскопические операции. Через отверстия 1-1,5 см в брюшную полость вводят тонкие трубки с закрепленным на конце хирургическим инструментом. С их помощью подшивают фиброзную капсулу почки. Во время процедуры нет необходимости вскрывать брюшную полость, благодаря чему период реабилитации сокращается до 5-7 дней и резко снижается количество осложнений.
Профилактика нефроптоза
Что нужно делать?
- При отсутствии осложнений со стороны почек, нет необходимости придерживаться диеты. Питание должно быть разнообразным и полноценным для поддержания иммунитета.
- Во время беременности носить поддерживающий бандаж.
- Делать гимнастику для укрепления мышц брюшного пресса.
- Несколько раз в день рекомендуют прилечь на несколько минут для улучшения кровообращения и оттока мочи.
- Поддерживать оптимальный вес.
- Укреплять иммунитет, с помощью полноценного питания и приема витаминов.
Чего нужно избегать?
- Работы связанной с длительным пребыванием в вертикальном положении.
- Длительного пребывания в зоне вибрации.
- Поднятия тяжестей.
- Травм в области поясницы.
- Переохлаждений нижней части туловища и ног.
- Радикальных диет и резких похудений.
![]()
Людям с первой стадией нефроптоза необходимо не реже одного раза в год посещать нефролога, проходить УЗИ почек и сдавать анализ мочи. Это поможет своевременно скорректировать лечение и не допустить дальнейшего развития болезни.Читайте также: