Когда можно выйти на работу после операции на кишечнике
Опубликовано: 04.05.2024
Специфика хирургии органов брюшной полости обусловлена сложностью анатомии, особенностями физиологии и реакции органов на оперативное вмешательство, высокой потенциальной возможностью плохо контролируемого развития инфекции при возникновении осложнений.
Несомненно, операция имеет решающее значение в лечении больного, но, пожалуй, ни в какой другой области хирургии правильно организованный и проведенный послеоперационный период не имеет такого определяющего значения для исхода. Уход за больными, оперированными на органах брюшной полости, требует знаний особенностей послеоперационного периода и возможных осложнений.
После операции больного на каталке доставляют в отделение интенсивной терапии или в послеоперационную палату. К возвращению больного из операционной следует подготовить функциональную кровать, застелить ее чистым, предпочтительно стерилизованным бельем.
Функциональная кровать позволяет придавать больному любое выгодное положение. В первые часы после операции больного укладывают строго горизонтально без подушки. Это делается для профилактики асфиксии при возможной посленаркозной рвоте и западении языка. Оперированные под наркозом нуждаются в постоянном наблюдении вплоть до полного пробуждения, восстановления самостоятельного дыхания и рефлексов.
Когда больной просыпается от посленаркозного сна, его телу придается функционально выгодное положение с поднятым головным концом и слегка согнутыми коленями, что способствует расслаблению мышц брюшной стенки, обеспечивая покой операционной ране и благоприятные условия для дыхания и кровообращения. Если нет противопоказаний, через 2-3 часа больному разрешают согнуть ноги, повернуться на бок.
Ранняя активизация больного после операции способствует скорейшему восстановлению функций всех систем организма, предотвращает возникновение осложнений, что в конечном итоге приводит к скорейшему выздоровлению. Однако, двигательный режим больного в послеоперационном периоде определяет врач, поэтому необходимую активизацию больного медсестра проводит строго по назначению лечащего врача.
Практически всем больным с первых суток после операций на органах брюшной полости разрешается перемена положения тела в пределах кровати, дыхательные упражнения, массаж.
Сразу же после операции на область раны с целью сужения мелких сосудов и предупреждения развития гематомы кладут пузырь со льдом. Кроме того, местное применение холода оказывает обезболивающий эффект.
Вместе с врачом средний и младший медицинский персонал принимает активное участие в наблюдении за оперированным - следят за общим состоянием, внешним видом (цвет кожи), частотой, ритмом, наполнением пульса, артериальным давлением, частотой, глубиной дыхания, мочеиспусканием, количеством мочи, отхождением газов и стула.
После операций на органах брюшной полости наблюдается временное нарушение двигательной функции желудочно-кишечного тракта, поэтому у больных могут возникнуть икота, отрыжка, тошнота, рвота, вздутие кишечника, задержка газов, стула, мочеиспускания.
Икота - это внезапный сильный вдох при суженной голосовой щели вследствие судорожного сокращения диафрагмы и дыхательных мышц. Очень мучительная, продолжительная и упорная икота после операции связана с рефлекторным раздражением диафрагмального нерва или непосредственно самой диафрагмы. Уход и лечение направлены на борьбу с основным заболеванием, возможно назначение седативных и нейролептических средств, промывание желудка.
Отрыжка - внезапное, непроизвольное выделение через рот газов из желудка или пищевода, иногда вместе с небольшими порциями жидкого содержимого желудка. Основными причинами отрыжки являются избыточное заглатывание воздуха или газообразование в желудке при нарушении его секреторной и двигательной функции. Избыточное количество воздуха вследствие увеличения внутрижелудочного давления рефлекторно вызывает сокращение мышц желудка и расслабление мышц входа в желудок, что и способствует возникновению отрыжки. В этой ситуации следует опорожнить желудок и промыть его с помощью зонда.
В послеоперационном периоде наиболее частым и ранним осложнением является нарушение двигательной функции желудка и кишечника, выражающееся в рвоте.
Рвота - сложный акт, результатом которого является извержение наружу содержимого желудка: закрывается выход из желудка и открывается вход, содержимое желудка как бы выдавливается опустившейся в результате глубоко вдоха диафрагмой и сократившимися мышцами брюшного пресса.
Если состояние больного позволяет, то при возникновении рвоты его следует посадить, поддерживая голову и плечи, подставить таз, обтереть рот и дать воды для полоскания рта.
При тяжелом состоянии больного нужно немедленно убрать из-под его головы подушку, опустить головной конец кровати, повернуть голову больного на бок, чтобы рвотные массы не попали в дыхательные пути, и не возникло аспирационной пневмонии или асфиксии. Под угол рта подставляют лоток или подкладывают полотенце. После рвоты больного умывают, полость рта обрабатывают влажным тампоном.
В случае кровавой рвоты следует уложить больного на бок, положить холод на живот, запретить прием внутрь пищи, жидкости, лекарств. Рвотные массы не убирать до осмотра врача, которого немедленно поставить в известность о случившемся. Дальнейшие действия производятся по назначению врача.
При возникновении тошноты с целью профилактики рвоты необходимо опорожнить желудок с помощью зонда и промыть его.
Для промывания желудка на конец зонда надевают воронку (кружку Эсмарха) емкостью 0,5 - 1 литр. Воронку держат на уровне колен больного и, наполнив ее водой, медленно поднимают выше рта больного на 25 см. Как только уровень воды в воронке достигнет ее дна, воронку опускают вниз и держат ее в прежнем положении. Содержимое желудка, разбавленное водой, начинает поступать в воронку. После наполнения воронки ее опрокидывают и выливают содержимое в таз. Процедуру выполняют несколько раз до “чистой воды”. Удобней промывание желудка производить с помощью шприца Жане, который позволяет регулировать давление при заполнении и опорожнении желудка.
После операции больные иногда не могут самостоятельно помочиться в связи с рефлекторным спазмом сфинктера и потерей у взрослых пациентов умения мочиться лежа. Поэтому при отсутствии противопоказаний больного надо посадить или поставить на ноги. У большинства пациентов после небольших операций (например, аппендэктомии) это действие приводит к желаемому результату. К мочеиспусканию побуждает льющаяся, журчащая вода (открыть кран с водой в палате), теплое судно, грелка на область мочевого пузыря, введение спазмолитиков и обезболивающих средств. Если эти меры не оказали влияния, необходимо произвести катетеризацию мочевого пузыря.
Эта процедура требует особых предосторожностей, чтобы не внести инфекцию в мочевой пузырь, так как его слизистая оболочка обладает плохой сопротивляемостью к инфекции. Для катетеризации мочевого пузыря в стерильный лоток укладывают стерильные катетеры, пинцет, флакон со стерильным вазелиновым маслом, флакон с дезинфицирующим раствором (риванол, фурацилин и т.п.). Необходимо вымыть руки щетками теплой водой с мылом, обработать спиртом, надеть стерильные перчатки.
Половые органы обмывают водой и обрабатывают дезинфицирующим раствором. Закругленный конец резинового катетера держат пинцетом, а конец наружной части фиксируют между 4 и 5 пальцами. Катетер смазывают стерильным вазелиновым маслом.
При введении мягкого катетера мужчине встают справа от него, левой рукой дезинфицируют головку полового члена, раскрывают отверстие мочеиспускательного канала, вводят в него закругленный конец катетера, продвигают его пинцетом в мочевой пузырь, несколько вытягивая при этом половой член. При попадании катетера в мочевой пузырь появляется моча.
Женщину перед катетеризацией необходимо подмыть. Встают справа от нее, левой рукой раздвигают половые губы, находят отверстие мочеиспускательного канала и дезинфицируют окружность отверстия. Правой рукой вводят катетер до появления мочи.
У мужчин пожилого возраста иногда возникают трудности катетеризации мягким катетером из-за препятствия его прохождению на уровне простатического отдела уретры (опухоль предстательной железы). Если не удается провести эластический катетер, применяют металлический. Заведение твердого катетера - это врачебная процедура.
Нарушение двигательной функции кишечника в ближайшем послеоперационном периоде проявляется вздутием живота и прекращением отхождения газов.
При метеоризме - скоплении газов в кишечнике - лечебные мероприятия начинают с введения в прямую кишку газоотводной трубки, которая представляет из себя резиновую трубку длиной 30-50 см с диаметром просвета 5-10 мм. Смазав вазелином закругленный конец трубки, ее вводят в прямую кишку на глубину 20-30 см. Перед введением сестре необходимо одеть резиновые перчатки, смазать указательный палец вазелином и при необходимости помочь пальцем проводить трубку. Вводить трубку нужно не спеша, вращательными движениями, без насилия и болезненности. Трубку можно оставлять в кишке на несколько часов. Свободный конец трубки обычно опускают в подкладное судно, так как по ней может вытекать и жидкое содержимое кишечника. После удаления трубки область ануса обтирают влажным тампоном, а в случае раздражения смазывают цинковой мазью. Трубку тщательно моют водой с мылом и кипятят.
После операций на органах брюшной полости, особенно по поводу перитонита, у больных наступает атония кишечника, и газоотводная трубка без предшествующей клизмы не ликвидирует вздутия кишечника.
В хирургической практике клизмы применяются в основном для стимуляции моторики кишечника и его очищения от каловых масс и газов. С этой целью производят очистительные и сифонные клизмы.
При постановке очистительной клизмы опорожняется нижний отдел толстой кишки путем усиления перистальтики и разжижения каловых масс. Если позволяет состояние больного, эта процедура выполняется в специальном помещении (клизменной), имеющем кушетку, стойку-штатив для подвешивания кружки Эсмарха, емкости для наконечников, дезинфицирующих средств, вазелин и т.п. Здесь же должен находиться унитаз.
Кружка Эсмарха представляет из себя специальный резервуар емкостью до 1,5 литров. На дне кружки имеется отверстие с соском, на который надевают резиновую трубку длиной 1,5-2 метра и диаметром 1 см, на конце трубки имеется кран, регулирующий поступление жидкости. На свободный конец трубки одевают стеклянный или пластмассовый наконечник длиной 8-10 см.
В зависимости от состояния больного укладывают на клеенку на левый бок или на спину. Под ягодицы подставляют подкладное судно. В кружку наливают 1-1,5 литра воды температуры 20-25° С. Кружку приподнимают, затем постепенно опускают трубку, заполняя ее водой и выпуская воздух, заполнив, закрывают кран. Кружку закрепляют на штативе на высоте 1 метр над уровнем больного. Наконечник смазывают вазелином. Левой рукой раздвигают ягодицы больного, правой - вводят наконечник в прямую кишку сначала вперед-назад, а пройдя сфинктер поворачивают несколько назад. Насилие при введении наконечника недопустимо. После этого открывают кран и заполняют кишечник водой. Закончив введение воды, закрывают кран, постепенно вращательными движениями извлекают наконечник из кишки. Желательно, чтобы больной удержал воду около 10 минут. После этого следует опорожнение кишечника.
Еще лучше усиливает перистальтику кишечника и способствует его очищению “гипертоническая” клизма. Вводится 200-300 мл 5-10 % раствора поваренной соли в прямую кишку. При отсутствии эффекта клизму можно повторить через 1-2 часа.
Сифонная клизма применяется при невозможности очистить кишечник обычными клизмами в связи с каловыми завалами или механической кишечной непроходимостью. Используется метод сифона - многократного промывания толстой кишки по принципу сообщающихся сосудов с периодическим изменением положительного давления в просвете кишки на отрицательное. Применяют резиновую трубку длиной не менее 75 см, диаметром 1,5 см с надетой на наружный конец воронкой, вмещающей не менее 1 литра жидкости.
Больного укладывают на левый бок или на спину. Конец зонда обильно смазывают вазелином и продвигают в кишку на 30-40 см, следя чтобы зонд не свернулся в ампуле прямой кишки. Воронку опускают ниже уровня тела, наливают в нее воду, дают возможность отойти воздуху, а затем поднимают вверх до высоты 1 метр. Когда кишечник будет заполнен водой, воронка опорожнится, ее опускают вниз, создавая обратный ток жидкости в воронку. При этом из кишечника выходят пузыри газа, кусочки кала и жидкие каловые массы. Жидкость сливают в таз, а в воронку наливается такая же порция чистой воды. Чередуя опускания и поднимания воронки, промывают кишечник до чистой воды. Необходимо следить, чтобы количество выведенной жидкости было не меньше количества введенной. Затем воронку снимают, а конец трубки опускают в ведро, оставляя трубку в кишке на 15-20 минут, для стока оставшейся жидкости и отхождения газов. Воронку и извлеченную трубку тщательно отмывают и стерилизуют кипячением.
В послеоперационном периоде у больных следует несколько раз в сутки осуществлять контроль за состоянием раны, обращая внимание на удобство, сохранность, чистоту и степень промокания повязки. После подавляющего большинства чистых операций рану зашивают наглухо и, наложив несколько слоев стерильной марли, фиксируют повязку наклейкой. Изредка между краями зашитой раны в повязку выводят дренаж из тонкой резины для оттока скапливающейся сукровицы, лимфы. Такая повязка может промокать и подлежит регулярной смене. Если повязка сбилась или промокла кровью, лимфой и т.п. , нужно немедленно поставить в известность лечащего или дежурного врача, а после этого выполнить его назначения по смене повязки.
В некоторых случаях повязка не меняется, а только подбинтовывается, то есть поверх старой промокшей повязки накладывается новый слой марлевых салфеток или ваты, которые фиксируются новой более широкой наклейкой или бинтом.
У истощенных, онкологических, больных пожилого и старческого возраста иногда в послеоперационном периоде наблюдается расхождение краев раны брюшной стенки с выпадением внутренностей наружу. Такое осложнение называется эвентерацией, чаще оно возникает на 8-10-й день после лапаротомии, иногда в день снятия кожных швов. При кашле, резком напряжении брюшного пресса, а иногда без всяких видимых причин больной замечает, что повязка пропитывается светлым серозным или кровянистым отделяемым, которое может быть обильным. В рану из брюшной полости выпадают сальник и петли кишок, они подвергаются опасности охлаждения, загрязнения, что может привести к разлитому воспалению брюшины - перитониту или к ущемлению внутренностей и шоку.
Эвентерация требует немедленной операции, поэтому при обильном промокании повязки или видимом выпадении внутренностей необходимо немедленно вызвать хирурга, а выпавшие внутренности прикрыть стерильной салфеткой или полотенцем. Технология предстоящей операции заключается в санации органов и послойном зашивании раны брюшной стенки.
В работе хирургического отделения очень часто используются различные виды дренирования полых органов, брюшной полости, ран и гнойных полостей. Дренирование производится для удаления секрета, гноя и т.п. Различают пассивное дренирование, когда жидкость из полости, например из желчного пузыря, поступает самотеком. При активном дренировании или активной аспирации удаление содержимого из полостей производится с помощью различных приспособлений, создающих постоянное разрежение.
Смена повязки вокруг дренажа производится врачом в перевязочной. В задачу медсестры входит наблюдение за дренажом и смена емкостей с отделяемым. Обычно банки меняют 1 раз в день, иногда чаще - по мере наполнения, количество жидкости измеряют. Обязательно 1 раз в сутки меняют все соединительные трубки.
Емкости для дренажной системы не ставят на пол, так как там они будут мешать уборке палаты и, кроме того, могут быть опрокинуты. Банки подвязывают к кровати, на дно наливают немного дезинфицирующего средства. Трубка, опущенная на дно банки, фиксируется бинтом. Длина всей дренажной системы выбирается индивидуально, но так, чтобы не ограничивать подвижность больного. При смене емкостей количество отделяемого измеряют и записывают в историю болезни.
Больные с наружными свищами органов пищеварения требуют особого ухода. Их, как правило, перевязывают один или несколько раз в сутки в перевязочной. Дежурной медсестре нередко, особенно в вечернее и ночное время, приходится менять повязку, промокшую кишечным содержимым или желчью. При смене повязки необходимо тщательно соблюдать все правила асептики и особенно стараться не сместить дренажные трубки, которые часто фиксируют полоской бинта вокруг тела больного.
При перевязках больных с желчными или панкреатическими свищами смена повязки должна производиться в присутствии врача, так как при этом можно вместе с повязкой удалить дренаж из раны. Нередко при желчных или панкреатических свищах имеется мацерация окружающей кожи от раздражения желчью и панкреатическим соком. Раздраженную кожу обмывают теплым раствором фурацилина, просушивают стерильным шариком, после чего наносят на нее толстый слой цинковой пасты или пасты Лассара. Обычно накладывают сухую асептическую повязку из нескольких слоев больших марлевых салфеток с разрезом до середины (штанишки) так , чтобы можно было через разрез пропустить дренаж. Вторую салфетку укладывают в противоположном направлении, следя за тем, чтобы разрезанная часть верхней салфетки легла на целую часть нижней.
Смена повязок у больных со свищами двенадцатиперстной и тонкой кишки производится также, как описано выше. Однако у этих пациентов чаще возникает сильная мацерация кожи. При обширном поражении кожи больные испытывают постоянную жгучую боль, причем малейшее прикосновение к разъеденной коже очень болезненно. Поэтому перед перевязкой больному целесообразно ввести обезболивающие средства. Удаляя пинцетом повязку, нужно действовать аккуратно, стараясь не причинять боль. Туалет кожи вокруг свища выполняют обмыванием теплым раствором фурацилина. Смазывать спиртом или иодом мацерированную кожу нельзя - это вызовет очень сильную боль. После обмывания кожу просушивают и наносят слой пасты с помощью стерильного шпателя. Затем свищ укрывают новой повязкой.
Сформированные свищи толстой кишки обычно доставляют меньше забот. Оформленный кал легко убирается кусочками ваты, а кожа моется обычной водой с мылом. Загрязненный калоприемник меняют на чистый. Необходимо научить больного правильно пользоваться калоприемником и самостоятельно выполнять все гигиенические мероприятия. Не нужно забывать, что сам калоприемник подлежит ежедневному мытью и дезинфекции.
При уходе за больными с гастростомой, то есть свищем желудка, нужно следить за чистотой кожи вокруг трубки и за ее хорошей фиксацией.
Вы проснетесь в палате реанимационного отделения. Анестезиолог и медсестра/медбрат будут следить за температурой вашего тела, пульсом, артериальным давлением и другими показателями. Во время операции Вам могут ввести катетер в мочевой пузырь для отслеживания количества выделяемой мочи. Вам также установят плевральную дренажную трубку, подсоединенную к дренажному устройству. После операции в течение первых часов/суток ваш голос может слегка отличаться от обычного, это нормально. Вы можете остаться в реанимационной палате в течение одних или нескольких суток, в зависимости от вашего состояния после операции. Затем вас переведут в палату на хирургическом отделении, где Вы лежали изначально.
Часто задаваемые вопросы
Буду ли я испытывать боль после операции?
Вы будете испытывать болевые ощущения после операции, это нормально. Ваш лечащий врач и медсестра/медбрат будут часто спрашивать вас о болевых ощущениях и давать обезболивающие лекарства по мере необходимости. Если боль не утихает, сообщите об этом врачу или медсестре/медбрату. Обезболивание крайне необходимо для того, чтобы вы могли откашливаться, глубоко дышать, а также вставать с постели и ходить. Помните, что прием обезболивающих препаратов может привести к возникновению запоров (задержка стула в сроке более 2-3 дней). В случае возникновения запора обратитесь к лечащему врачу. При выписке ваш лечащий врач даст рекомендации о приеме обезболивающих препаратов.
Что такое плевральный дренаж и зачем он мне?
Плевральная дренажная трубка представляет собой гибкую трубку для отвода крови, жидкости и воздуха, скапливающихся в плевральной полости после операции. Эта трубка устанавливается между ребрами в пространство между грудной клеткой и легкими (см. рисунок 1).
Плевральный дренаж и плевральная банка.
Сроки дренирования плевральной полости индивидуальны для каждого пациента. Удаление плеврального дренажа производится лечащим врачом при соблюдении 2х условий: 1) количество выделяемой жидкости не превышает 200мл/сутки 2) отсутствие поступления воздуха по дренажу
Почему важно ходить после операции?
Ходьба помогает предотвратить образование сгустков крови в ногах. Она также снижает риск возникновения других осложнений, например, пневмонии. Во время пребывания в больнице в послеоперационном периоде постарайтесь поставить себе задачу ежедневно проходить по 1,5-2км.
Смогу ли я принимать пищу после операции?
Вы постепенно вернетесь к привычному рациону питания, когда будете к этому готовы. Ваш лечащий врач предоставит вам дополнительную информацию.
Могу ли я принимать душ?
Вы можете принять душ через 48 часов после удаления плевральной дренажной трубки. Теплый душ расслабляет и помогает уменьшить мышечную боль. Старайтесь избегать контакта раны с водой, до момента ее полного заживления. В случае если вы все же намочили повязку – обратитесь к своему лечащему врачу для смены повязки.
Когда ко мне смогут прийти посетители?
Посетители могут навещать вас, как только вас переведут из реанимационной палаты на хирургическое отделение. Часы, в которые разрешено посещение вы можете узнать у вашего лечащего врача на отделении.
Когда меня выпишут из больницы?
Продолжительность вашего пребывания в больнице зависит от многих факторов, например, от вида перенесенной операции и успешности восстановления. Вы будете оставаться в больнице до тех пор, пока ваш лечащий врач не посчитает, что вы готовы вернуться домой. Ваш врач сообщит вам, в какой день и в какое время вы можете ожидать выписки. Ваш врач скажем вам, если вам будет необходимо остаться в больнице дольше запланированного времени. Ниже приводятся примеры причин, по которым вам может понадобиться остаться в больнице на более длительное время:
- продолжительный сброс воздуха по плевральному дренажу;
- проблемы с заживлением послеоперационных ран;
- проблемы с дыханием;
- повышение температуры в послеоперационном периоде (38,0 °C) и выше.
Длительность присутствия болевых ощущений и дискомфорта в области операционного доступа у каждого человека разная и зависит от большого количества факторов. Так, болезненные ощущения после открытых операций будут более сильными и длительными нежели чем после видеоторакоскопических и роботических операций. У некоторых людей боли в области послеоперационной раны, ощущение стянутости или ломота в мышцах могут продолжаться в течение 6 месяцев или дольше. Это не означает, что с вами что-то не так. Следуйте приведенным ниже рекомендациям. Принимайте обезболивающие лекарства в соответствии с указаниями врача и по мере необходимости. Позвоните вашему врачу, если назначенное лекарство не снимает боль. Не садитесь за руль и не употребляйте спиртные напитки, если вы принимаете рецептурное обезболивающее лекарство. По мере заживления послеоперационных ран боль будет становиться слабее, и вам будет требоваться все меньше обезболивающего лекарства. Для облегчения боли и дискомфорта подойдут легкие обезболивающие средства, нестероидные противовоспалительные препараты: кетанов, ибупрофен (нурофен-экспресс), найз (нимисулид), ксефокам (лорнаксикам), диклофенак, а также другие препараты этой группы. Обезболивающие лекарства должны помочь вам по мере возврата к привычному образу жизни. Принимайте достаточное количество лекарства, чтобы вы могли спокойно выполнять упражнения. Помните, что небольшое усиление боли при повышении уровня активности является нормальным. Следите за временем приема обезболивающих лекарств. Обезболивающие лекарства наиболее эффективны через 30–45 минут после их приема. Лучше принимать лекарство при первом появлении боли и не ждать ее усиления.
Как мне ухаживать за послеоперационными ранами?
После операции у вас останется несколько разрезов. Расположение разрезов будет зависеть от типа выполненной операции. Они будут выполнены в месте проведения операции и в месте стояния плевральной дренажной трубки. У вас может возникнуть некоторое онемение под и над разрезом, а также по ходу межреберья, где выполнен разрез. Вы также можете ощущать покалывание и повышенную чувствительность в зоне вокруг разрезов в процессе их заживления. Ко времени выписки из больницы послеоперационные раны начнут заживать.
Ежедневно меняйте повязку на ране и обрабатывайте рану с использованием кожных антисептиков/бриллиантового зеленого/бетадина (обратитесь к своему лечащему врачу для разъяснения принципов ухода за послеоперационными ранами).
При выписке вашим лечащим врачом будут даны рекомендации о сроках снятии швов с послеоперационных ран. Для этого вам необходимо будет обратиться к хирургу в поликлинику по месту жительства.
В случае если после выписки из стационара в ваших послеоперационных ранах появились выделения – свяжитесь с вашим лечащим врачом.
Чем мне следует питаться дома?
Соблюдение сбалансированной диеты с высоким содержанием белка поможет вам быстрее восстановиться после операции. Ваш рацион должен включать источник здорового белка при каждом приеме пищи, а также фрукты, овощи и цельные злаки.
Как я могу предотвратить возникновение запоров?
После операции ваш стул изменится. Возможны проблемы с опорожнением кишечника (отделением кала). Если можете, пейте по 8 стаканов (250-300 мл каждый, всего 2 л) жидкости ежедневно. Пейте воду, соки, супы, молочные коктейли и другие напитки без кофеина. Напитки с кофеином, такие как кофе и сладкая газированная вода, выводят жидкость из организма. Для лечения запоров применяются как рецептурные, так и безрецептурные лекарственные средства. В случае возникновения запоров начните с 1 из следующих безрецептурных препаратов: Докузат натрия (Норгалакс) 100 мг. Принимайте по 3 капсулы один раз в сутки. Это средство размягчает стул и вызывает лишь незначительные побочные эффекты. Сенна 2 таблетки перед сном. Это стимулирующее слабительное средство, которое может вызывать спазмы.
Как я могу ускорить процесс восстановления?
Выполняйте физические упражнения не менее 30 минут в день. Это позволит вам окрепнуть, улучшит ваше самочувствие и будет способствовать выздоровлению. Включите в расписание вашего дня ежедневную прогулку. Подойдут просто прогулки по улице, ходьба на тренажерной дорожке. Если погода не очень подходит для пеших прогулок, можно провести время в торговом центре. В качестве тренировки подойдет также подъем по лестнице. Вернувшись домой продолжайте делать глубокую дыхательную гимнастику и упражнения, стимулирующие откашливание. Пейте жидкости, чтобы мокрота не была густой и легко отхаркивалась. Спросите у своего врача, сколько жидкости вам следует выпивать ежедневно. Для большинства людей это будет не менее 8–10 стаканов (объемом 250-300 мл) воды или других жидкостей (например, соков) в день. В зимние месяцы включайте в спальне увлажнитель воздуха. Соблюдайте инструкции по очистке этого устройства. Часто меняйте в нем воду. Избегайте контактов с людьми, у которых болит горло или наблюдаются симптомы простудных заболеваний или гриппа. Все это может стать причиной развития инфекции.
Не употребляйте спиртные напитки, особенно если вы принимаете обезболивающее лекарство.
Не курите. Курение сигарет всегда будет вредно для вашего здоровья. В период восстановления после операции оно особенно опасно. Курение приводит к сужению кровеносных сосудов. Это уменьшает количество кислорода, поступающего к ранам в процессе их заживления, что заметно замедляет процесс регенерации. Помните, если вы не в состоянии отказаться от курения самостоятельно, вы можете обратиться в «Центр помощи в отказе от табакокурения», расположенный на территории СПб НИИФ, связавшись с ними по горячей линии (+7 (812) 775-75-55).
Могу ли я вернуться к обычным делам?
Очень важно, чтобы после операции вы вернулись к своим обычным делам. Распределите их выполнение на весь день. Пешие прогулки и подъемы по лестнице являются превосходной физической нагрузкой. Постепенно увеличивайте расстояние, которое вы проходите пешком. Поднимайтесь по лестнице медленно, отдыхая и останавливаясь по мере необходимости. Выполняйте легкую работу по дому. По мере сил старайтесь вытирать пыль, мыть посуду, готовить простые блюда и выполнять другие дела. Занимаясь делами, задействуйте ту руку и плечо, со стороны которых проводилась операция. Например, мойтесь, расчесывайте волосы, доставайте вещи с полки шкафа именно этой рукой. Это поможет восстановить функции руки и плеча в полном объеме.
Вы можете вернуться к привычной сексуальной жизни, как только заживут послеоперационные раны, и вы не будете испытывать при этом боль или слабость.
Ваш организм сам подскажет вам, когда вы переутомляетесь. Увеличивая интенсивность нагрузок, следите за реакцией организма. Вы можете заметить, что у вас больше сил по утрам или во второй половине дня. Планируйте свои дела на то время дня, когда вы чувствуете себя энергичнее.
Нормально ли чувствовать усталость после операции?
Обычно у человека после операции меньше сил, чем обычно. Продолжительность восстановления у всех разная. Повышайте активность с каждым днем по мере ваших возможностей. Всегда соблюдайте баланс между периодами активности и периодами отдыха. Отдых — это важный фактор вашего выздоровления. Возможно, вам потребуется некоторое время, чтобы вернуться к обычному режиму сна. Старайтесь не спать в течение дня. Вам также поможет душ перед сном и прием назначенных обезболивающих лекарств.
Когда я смогу водить машину?
Вы сможете снова сесть за руль после того, как: амплитуда движений руки и плеча, со стороны которых проводилась операция, восстановится в полном объеме; вы не будете принимать наркотические обезболивающие лекарства (которые вызывают у вас сонливость) в течение 24 часов.
Могу ли я лететь на самолете?
Не летайте на самолете, пока это не разрешит ваш лечащий врач, в первые месяцы после операции старайтесь воспользоваться другими видами транспорта или вовсе откажитесь от поездок на дальние расстояния.
Когда я смогу вернуться на работу?
Сроки возвращения на работу зависят от того, какая у вас работа, какую операцию вы перенесли, и как быстро восстанавливается ваш организм. Если для возвращения на работу вам необходима справка, обратитесь к вашему врачу.
Когда я смогу поднимать тяжести?
Прежде чем поднимать тяжести, проконсультируйтесь со своим врачом. Обычно не рекомендуется поднимать ничего тяжелее обычного пакета с продуктами (5 кг) в течение как минимум 1 месяца после операции. Спросите у своего врача, как долго вам следует воздерживаться от поднятия тяжестей. Это зависит от типа перенесенной операции.
К каким врачам мне нужно обратиться после операции?
Во время выписки из стационара ваш лечащий врач отдаст вам на руки выписной эпикриз с дальнейшими рекомендациями. В случае необходимости консультации каких-либо специалистов, в эпикризе будет это указано.
По каким вопросам стоит связываться с лечащим врачом?
Иногда в послеоперационном периоде пациента могут беспокоить следующие состояния:
- появилась или усугубилась одышка;
- отек грудной клетки, шеи или лица;
- резко изменился голос;
- повысилась температура (38,0 °C) или выше;
- резко усилилась боль, которая не проходит после приема обезболивающего лекарства;
- появилось покраснение или припухлость вокруг послеоперационной раны;
- появились выделения из послеоперационной раны, которые имеют неприятный запах, густую консистенцию или желтый цвет (похожие на гной);
- отсутствует стул в течение 3 дней или дольше;
- появились новые симптомы или физические изменения;
А также если у вас возникли любые вопросы или опасения, касательно вашего здоровья – свяжитесь со своим лечащим врачом.
Реабилитация после операции кишечника – одно из направлений восстановительной терапии нашего центра. Неправильная работа пищеварительной системы влечет за собой негативные последствия для всего организма в целом, потому так важно уделять пристальное внимание любому сбою в работе желудочно-кишечного тракта. Длительность и успешность восстановления, возвращения к нормальной жизни зависят от особенностей хирургического вмешательства, состояния здоровья пациента до процедуры, соблюдения рекомендаций врачей и вида операции.
Типы операций
Хирургия какого-либо отдела кишечного тракта проводится, как правило, только в случае неэффективности терапевтических методов. Современные приемы диагностики чаще всего позволяют своевременно выявить болезнь и определить способ ее лечения щадящими методами. Вместе с тем, иногда оперативное вмешательство – единственный способ помочь человеку улучшить качество жизни, убрать боль, дискомфорт, остановить распространение болезни. Показаниями к операции могут быть язвы разного генезиса, некрозы, злокачественные опухоли, непроходимость кишечного тракта, различные травмы и прочее. Восстановление после операции на кишечнике во многом определяется типом хирургических вмешательств.
- резекция тонкой или толстой кишки – удаление небольшой части кишечника;
- иссечение толстого кишечника с образованием колостомы или тонкого – с илеостомой;
- извлечение толстой кишки с сохранением сфинктера;
- удаление тонкого кишечника – удаляется только какой-то один отдел; дванадцатиперстную кишку стараются сохранить по возможности, поскольку при иссечении ее большого сегмента сильно нарушается обмен веществ, а при извлечении более 75% длины пациенту будет нужно питаться через капельницу особыми смесями;
- операции без удаления части кишечного тракта (например, деторсия, висцеролиз);
- извлечение инородного тела (энтеромия).
Хирургическое вмешательство по методу проникновения может быть лапароскопическим или лапаротомным. В первом случае процедура проводится через несколько небольших надрезов и с помощью специальных манипуляторов. Реабилитация после такого типа хирургической процедуры проходит легче и быстрее. Во втором случае оперативное вмешательство проводят с помощью большого разреза, через который хирург производит необходимые манипуляции. Реабилитация после операции кишечника лапаротомной более трудная, восстановление длительное, довольно высок риск развития различных осложнений.
Возможные осложнения и лечение после операций
Восстановление работы кишечника после операции зависит от сложности заболевания, его стадии, от соблюдения назначений врачей в реабилитационный период. Любое оперативное вмешательство – стресс, даже для сильного, крепкого и быстро восстанавливающегося организма. Поэтому осложнения могут возникнуть даже при высоком профессионализме хирурга, соблюдении всех необходимых мер профилактики. Причиной тому являются микроорганизмы, которые населяют кишечник и могут быть причиной инфицирования. Наиболее часто встречающиеся осложнения:
- расстройства работы кишечного тракта;
- боль, дискомфорт;
- воспаление швов с гнойными процессами;
- кровотечение;
- воспаление брюшины (перитонит);
- сужение участка кишки (после анастомоза), спайки.
Потому так важен качественный профессиональный уход за пациентом во время восстановительного периода в реабилитационном центре. Наиболее распространенными осложнениями являются расстройства работы кишечника и спаечные процессы. И если первые довольно легко поддаются корректировке диетой, то вторые более сложны. Внутрибрюшная адгезия – естественная защитная характеристика. При появлении очага воспаления основная задача брюшины затормозить процесс распространения воспалительного процесса на другие органы. Это происходит за счет «прилипания» пленки на проблемное место. Если процесс «прилипания» интенсивен, деформируются внутренние органы, нарушаются их функции, может происходить стеноз кишечника. Поскольку процесс сращения длительный, важно вовремя выявить спайки кишечника после операции, симптомы, и лечение будет быстрым, а восстановление эффективным. Бывает, что образование спаек не обнаруживает себя и пациент получает врачебную помощь уже после осложнений спаечного процесса. Существует несколько симптомов, сигнализирующих о формировании спаек:
- боль в зоне проведения операции, тянущая, обычно возникает после более или менее интенсивных физических нагрузок;
- нарушения работы ЖКТ, в основном проявляющиеся в метеоризме, вздутии, запорах, может быть тошнота и рвота после приема пищи, боль при дефекации;
- интоксикация организма вследствие затрудненного прохождения каловых масс через спаечные участки (в таких случаях могут наблюдаться снижение веса, изменение цвета кожи, слабость, температура и другие признаки).
Если подобные симптомы появились после хирургического вмешательства либо травмы живота, важно сразу обратиться к врачу. Это позволит своевременно выявить спайки кишечника после операции, и лечение, восстановление будет эффективным без последствий. Не обнаруженный вовремя спаечный процесс может привести к некрозам и острой кишечной непроходимости.
Некоторые виды оперативного вмешательства требуют после определенного периода повторной хирургии для восстановления. Это стомирование кишечника – формирование искусственного наружного отверстия для отведения каловых масс. Может быть временным и постоянным. В первом случае через время требуется операция по восстановлению кишечника после стомы.
Риск осложнений и неприятных последствий после любого оперативного вмешательства можно свести к минимуму грамотным и правильным процессом восстановления.
Методы восстановления
Послеоперационные изменения зачастую не воспринимаются пациентом (особенно, после стомирования). Это осложняет процесс реабилитации. Если эмоциональное состояние негативное, скорость восстановления значительно снижаются. Лечение кишечника после операции – комплексная процедура из нескольких методов восстановления.
Медикаментозный метод. Назначение лекарственных препаратов обуславливается видом операции и особенностями организма пациента. Первая большая группа – обезболивающие медикаменты. В зависимости от типа хирургического вмешательства используются таблетированные формы, либо внутримышечные инъекции. Другая группа – специальные лекарства для предупреждения развития осложнений. Например, восстановление перистальтики кишечника после операции может быть простимулировано медикаментозно (ганглиоблокаторами, нейролептиками и др.).
Уход за швами. Важно следить, чтобы шов не кровоточил, не краснел, не припухал. Если пациент замечает какие-то отклонения в состоянии, следует сразу же сообщить врачу. В первое время перевязки и обработку ран делает медработник.
Лечебная физкультура. Важный метод для восстановления работы как кишечного тракта, так и всего организма в целом. Если состояние больного сложное, упражнения показаны легкие, без приложения чрезмерных усилий. Только врач подбирает грамотный комплекс физической нагрузки индивидуально для каждого пациента.
Дыхательная гимнастика. Позволяет бережно тонизировать организм, улучшать процесс кровообращения, повышать тонус мышц. Выполняется под контролем врача. Восстановление после полостной операции на кишечнике обязательно включает упражнения для дыхания во избежание развития осложнений. Такую гимнастику нужно осуществлять часто, особенно, если предписан длительный постельный режим.
Физиотерапия. Предписываются такие процедуры восстановления: электрофорез, магнитотерапия, импульсный физиотерапевтический метод (диадинамотерапия), лазерное облучение, воздействие метровых радиоволн (УВЧ-терапия). Методы физиолечения назначаются, добавляются либо исключаются врачом по наблюдению за самочувствием больного.
Диетотерапия. Сразу после оперативного вмешательства пациенту не дают пить и есть. Затем, соответственно диеты, назначенной врачом, больным выдается специальное питание небольшими порциями (6 или 8 раз в сутки).
Независимо от типа операции, наши специалисты грамотно проведут восстановление после хирургии кишечного тракта и помогут наладить правильное функционирование внутренних органов.
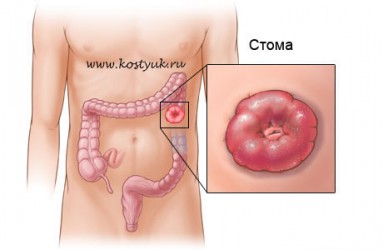
Для того, чтобы понять какие перемены и проблемы предстоят стомированным больным после наложения стомы, начнем с краткого описания желудочно-кишечного тракта.
Из желудка пища попадает в тонкую кишку (длина около 7-10 м), состоящую из двенадцатиперстной кишки, тощей кишки и подвздошной кишки. Последняя по латыни называется ИЛЕУМ (ileum). В тонкой кишке завершается процесс химической обработки пищи под воздействием пищеварительных соков и энзимов и всасывание питательных веществ в кровь. Содержимое тонкой кишки жидкое. Далее ненужные организму продукты попадают в толстую кишку, где по мере прохождения по ней приобретают консистенцию плотных каловых масс. Толстая кишка (длина около 1,5 м, диаметр около 5 см) состоит из слепой кишки, восходящей ободочной кишки, поперечной ободочной кишки, нисходящей ободочной кишки, сигмовидной кишки, прямой кишки.
Таким образом, толстая кишка для переваривания пищи играет небольшую роль, поэтому при необходимости операционного вмешательства (заболевание, травма кишечника) хирург может формировать искусственный задний проход на брюшной стенке, т.е. накладывать стому (с греческого stoma значит устье).
В зависимости от участка кишечника, который выводится наружу, операции называются колостомией или илеостомией. В ряде заболеваний мочеполовой системы (рак мочевого пузыря, стеноз мочевого пузыря, травма) хирург накладывает уростому.
Илеостома накладывается справа на брюшной стенке, на границе тонкого и толстого кишечника. Колостома располагается слева на брюшной стенке. Стома может иметь и другую локализацию в зависимости от того, какой участок кишечника необходимо удалить. Различают три типа стомы в зависимости от оперативного вмешательства: двуствольная (петлевая), одноствольная (концевая) и пристеночная. Стома может иметь выпуклую, плоскую и втянутую формы.
Колостома имеет ярко-красный цвет. Ее цвет такой же, как и цвет слизистой оболочки полости рта. Чаще всего стома бывает отстающей от краев кожи живота. После операции стома может быть опухшей, со временем отечность проходит. Ее нормальный размер около 2-5 см в диаметре. В зависимости от рода операции образованная стома может иметь одно или два отверстия, которые расширяются во время отхождения стула. В связи с отсутствием иннервации слизистой оболочки дотрагивание стомы во время ухода безболезненно. Незначительное выделение крови во время ухода за стомой также является нормальным и не должно вызывать у Вас страха. Если кровотечение затяжное и обильное, необходимо обратиться к доктору.
Стома не является болезнью
Благодаря современным средствам по уходу за стомой человек способен вести привычный активный образ жизни, работать, любить. Продукция фирмы “Coloplast” используется в отделении онкопроктологии РОНЦ РАМН в течение последних лет. Основными компонентами, пользующимися популярностью, явились калоприемники, и различные средства ухода за стомой (мази, пасты, присыпки, заглушки, очистительные салфетки и др).
Несмотря на тенденцию в клинике к выполнению сфинктеро- и органосохраняющих операций, процент операций, заканчивающихся колостомой, составляет около 25 %. Из всех видов калоприемников наших пациентов более всего устраивают двухкомпонентные калоприемники с открытыми стомными мешками. Это обусловлено, в первую очередь, экономическими соображениями – возможность использовать стомные мешки несколько раз. Ведь стоимость калоприемников не позволяет их регулярное использование всеми пациентами. Наиболее частые размеры калоприемников являются 45, 55, 60, 72 мм в диаметре.
Крайне редко необходимы стомные мешки для илеостом. В нашей клинике стараемся избегать их формирование.
Немаловажным моментом является наличие ароматизаторов, позволяющих устранять неприятные запахи, что способствует лучшей адаптации пациентов в обществе.
Наибольшей популярностью пользуются у больных различные кремы, лосьоны, для обработки кожи вокруг колостомы. Интересны также заглушки для колостомы и защитная пленка «вторая кожа».
Хочется отметить, что продукция фирмы “Coloplast”, несмотря на более высокую их стоимость по сравнению с некоторыми аналогами, отличается простотой и удобством их применения, эстетичностью и долговечностью использования, что позволяет больным нивелировать тягостные ощущения, связанные с наличием колостомы.
Практические рекомендации по уходу за стомой
После операционного наложения стомы невозможно контролировать опорожнение содержимого кишечника, так как нет приводящих мышц, таких, как в заднем проходе. Содержимое кишечника по мере образования независимо от Вашей воли выходит через стому: через илеостому - непрерывно через 4-5 ч после приема пищи, и его количество достигает 800-1500 мл; через колостому - стул обычно полутверд и сформирован. Нормализация отделяемого содержимого из стомы наступает в большинстве случаев через 6 месяцев или раньше, через несколько недель. Поэтому необходимо постоянно использовать средства по уходу за стомой.
Они представляют собой одно- и двухкомпонентные системы. Однокомпонентная система - это самоклеющиеся стомные мешки. Двухкомпонентная система - это стомные мешки с адгезивной пластиной. Стомные мешки могут быть закрытые и открытые, со сбросом содержимого; прозрачные и непрозрачные. Адгезивная пластина снабжена фланцевым соединением в виде кольца. Стомный мешок также оснащен кольцом, который герметично соединяется с фланцевым соединением адгезивной пластины. Открытые мешки имеют зажимы. Стомные мешки снабжены запах поглощающим фильтром, содержащим активированный уголь. Для поглощения запаха есть также специальный порошокOstobon.
Уход за стомой прост:
Кожу вокруг стомы очищают или теплой водой с мылом, или очищающими средствамиComfeel (также удаляют волосы). Затем сушат кожу мягким полотенцем промокающими движениями.
Клейкий слой пластины защищен бумажным слоем. Удалите защитную бумагу с пластины, согрейте ее руками для легкости приклеивания.
Наложите пластину так, чтобы отверстие в пластине точно прилегало к стоме, т.е. устью кишечника. Начиная с нижнего края пластины, приклейте пластину к коже, следя за тем, чтобы на клейкой пластине не образовались складки, что может привести к нарушению герметичности.
Отверстие пластины снабжено также бумажным трафаретом. Вырежьте отверстие по нанесенному контуру в соответствии с диаметром стомы. При этом размер вырезанного отверстия должен на 3-4 мм превышать размер стомы. Рекомендуем пользоваться ножницами с загнутыми концами.
Затем стомный мешок точно насаживаете на кольцо пластины, пока оно не "захлопнется". Вы услышите щелчок. Кольцо стомного мешка снабжено ушками, к которым можно прикрепить ремень для большей надежности.
Опорожненный в туалете использованный мешок нужно выбросить. Закрытые мешки обычно для разового пользования, а открытые могут промываться, и их можно использовать несколько раз.
Стомированные больные меняют мешки 1 или 2 раза в день. Во избежание отрыва стомного мешка не следует допускать его переполнения. Смену пластины производят тогда, когда она начинает отделяться от кожи и не прилегает герметично. Данное состояние определяется по белесоватому цвету адгезивной пластины.
Во избежание травмирования кожи не следует снимать стомный мешок рывком или с помощью механических средств и химических растворителей. Снятие происходит в обратном порядке, начиная с верхнего края.
Если вокруг стомы имеются неровности, то их можно заполнить специальными пастами производства компании «Coloplast».
Есть также специальные адгезивные кольца и салфетки, предохраняющие кожу вокруг стомы от раздражения и контакта с отделяемым содержимым кишечника.
Так называемые анальные тампоныConseal используются для закрытия стомы при опорожнении кишечника с помощью промывания (ирригации), во время водных процедур, посещения бассейна или бани, во время секса.
Реабилитация стомированных больных
Стомированным больным сразу же после операции трудно смириться с мыслью о ведении нормальной повседневной жизни в новых условиях с образованной стомой. Со временем, постепенно следует привыкание и адаптация. Чтобы вести нормальный образ жизни, нужно научится быстро и правильно ухаживать за стомой и преодолеть психологический барьер, в чем, несомненно, помогут Вам близкие люди. Спустя некоторое время, когда уже привыкнете к ежедневному опорожнению и смене мешочков, Вы не будете так много думать об этом, а после реабилитации и возвращения на работу Вы даже забудете.
Кому можно сказать о стоме? Не стоит говорить об этом без особой необходимости родственникам и друзьям. Должны об этом знать Ваши близкие члены семьи, с которыми Вы живете.
Вы можете носить нормальную одежду, стомный мешок не заметен. Вы можете одеваться так же, как и до наложения стомы. Нужно знать, что можно купаться, принимать душ и стомные мешки не отклеиваются. Если стома в области талии, то вместо ремня рекомендуется носить подтяжки.
После полной реабилитации Вы можете и даже должны вернуться к своей работе. Однако эта работа не должна вызывать физических усилий.
Сексуальная жизнь не подлежит ограничению. Трудности в данном вопросе носят, как правило, психологический характер. Со временем Вы убедитесь, что сексуальная жизнь дает Вам столько же радости и удовлетворения, как и перед операцией. У женщин сохраняется также репродуктивная функция: они могут беременеть и рожать.
Специальной диеты для стомированных больных нет. Большинство пациентов может кушать и пить то же самое, что и перед операцией. Но некоторые продукты и напитки могут быть поводом накопления газов. Нужно ограничить потребление яиц, капусты, лука, спаржи, шоколада, пива и лимонада. Подход к питанию очень индивидуальный: Вам решать, что можно, а чего следует избегать.
Ваша диета должна быть разнообразной и богатой витаминами. Есть надо медленно и тщательно пережевывать пищу. Необходимо принимать пищу три раза в день, причем обильную пищу - утром. Блюда должны быть не очень жирными и не очень сладкими, необходимо помнить о больших потерях воды и электролитов. Поэтому положено принимать 2 литра жидкости в сутки. Алкоголь в небольших количествах не противопоказан, за исключением пива, которое должно быть вычеркнуто из меню. Рекомендуются отруби, пахта, йогурт, брусничный сок, которые уменьшают количество газов и их неприятный запах.
Имея стому, Вы можете заниматься многими видами спорта без больших физических нагрузок. Вы можете путешествовать без ограничения. Перед поездкой возьмите достаточное количество средств по уходу за стомой. Вы можете плавать в естественных водоемах и в бассейне.
Посещайте театры, кино, выставки.
Полезные советы при уходе за стомой
Стомные мешки «Coloplast» не пропускают газов. Они надежны и содержат фильтр с активированным углем, который и устраняет неприятный запах.
Кожа в зоне стомы требует постоянного внимания. Раздражение кожи может быть вызвано отделяемым содержимым из кишечника, потом, недостаточным уходом. Его проявления бывают разной степени: покраснение, пузырьки, трещины, нарывы. Кожу регулярно надо чистить. Раздраженную кожу после мытья нужно покрыть специальным заживляющим кремомComfeel. Мешки нужно менять в случае незначительного попадания отделяемого содержимого кишечника под клеевый слой, что свидетельствует о негерметичности. В случаях раздражения кожи лучше использовать двухкомпонентные системы. В этих системах меняются только стомные мешки, в то время как адгезивная пластина остается на коже несколько суток. Адгезивный материал компании «Coloplast» не только приклеивается к коже, но и обладает заживляющим свойством.
Понос чаще всего возникает из-за желудочно-кишечной инфекции или из-за несоблюдения диеты. В таких случаях нужно избегать острой пищи, овощей и соков. Обязательно нужно принимать побольше жидкости.
При запорах можно почувствовать дискомфорт. Такая пища, как апельсины, орехи, спаржа, грибы, переваривается очень долго и может привести к запорам. В это время рекомендуется есть побольше фруктов и овощей, побольше двигаться и делать физические упражнения. Если запоры повторяются, необходимо обратиться к врачу.
Ирригация - это контролируемое опорожнение кишечника с помощью промывания. В практике промывание кишечника состоит во введении в стому очень медленно теплой воды в количестве 0,5 л раз в день или раз в два дня. Промывать можно только толстый кишечник. После промывания пациент остается без стула 24-48 ч. Он может использовать вместо стомных мешков, анальные тампоныConseal илиMiniCap.
Иногда стомированным больным приходится сталкиваться с различными осложнениями, кроме раздражения кожи, поноса, запоров: сужение стомы, выпадение стомы, грыжа в зоне наложения стомы. Во всех подобных случаях необходимо обратиться к доктору.
Во время пребывания в больнице после операции персонал поможет Вам выбрать средства по уходу за стомой компании «Coloplast» и научит Вас ими пользоваться.
Существуют общества стомированных больных, деятельность которых направлена на обмен опытом, взаимных советов, информацией о новых приспособлениях, решение проблем семьи и занятости. Стомированные больные в этих обществах не столь ощущают своего одиночества, могут открыто и без ложной стыдливости говорить о своих проблемах.
Список рекомендуемых и нерекомендуемых пищевых продуктов
Первые блюда (супы)
Рекомендуемые: овсяные хлопья (геркулес); рисовый, манный, мясной бульон с клецками, с лапшой, с фрикадельками, с блинчиками, с рисом; картофельный суп, овощные супы (протертые).
Нерекомендуемые: из бобовых, из капусты, из сушеных овощей, из концентратов.
Мясо
Рекомендуемые: говядина, телятина, нежирная свинина, птица, кролик, постная ветчина, мягкие копченности, из потрохов - печенка, мозги; язык. Мясо может быть отварное, тушеное, жареное в духовке или иногда поджаренное.
Нерекомендуемые: гусь, утка, дичь, потроха, копченое мясо, рагу.
Соусы
Рекомендуемые: мясной, укропный, томатный, ливерный; допускается небольшое количество майонеза, предпочтительно не натурального.
Рыба
Рекомендуемые: нежирная, вареная, печеная; на вертеле - форель, окунь, свежая треска, камбала, рыбные консервы в собственном соку.
Нерекомендуемые: жирная рыба, рыба законсервированная, в соусе или маринаде; тунец, лосось, угорь, скумбрия, сельдь, сардины, анчоусы; ракообразные.
Яйца
Рекомендуемые: всмятку, вкрутую, яичница, омлет, бисквитный омлет, яйца в составе блюд.
Нерекомендуемые: жареные, под соусом, под майонезом.
Молоко
Прием молока в качестве самостоятельного блюда совершенно индивидуален. Оно образует значительные шлаки и, следовательно, во многих случаях вызывает вздутие живота и прочие затруднения. Необходимо испробовать. Для поддержания правильного состава кишечной среды рекомендуется регулярно несколько раз в неделю принимать кефир, йогурт.
Сыры и молочные изделия
Рекомендуемые: творог, плавленные сыры, но строго индивидуально! Нерекомендуемые: твердые сыры, острые и выдержанные сыры, жирные сыры.
Жиры
Рекомендуемые: сливочное масло, растительные масла, искусственные жиры высокого качества.
Нерекомендуемые: пережженные жиры, шпик и бекон, сало, шкварки.
Хлебо-булочные изделия
Рекомендуемые: сдобные булки, бисквиты, зачерствевший хлеб.
Нерекомендуемые: свежий хлеб, ржаной хлеб, гренки.
Сладкие мучные блюда
Рекомендуемые: из бисквитного теста, из сдобного теста, кремы-пудинги, мусс, кремы из сливочного масла, торты домашнего приготовления, кексы, омлеты, песочные нежирные теста.
Нерекомендуемые: слишком жирные, тяжелые десерты, сладкие блюда из свежего теста на дрожжах, пончики.
Продукты из теста
Рекомендуемые: лапша, макароны, спагетти, вареники, мучные (на разрыхлителе).
Нерекомендуемые: дрожжевое.
Овощи
Рекомендуемые: очищенные помидоры или томатный сок, морковь. Овощи, с одной стороны, годятся из-за большого количества неперевариваемой целлюлозы а с другой стороны, они имеют большое значение как источник минеральных веществ и витаминов.
Нерекомендуемые: кудрявая (цветная) капуста, белокочанная капуста, кольраби, репа, свекла, огурцы, зеленая фасоль (стручковая), перец, грибы, лук, чечевица, горох.
Картофель
Рекомендуемые: пюре, блюда из картофельного теста, галушки, блины. кнедлики.
Нерекомендуемые: жареный картофель, пропитанный жиром.
Фрукты
Рекомендуемые: отварные, пюре, компоты из очищенных фруктов (без кожуры), варенья, соки (апельсиновый, лимонный, малиновый). Из фруктов: бананы, очищенные персики, абрикосы, очищенные тертые яблоки, тушеные фрукты, кисели.
Нерекомендуемые: слива свежая и чернослив, инжир, маслины, ягоды, черешни, вишни, груши.
Напитки
Рекомендуемые: минеральные воды (без газа), чай из целебных трав, слабый кофе (не часто), чай, какао, фруктовые соки (не натощак!).
Нерекомендуемые: газированная вода, морс, спиртные напитки.
Сладкие вещества
Рекомендуемые: сахар, сахарин, по необходимости, мед.
Пряности и специи
Рекомендуемые: все виды в небольшом количестве.
Нерекомендуемые: горчица, уксус, маринованные огурцы, маслины шафран.
Восстановление после бариатрической операции происходит очень быстро, хотя и состоит из нескольких этапов. Пребывание в клинике займет 1-2 суток в зависимости от вида выполненной бариатрической операции. Пациенты, страдающие еще какими-либо сопутствующими заболеваниями, которые могут осложнить течение послеоперационного периода, могут быть оставлены в стационаре на более длительный промежуток времени.
Несмотря на то, что все пациенты нашего центра получают подробные рекомендации по восстановлению, питанию и жизни после операции, мы всегда остаемся с ними на связи независимо от времени суток и прошедшего времени со дня операции.
Поэтому если после выписки у Вас возникнут какие-либо вопросы, связанные с течением послеоперационного периода, или если у Вас появятся какие-либо проблемы, связанные с перенесенной операцией, пожалуйста, обязательно позвоните нам.
Кроме этого у нас есть чаты поддержки пациентов в WhatsApp и Telegram, где общаются сотни наших пациентов. Это очень полезная комьюнити, которое часто помогает получать ответы на срочные и важные вопросы, делиться опытом друг с другом.
Большинство вопросов, которые могут возникнуть у вас после операции, уже имеют ответы. Вы можете их найти на нашем Ютуб канале про бариатрию, либо в разделе Частые вопросы о бариатрической хирургии.
Сроки реабилитации и восстановления после бариатрической операции
Питание в период восстановления
Мы подготовили для Вас подробные рекомендации по питанию в послеоперационный период.
Физическая нагрузка в период восстановления после бариатрической операции
Бариатрические операции сами по себе не влияют отрицательно на физические возможности организма. Напротив, после потери веса физическая активность и способность выдерживать нагрузки может и должна возрасти. Однако в течение послеоперационного периода существуют определенные ограничения. Недопустимые виды физической нагрузки в период реабилитации: Подъем тяжестей весом более 10 кг, включая сумки, детей и животных, Выполнение домашней работы, связанной с перестановкой мебели и подъемом тяжестей.
Секс после бариатрической операции
Заниматься сексом можно через 2 недели после выписки. При этом следует использовать такие позиции, которые не были бы нагрузочными для мышц брюшного пресса.
Гигиена в период реабилитации после бариатрической операции
После приезда домой Вы можете принять душ, после чего отклейте старые наклейки, дайте коже высохнуть в течение нескольких минут, и наклейте новые наклейки.

Уход за швами после лапароскопической операции
На Вашем животе будет расположено несколько маленьких проколов, каждый из которых будет зашит очень надежным и качественным шовным материалом. Вы можете двигаться, как пожелаете, опасности расхождения швов не существует. После операции швы должен осмотреть хирург или хирургическая медсестра. Можно поменять повязку, если она промокла или отклеилась.
От момента выписки и до снятия швов места проколов или разрез будут заклеены стерильными наклейками. Если Вы живете рядом с нашей клиникой, Вы можете приехать к нам для смены наклеек в любое время. Если есть желание, Вы можете поменять наклейки самостоятельно, соблюдая чистоту: вымойте руки, отклейте старую наклейку, помажьте ранки спиртом (не используйте йод или зеленку), и после его высыхания приклейте новые. Если наклейки остаются сухими и не смещаются, менять их нет необходимости.
В том случае, если в зоне операционных проколов появляются боли, отечность, краснота, поднимается температура, если появится боль, покраснение, жжение в области швов, пожалуйста, проинформируйте нас по телефону. В этом случае мы должны Вас осмотреть.
Для снятия швов нужно приехать в нашу клинику, либо обратиться к хирургу в поликлинику по месту жительства. Швы после бариатрической операции снимаются через 10-14 дней.
В настоящее время мы используем для зашивания кожи только рассасывающиеся шовные материалы. Такие швы не требуют удаления.
Выход на работу
Чаще всего, можно выходить на работу через 2-3 дня после операции бандажирования желудка и через две недели после шунтирования и рукавной гастропластики. Если Ваша работа связана с тяжелой физической нагрузкой, следует воздерживаться от такой нагрузки в течение 2 месяцев.
Беременность
Часто бесплодие является сопутствующим заболеванием при ожирении. У многих женщин, страдающих от избыточного веса, имеются нарушения менструального цикла (нерегулярные менструации, кровотечения). Часто после лечения с использованием хирургического метода корректируются и нарушения менструальной функции. Но ввиду того, что женщины при беременности нуждаются в потреблении большего количества калорий, если речь идет о желудочном шунтировании или рукавной гастропластике, мы рекомендуем отложить беременность на 1-2 года, для того, чтобы сначала уменьшить и стабилизировать вес. Этот вопрос пациентки должны обсудить со своим врачом (обратитесь к семейному врачу или акушеру-гинекологу женской консультации). Многие женщины, которые последовали нашим рекомендациям и сначала потеряли вес, а затем, забеременели, теперь имеют здоровых детей.
Если пациентке было сделано бандажирование желудка, она может позволить себе забеременеть в любое время. В этом случае регулировочная манжета просто опорожняется на весь период беременности и кормления грудью, что обеспечивает ребенку адекватное питание. После завершения беременности и лактации бандаж вновь сужается, и пациентка снова успешно теряет вес.
Изменения в психоэмоциональной сфере
В период восстановления после бариатрической операции у Вас могут появиляться эмоциональные подъемы или спады настроения. Не стоит пугаться, так как эти ощущения характерны для послеоперационного периода и исчезнут через некоторое время. Если Вы ощущаете необходимость поговорить с кем-то о Вашем состоянии, то, пожалуйста, позвоните нам. Вы можете также обратиться за поддержкой к тем, кто уже перенес подобную операцию и имеет собственный опыт преодоления трудностей возникающих на пути снижения веса. Для общения с ними можно зайти на Форум сайта.
Прием лекарств
Если Вам требуется прием таблеток, их необходимо измельчить и запить водой. Не следует глотать таблетку целиком или принимать несколько таблеток разом. Вам может потребоваться прием обезболивающих препаратов на протяжении 3-4 дней и антибиотиков на протяжении 7 дней (это решается в каждом случае индивидуально).
Медикаменты, которые могут быть рекомендованы бариатрическими хирургами
Витамины для бариатрических пациентов Баривит Оптима (после бандажирования желудка и рукавной гастропластики) или Баривит Форте (после шунтирующих операций). Назначаются через 3 месяца после операции при необходимости, после прохождения 1-го контрольного осмотра.
Омепразол (более известен как «Омез») или другие подобные медикаменты, снижающие кислотность желудочного сока, иногда назначаются после операции, для предотвращения изжоги. Длительность его применения – около 2 недель.
Обезболивающие средства следует принимать с осторожностью. Их прием необходим, только если Вы испытываете сильные болевые ощущения. Пожалуйста, помните о том, что обезболивающие средства влияют на нервную систему: возможны нарушения координации и концентрации внимания, головокружение, сонливость. Если Вы садитесь за руль или Ваша работа связана с управлением сложными техническими средствами, помните об этом.
Оптимальными обезболивающими и жаропонижающими лекарствами после бариатрической операции являются препараты, содержащие Парацетамол.
Категорически запрещено применение медикаментов
Ибупрофен (ведет к повреждению слизистой оболочки желудка и образованию язв).
Аспирин или содержащие ацетилсалициловую кислоту медикаменты. Употребление аспирина ведет к нарушению синтеза веществ защищающих слизистую оболочку, в результате чего развиваются гастрит и язвы желудка.
Не следует принимать раствор питьевой соды людям, которым сделана рукавная гастропластика (в течении 2 месяцев). Употребление соды в первые несколько недель после операции может вызвать разрыв желудка!
Вам следует избегать приема всех нестероидных противовоспалительных средств, так как при их приеме повышается риск развития язвы желудка и двенадцатиперстной кишки. Если же прием этих средств Вам необходим, то нужно дополнительно принимать лекарства, защищающие слизистую Вашего желудка.
Пожалуйста, никогда не забывайте читать инструкции к лекарственным препаратам. Если там сказано, что препарат может плохо влиять на желудок или кишечник, позвоните нам для консультации.
Читайте также:

