Что делать если на работе поднялась температура 38
Опубликовано: 17.09.2024

Почему при каждом простудном заболевании мы так внимательно изучаем, что нам показывает термометр? Что в большей степени определяет тактику нашего дальнейшего лечения: самочувствие или цифры на градуснике? А если из-за особенностей организма температура при инфекционном заболевании повышается незначительно, как это бывает у пожилых людей, каким образом можно определить, насколько серьезна ситуация?
Для нас повышение температуры тела – это всегда сигнал тревоги, потому что оно достаточно часто является одним из симптомов какого-либо заболевания. Мы понимаем, что снижение температуры после приема жаропонижающих средств не будет являться показателем выздоровления. Правильный подход к своему здоровью требует сначала выявить возможную причину гипертермии.
Причины повышения температуры
Повышение температуры тела в ответ на какое-либо патологическое воздействие – это неспецифическая реакция организма, которая нужна, чтобы запустить и усилить механизмы защиты. В обычных условиях наше тело сохраняет относительное постоянство температуры (температурный гомеостаз). От перегрева организм предохраняется, увеличивая процессы теплоотдачи: интенсивное потоотделение, расширение подкожных капилляров. Перестройка процессов терморегуляции с переустановкой на более высокий уровень температуры принципиально отличается от нормальной реакции организма на перегревание и носит название «лихорадка».
Центр терморегуляции находится в гипоталамусе, и иногда гипертермия может развиваться при его непосредственном повреждении (черепно-мозговые травмы, опухоли головного мозга), но это достаточно редкие ситуации. В подавляющем большинстве случаев к переустановке центра терморегуляции на более высокую точку приводит вторжение в организм бактерий, вирусов или других вредных веществ. Внешние и внутренние «раздражители» центра терморегуляции называются «пирогенами». Внешними (экзогенными) пирогенами являются определенные вещества, поступающие в организм из окружающей среды. Чаще всего они инфекционной природы: токсины и продукты метаболизма микроорганизмов. Внутренние (эндогенные) пирогены образуются в организме при воспалительных процессах, аллергических реакциях, распаде опухолевых тканей. Таким образом, спектр болезней, сопровождающихся повышением температуры тела, достаточно широк [1] .
Среди всего многообразия патологий принципиально выделить две основные группы: инфекционные и неинфекционные. Дифференцировать «инфекционную» и «неинфекционную» лихорадку позволяет сочетание клинической картины заболевания с лабораторными показателями.
Повышение температуры, обусловленное инфекционным процессом, возникает при острых и хронических заболеваниях, вызываемых бактериями, вирусами и грибками.
- после гемотрансфузий (переливания крови);
- после введения вакцин, сывороток;
- при наличии в организме очагов асептического (неинфекционного) воспаления (например, при панкреатите, подагре, тромбофлебите и других заболеваниях);
- при аллергических и аутоиммунных заболеваниях;
- при развитии злокачественных опухолей (в том числе кроветворной системы – лейкозы) гипертермия тела входит в понятие так называемой паранеопластической реакции организма;
- при наличии обширных гематом (кровоизлияний) – повышение температуры в этом случае вызвано усиленным разрушением клеток крови (гемолизом эритроцитов);
- при наличии некротизированных (отмерших) тканей (например, при инфаркте миокарда);
- при повреждении центра терморегуляции в головном мозге (например, после черепно-мозговой травмы или при наличии опухоли головного мозга);
- при некоторых эндокринных заболеваниях (например, при гипертиреозе – патологии щитовидной железы, сопровождающейся ее гиперфункцией) [2] .
Степени повышения температуры
Степень повышения зависит от многих факторов, в том числе от состояния и реактивности организма, сопутствующей интоксикации.
Небольшое повышение температуры тела в некоторых случаях является нормальной реакцией организма: при интенсивной физической нагрузке, после приема пищи, при сильном эмоциональном напряжении, у женщин в период овуляции (повышение на 0,6-0,8˚C). Высокая температура окружающей среды тоже вызывает гипертермию: в жаркую погоду температура тела на 0,1-0,5˚C выше, чем в холодное время.
Повышенная температура тела от 37 до 38˚C называется субфебрильной (от лат. sub под, ниже + febris лихорадка). Умеренно повышенная от 38 до 39˚C называется фебрильной. Высокая от 39 до 41˚C называется пиретической (от греч. pyretos жар). Чрезмерно высокая температура тела свыше 41˚C получила название гиперпиретической [1] .
В чем опасность чрезмерного повышения температуры
Помимо губительного воздействия на патогенные микроорганизмы и стимуляцию иммунного ответа, у высокой температуры есть ряд негативных эффектов.
Гипертермия меняет обмен веществ, вызывает потерю воды и солей. При перегреве организма значительно усиливается процесс потоотделения. Потеря жидкости сопровождается сгущением крови, возрастает риск образования тромбов.
Высокая температура представляет большую опасность для людей с сердечно-сосудистыми заболеваниями. При её повышении на 1˚C пульс возрастает на 8-10 ударов в минуту. Сердце работает с высокой частотой, в неблагоприятных условиях сгущения крови и метаболических нарушений. Иногда при гипертермии у пациентов с кардиальной патологией фиксируются нарушения ритма, что обусловлено активацией симпато-адреналовой системы и электролитным дисбалансом.
У температурящих больных наблюдается частое поверхностное дыхание: увеличивается частота дыхательных движений, но глубина вдоха снижается. К органам и тканям поступает недостаточно кислорода, развивается гипоксия.
Высокая температура ускоряет окислительно-восстановительные процессы, а значит, резко увеличивается потребность клеток в кислороде: при повышении температуры на 0,6˚C уровень основного обмена возрастает приблизительно на 10%. Из-за недостатка кислорода в клетках образуется большое количество «кислых» метаболитов, которые нарушают функцию тканей и органов. Такой сбой обменных процессов, приводящий к «закислению» организма, называется «ацидоз». Вот почему лихорадку может сопровождать интоксикация. Наиболее часто это наблюдается у детей, но если воспалительный процесс протекает длительно, интоксикация возникает и у взрослых.
При повышении активности обменных процессов в первую очередь используются запасы углеводов, после исчерпания их запасов используются жиры и белки. В результате усиленного распада белков возможна их потеря до 300–400 грамм за сутки. Поэтому при лихорадке необходимо давать детям легкоусваиваемые углеводы (например, соки).
При гипертермии угнетается функция желудочно-кишечного тракта: снижается аппетит, уменьшается секреция ферментов, происходит нарушение моторики и процессов всасывания. Вследствие этого возможно развитие синдрома нарушенного всасывания и запоров. Особенно неблагоприятно это сказывается на больных пожилого возраста.
Больным с высокой температурой тела угрожают опасные состояния центральной нервной системы, вследствие повышения проницаемости гематоэнцефалического барьера и недостаточного поступления кислорода к головному мозгу. Гипертермия может сопровождаться возбуждением. Наиболее опасное осложнение, встречающееся у детей с незрелой системой терморегуляции – фебрильные судороги [3] [4] [5] .
Какую температуру нужно снижать, а какую нет
Повышение температуры – эволюционный механизм защиты от патогенных микроорганизмов. При контакте с вирусами, бактериями и их токсинами клетки иммунной системы (лейкоциты) вырабатывают особые вещества, которые запускают воспалительный ответ. Температурная реакция сопровождается рядом характерных изменений обмена веществ и физиологических функций, направленных на усиление клеточного и гуморального иммунитета. В условиях высокой температуры активнее вырабатываются антитела и клетки защиты, угнетается размножение вирусов и бактерий. Многие возбудители становятся чувствительными к антибактериальным препаратам только при повышенной температуре. Необоснованное её снижение подавляет выраженность иммунного ответа. Однако очень высокая температура представляет опасность для организма. Гипертермия выше 40˚C может привести к развитию отека мозга и нарушению функций жизненно важных органов.
Пороговой температурой, при которой необходимо принимать решение о приеме жаропонижающих средств, считается от 38˚C и выше. Но каждый человек по-разному переносит гипертермию. Поэтому следует ориентироваться на самочувствие и наличие сопутствующих заболеваний. Особенно это важно в отношении детей.
Подъем температуры тела выше 38˚C опасен для детей первых 6 месяцев жизни, а также для детей от 6 мес. до 3 лет, входящих в группу риска по развитию фебрильных судорог. В соответствии с рекомендациями жаропонижающую терапию назначают детям первых 3 месяцев жизни при температуре выше 38,0˚C, детям старше 3 месяцев (ранее здоровым) – выше 39,0˚C.
Взрослым пациентам с тяжелыми заболеваниями дыхательной, сердечно-сосудистой и центральной нервной систем, течение которых может ухудшиться при лихорадке, показано снижение температуры выше 38,0˚C.
Для молодых людей без сопутствующей патологии прием жаропонижающих препаратов показан при 39,0˚C и выше.
Вопрос о выборе препарата решается в каждом случае индивидуально [6] [7] .
Повышение температуры у новорожденных
Отдельно следует сказать о повышении температуры у новорожденных и детей первого года жизни.

Сразу после рождения организм ребенка вполне готов к самостоятельной терморегуляции. У новорожденных достаточно развито потоотделение и способность к вазомоторным реакциям. Однако дисбаланс между теплообразованием и теплоотдачей развивается у младенцев чаще, чем в более позднем возрасте. В первый год жизни вследствие недостаточно выраженной подкожной жировой клетчатки и относительного увеличения удельной поверхности тела всегда преобладает процесс теплоотдачи. Дополнительное повышение теплообразования осуществляется у новорожденных за счет усиления окислительных процессов в бурой жировой ткани (несократительный термогенез). Сократительный термогенез (способность усиливать теплообразование за счет непроизвольного сокращения мышц) у них отсутствует. В течение суток после рождения у детей проявляется способность к развитию лихорадки, но поначалу она выражена слабее, чем в более старшем возрасте. Поэтому инфекционные заболевания у грудных детей могут не сопровождаться значительным повышением температуры тела, но если это происходит, то свидетельствует о серьезности заболевания [8] .
Температура при COVID-19
Начальные проявления коронавирусной инфекции похожи на течение многих острых респираторных вирусных инфекций. Первыми могут идти слабость, головная и мышечная боль, к ним присоединяются катаральные проявления: заложенность носа, легкое першение в горле. Затем, как и при многих ОРВИ следует подъем температуры от 37˚C до 39˚C. Такая реакция организма регистрируется у большинства пациентов с COVID-19. Длительность и уровень подъема температуры при заражении SARS-CoV-2 зависит от многих факторов: иммунного ответа, количества попавшего в организм возбудителя, развивающихся осложнений. Некоторые переносят инфекцию без существенного повышения.
Температурная реакция при COVID-19 является естественным ответом организма, мобилизующего иммунную систему при контакте с вирусом. Поэтому принимать жаропонижающие препараты при температуре ниже 38,5˚C не рекомендовано, за исключением тех ситуаций, когда пациент плохо переносит повышение температуры.
Как правило, повышенная температура держится 1-3 дня, иногда до 5-6 дней. Если она выше 37,5˚C в течение пяти дней подряд, это повод к обращению за медицинской помощью, так как возможно более тяжелое течение заболевания с развитием осложнений.
Если высокая температура держится у молодого человека без сопутствующей хронической патологии, ему можно вызвать врача на дом для оценки состояния и назначения соответствующей терапии.
Если температура выше 37,5˚C сохраняется в течение нескольких дней у людей старше 65 лет или имеющих серьезные сопутствующие заболевания, нужно однозначно вызывать «скорую помощь» для транспортировки в стационар.
Одно из серьезных последствий новой коронавирусной инфекции – гипервоспалительные реакции. Это избыточная иммунная реакция, которую провоцирует вирус SARS-CoV-2.
Косвенным признаком развития реакции гипервоспаления может стать возвратный подъем температуры. Фебрильная лихорадка выше 38 градусов после нормализации температуры – это тоже повод вызвать врача на дом.
Резкое повышение температуры более 38˚C со значимым ухудшением самочувствия и присоединением одышки – показания для вызова бригады скорой медицинской помощи и срочной госпитализации.
Особенностью течения COVID-19 является длительное сохранение субфебрильной температуры (не выше 37 градусов). Субфибрилитет может сохраняться до месяца в процессе выздоровления. В таком случае, при отсутствии других симптомов и удовлетворительном самочувствии, осложнения маловероятны [9] [10] [11] .
Когда обратиться к врачу
Молодым людям без сопутствующей патологии обратиться за медицинской помощью следует при гипертермии свыше 39˚C. Пациентам, относящимся к группам риска (пожилой возраст, с хроническими заболеваниями, маленькие дети, беременные женщины), стоит вызвать врача на дом уже при субфебрильной 37,9˚C и умеренной 38,0-39,0˚C лихорадке, для своевременного назначения терапии.
Бригаду скорой помощи необходимо вызвать при развитии выраженной интоксикации, признаков дыхательной, сердечной, почечной или полиорганной недостаточности.
Неотложная медицинская помощь требуется температурящим пациентам с любыми признаками поражения центральной нервной системы (спутанность сознания, возбуждение или заторможенность, судороги).
Если лихорадка выше 38,5˚C не купируется жаропонижающими лекарственными средствами в рекомендуемых возрастных дозировках в течение 48 часов также стоит вызвать бригаду скорой помощи, чтобы медики оказали неотложную помощь и решили вопрос о госпитализации [12] .
Выводы
Повышение температуры – сигнал организма об опасности, который не должен остаться без внимания. Серьезный повод для беспокойства – гипертермия в уязвимых группах населения (дети, пожилые люди, беременные женщины). Но даже в молодом возрасте и при отсутствии хронических заболеваний при повышении температуры следует обратиться за медицинской помощью.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: терапевт, врач ультразвуковой и функциональной диагностики .
Общий стаж: 14 лет .
Образование: 2006-2007, Волгоградский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию .
К высокой температуре тела надо относиться, как к помощнику, чье участие должно быть, с одной стороны, своевременным, с другой, кратковременным. Однако высокая температура, как правило, нас пугает.
На самом деле жар – это нормальная и даже желательная реакция организма на болезнь или травму, его стремление к самоизлечению. Так он борется с вторжением бактерий, вирусов или вредных веществ. Поэтому снижать температуру тела с помощью жаропонижающих лекарств нужно далеко не всегда. А по большому счету борьба с жаром заключается в первую очередь в лечении вызвавшей его болезни.
Температура 38-38,5°С - легкий жар; 38,6- 39,5° С - умеренный; выше 39,5°С - высокий. Температура выше 40,5-41°С является рубежом, за которым она уже представляет опасность для жизни. Впрочем, реакция организма на температуру индивидуальна. Для страдающих сердечно-сосудистыми заболеваниями, для людей с судорожной готовностью даже легкий жар может быть опасным.
Чего не следует делать при высокой температуре:
- Если жар начался у взрослого человека, состояние которого не отягощено хроническими заболеваниями, не надо сбивать температуру ниже безопасных 38°С-39°С жаропонижающими средствами или процедурами, чтобы не мешать организму бороться с инфекцией естественным путем. Сбивая температуру, вы «разрешаете» инфекции распространяться по организму, создаете условия для развития осложнений и обрекаете себя на прием антибиотиков. Кроме того, вы растягиваете период болезни.
- Не используйте средства, повышающие температуру: горчичники, спиртовые компрессы, парная, горячий душ или ванная, электрическое одеяло, не пейте алкоголь, кофеин содержащие напитки.
- Организм борется с высокой температурой интенсивным потоотделением. Пот, испаряясь с поверхности тела естественным путем, охлаждает организм и предохраняет его от перегрева. Поэтому не укутывайте ни детей, ни взрослых в несколько слоев одеял – чрезмерное утепление мешает телу охлаждаться.
- Не нагревайте воздух. Температура в комнате не должна превышать 22°С - 24°С, но если и при ней больному жарко и он сбрасывает одеяло, это не страшно, главное, чтобы не было сквозняков.
- Обильное питье необходимо при высокой температуре, но лучше, если это будет не очень сладкий брусничный или клюквенный морс, а еще лучше - минеральная вода. Потому что при употреблении сладкого чая или молока с медом или малиновым вареньем вода выходит с потом, а глюкоза подкармливает колонии бактерий во внутренних органах, увеличивая риск осложнений на почки.
Что же делать?
Температуру 38-38,5°С надо «сбивать», если она не снижается в течение 3-5 дней, а также, если у взрослого обычно здорового человека она повышается до 39,5°С.
- Пейте больше, но напитки не должны быть горячими – лучше комнатной температуры.
- Прикладывайте прохладные или даже холодные компрессы. Смочите хлопчатобумажные полотенца, отожмите их и положить на лоб, шею, запястья область паха и подмышек.
- Протирайте тело чуть теплой (27-33°С) или нейтральной температуры (35-35,5°С) водой: больной лежит в постели, а вы протираете, а затем высушиваете сначала лицо, потом лоб, одну руку, затем другую, а также ноги.
- Водные процедуры можно проводить и в ванной: сесть по пояс в воду, а лицо и верхнюю часть тела протирайте водой (двойной эффект: охлаждение тела и смывание токсинов с кожи). Температура воды должна быть 35-35,5° С. Можно принять ванну в постепенно остывающей воде. Нужно забраться в теплую воду, а затем постепенно добавляйте холодную, снижая температуру до 30-31° С.
- Следует строго выполнять постельный режим: больной должен быть одет в хлопчатобумажную одежду (носки, майка, на лоб – повязка), хорошо впитывающую влагу, укрыт легким одеялом с хлопчатобумажным пододеяльником, подушка – тоже в хлопчатобумажной наволочке. По мере намокания белья – меняйте его.
Тревожный сигнал
Когда вызывать врача:
Иногда повышение температуры тела предупреждает о серьёзном недомогании. Врача надо вызывать, если:
- жар возник без видимой причины;
- жар у человека с серьёзным хроническим заболеванием, таким как болезнь сердца или заболевания дыхательных путей;
- жар у ребёнка младше года;
- жар продолжается больше 5 дней (3 дней у ребёнка);
- при лечении температура снижается, а потом снова поднимается;
- у больного сильная жажда, пересохший рот, головокружение, кожа менее эластичная, чем обычно, тёмная моча или уменьшение мочевыделения;
- температура резко поднимается от небольшой (37,2°С) до очень высокой (40°С) – особенно у детей. Если нет возможности вызвать врача или скорую помощь, срочно везите ребёнка в приёмное отделение.
Когда нужна срочная медицинская помощь:
Немедленно вызывайте врача, если у больного с высокой температурой:
- сыпь;
- сильная головная боль;
- неподвижность шеи;
- помутнение сознания или раздражительность;
- боль в животе;
- сильная боль в спине;
- кашель с коричневой или зелёной мокротой;
- болезненное мочеиспускание.
Врач-валеолог Руденя Е.Н.
Информация
Телефоны
Телефоны «Горячей линии» УЗ «Солигорская ЦРБ» с 9.00 до 13.00 и с 14.00 до 16.00, кроме субботы и воскресенья тел. +375 (174) 26-40-51
«Телефон доверия» для анонимного сообщения о случаях коррупционных правонарушений со стороны медицинских работников УЗ «Солигорская ЦРБ» тел. +375 (174) 31-32-50
Высокая температура — наверное, самое неприятное из всех проявлений простуды. Если с остальными симптомами еще получается жить более или менее активно, то лихорадка заставляет нас лежать в постели, лишая возможности заниматься чем-либо. Слабость и недомогание, вызванные сильным жаром, переносятся, как правило, тяжелее, чем любые другие признаки простуды. Когда нужно снижать температуру и как это можно сделать, расскажем в нашей статье.
Когда стоит сбивать температуру, а когда нет
Температура при простуде поднимается не просто так. Жар — это сложная нейроэндокринная реакция организма на проникновение микробов. Повышение температуры происходит из-за того, что равновесие в нашей системе терморегуляции временно сдвигается. В головном мозге существует некий условный «биологический термостат», который устанавливает и контролирует стабильную температуру тела. Когда в организм попадает инфекция, иммунная система вырабатывает особые вещества. Под их воздействием точка терморегуляции смещается вверх. Нормальная температура начинает восприниматься как низкая, и организм старается ее повысить, увеличивая производство тепла и уменьшая его отдачу
Таким образом, в механизме повышения температуры участвует система иммунитета. И это неслучайно: лихорадка выполняет защитную функцию. В условиях повышенной температуры усиливается иммунный ответ, организм эффективнее борется с микробами. Кроме того, снижается способность некоторых вредных микробов к размножению.
Температура 37°С при простуде снижения не требует: она неопасна и, как правило, легко переносится. Принимая в такой ситуации жаропонижающее, мы мешаем иммунитету и способствуем затягиванию процесса выздоровления.
Но слишком высокая температура вредна. Когда значения столбика термометра приближаются к 40°С, ускоряется обмен веществ, увеличивается потребление кислорода, происходит потеря жидкости, растет нагрузка на сердечно-сосудистую, дыхательную и нервную системы, печень и почки. Такое состояние особенно опасно для людей с хроническими заболеваниями. Температура выше 41°С несет угрозу жизни: она может вызвать необратимые повреждения головного мозга и других органов. К счастью, обычная простуда крайне редко сопровождается таким сильным жаром.
Итак, при высокой температуре применение жаропонижающих средств не только оправданно, но и необходимо, ведь лихорадка в таких случаях перестает выполнять защитную функцию,становится источником страданий для больного и вредит здоровью. Когда же следует принимать меры?
Реакция на повышение температуры индивидуальна: одни нормально себя чувствуют при 39°С, другим плохо уже при 38°С. Большинство врачей советуют прибегать к помощи жаропонижающих, когда показания термометра достигают отметки 38,5°С. Но, повторим, все зависит от субъективных ощущений. Если простуда с температурой 38,5°С и выше переносится легко, сбивать жар не обязательно. И наоборот, в случае плохого самочувствия допусти́м прием жаропонижающих и при более низких значениях.
Сколько держится температура при простуде? По мнению терапевтов, «нормальная» продолжительность лихорадки на фоне ОРВИ — три–четыре дня [1] . После этого температура должна постепенно снизиться. Если она продолжает оставаться высокой, это может говорить о присоединении бактериальной инфекции. Победить ее можно только с помощью антибиотиков — целесообразность их назначения определяет терапевт. Незамедлительно вызвать врача нужно и в том случае, если температура не сбивается жаропонижающими.
Что делать, когда высокая температура
Главная мера против повышенной температуры — прием жаропонижающих препаратов. Они действуют быстро, а эффект продолжается в течение нескольких часов. На сегодня оптимальными по соотношению эффективности и безопасности жаропонижающими веществами признаны парацетамол и ибупрофен [2] . Оба эти средства угнетают ЦОГ — вещество, необходимое для синтеза простагландинов. Они образуются под воздействием пирогенов и влияют на центр терморегуляции. Но механизм работы препаратов различается.
Парацетамол действует в ЦНС, оказывая жаропонижающий и обезболивающий эффекты. Ибупрофен имеет еще и противовоспалительное действие, потому что работает не только в нервной системе, но и в самой зоне воспаления. Однако у этого средства, как и у других НПВС, есть серьезные побочные эффекты, в частности поражение ЖКТ.
Итак, признанный врачами и наиболее безопасный способ снизить температуру при ОРЗ у взрослых — принять жаропонижающее на основе парацетамола. Можно использовать монопрепараты, которые содержат только одно действующее вещество. Такие лекарства очень недорогие, но в этом, пожалуй, их единственное преимущество перед комбинированными средствами. В состав последних, помимо парацетамола, входят и другие активные компоненты. Благодаря этому комбинированные препараты оказывают не только жаропонижающее действие, но и способствуют устранению головной боли, заложенности носа и других симптомов.
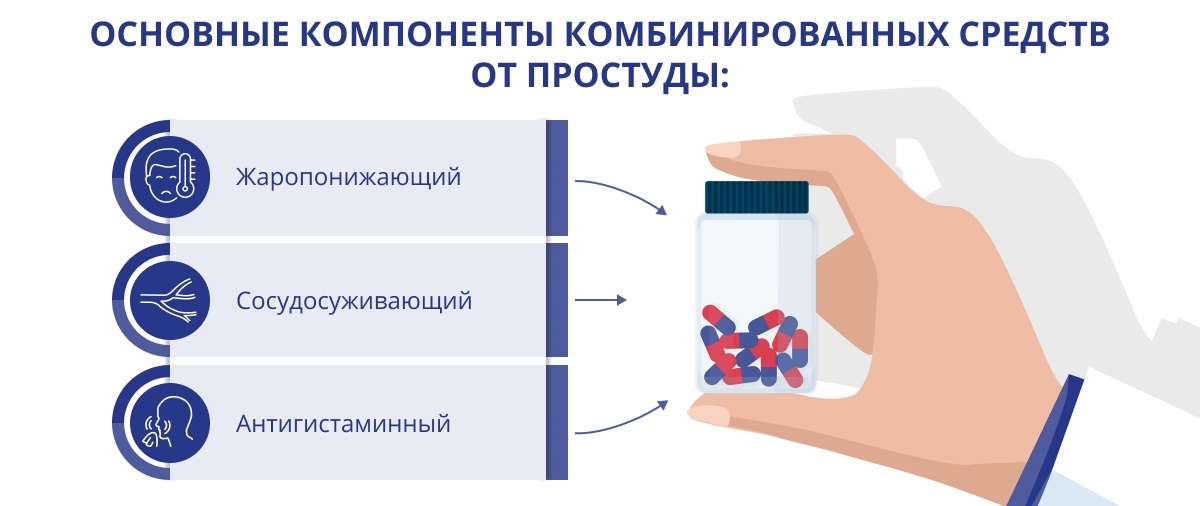
Комплексные средства от ОРВИ чаще всего содержат следующие дополнительные компоненты:
Сосудосуживающие. Они помогают бороться с симптомами ринита: устраняют отек слизистой носа, уменьшают выделения и за счет этого восстанавливают носовое дыхание. Распространенное вещество из этой группы, включаемое в состав комбинированных препаратов от простуды, — фенилэфрин.
Антигистаминные (фенирамин, лоратадин и другие). Эти компоненты борются с проявлениями аллергии, снимают зуд, отек, уменьшают слезотечение и выделения из носа. При простуде, сопровождаемой сильным насморком и чиханьем, применение комплексных препаратов с антигистаминным компонентом способно существенно облегчить состояние.
Комбинированные средства выпускаются в различных формах. Наиболее распространены порошки для приготовления горячего напитка и таблетки.
Несмотря на обилие жаропонижающих средств, многие до сих пор пытаются бороться с лихорадкой народными способами. Температура при простуде у взрослого редко вызывает серьезные опасения, и большинство людей предпочитают лечиться дома самостоятельно, полагая, что так называемые бабушкины рецепты безопаснее лекарственных препаратов. Однако это не так. Некоторые традиционные средства не только бесполезны, но и вредны. Итак, после того как мы рассказали, что пить при простуде с температурой, стоит поговорить и о том, чего делать нельзя.
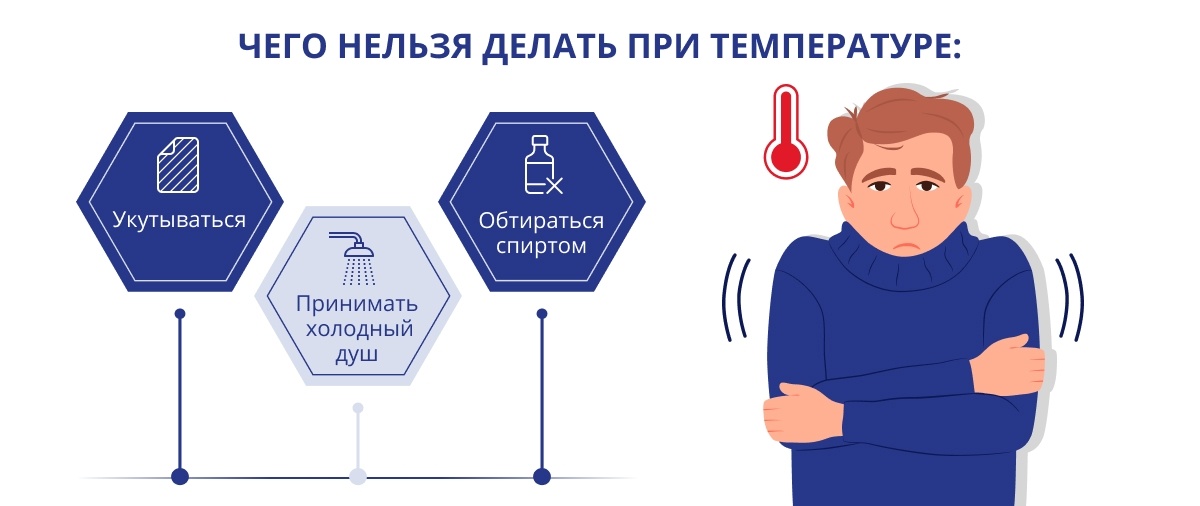
Укутывание. Надеть шерстяные носки и укрыться теплым одеялом, чтобы как следует пропотеть, — знакомый способ «лечения» простуды, не правда ли? Увы, он не работает, а напротив, лишь усугубляет плохое самочувствие. Уменьшая теплоотдачу, человек повышает нагрузку на сердечно-сосудистую систему и рискует получить перегрев.
Охлаждение. Другая опасная крайность — холодный душ. Такой метод действительно может помочь снизить температуру, но лишь ненадолго — спустя короткое время она повысится еще больше. К тому же переохлаждение угнетает иммунитет, и без того ослабленный борьбой с инфекцией.
Спиртовые обтирания. Этот популярный способ быстрого снижения температуры опасен. Спирт сквозь кожу проникает в системный кровоток. Жаропонижающее действие подобного метода кратковременно.
Справедливости ради не будем категорически отметать народные средства — некоторые из них вполне рабочие. Например, обильное питье помогает восполнить потерю влаги и предотвратить обезвоживание. Предпочтение стоит отдать таким напиткам, как отвар шиповника, клюквенный или брусничный морс, компот из сухофруктов: они обеспечат организм витаминами, которых так не хватает в период болезни. А настои и чаи из лекарственных трав — ромашки, липы, шалфея — окажут дополнительное противовоспалительное действие.
Быстро и надолго снизить температуру помогают современные жаропонижающие препараты с доказанной эффективностью. При простуде врачи, как правило, рекомендуют комбинированные средства, которые борются с несколькими проявлениями болезни одновременно. Комплексные препараты избавляют пациента от необходимости принимать множество разных лекарств, что и удобно, и экономически выгодно.
Комплексный препарат при температуре во время простуды и гриппа
В борьбе с высокой температурой, а также заложенностью носа и головной болью при ОРЗ призваны помочь комбинированный препараты «Риниколд» в виде таблеток и саше «Риниколд Хоткап». В составе средств — по четыре активных компонента, которые работают в комплексе, улучшая самочувствие при простуде.
Действующие вещества «Риниколд Хоткап» — это:
- парацетамол — 750 мг;
- фенирамин — 20 мг;
- фенилэфрин — 10 мг;
- кофеин — 30 мг.
В составе таблеток «Риниколд»:
- парацетамол — 500 мг;
- хлорфенирамин — 2 мг;
- фенилэфрин — 10 мг;
- кофеин — 30 мг.
Парацетамол оказывает жаропонижающее и обезболивающее действие: уменьшает головную боль, ломоту в теле, боль в горле. Концентрация парацетамола в препаратах «Риниколд» соответствует рекомендациям ВОЗ о дозировке парацетамола, согласно которым разовая доза вещества для взрослых варьируется от 500 до 1000 мг [5] .
Сосудосуживающий компонент фенилэфрин снимает заложенность носа и отек, восстанавливает свободу дыхания. Антигистаминные вещества фенирамин и хлорфенирамин борются с насморком, чиханьем, слезотечением. Кофеин уменьшает сонливость и повышает работоспособность, а кроме того, усиливает эффективность парацетамола.
Благодаря комплексному действию активных компонентов, препараты линейки «Риниколд» — хорошие помощники при простудных заболеваниях, сопровождающихся жаром, ознобом, насморком, головной болью и слабостью.
Саше «Риниколд Хоткап» используются для приготовления напитка: содержимое пакетика нужно залить стаканом горячей воды, перемешать и принимать три–четыре раза в день с интервалами четыре–шесть часов. Для таблеток «Риниколд» максимальная дозировка — восемь штук в сутки.
Еще одно преимущество препарата, помимо комплексного действия, — доступная цена. Покупка «Риниколда» не ударит по семейному бюджету: например, упаковка «Риниколд Хоткап» с 10 саше обойдется примерно в 260 рублей.
* Номера удостоверений в ГРЛС:
- таблеток «Риниколд» — П N014111/01;
- порошка для приготовления раствора для приема внутрь «Риниколд Хоткап» — ЛС-001772.
** Имеются противопоказания. Необходима консультация специалиста.
*** Материал не является публичной офертой. Цена приведена для ознакомления и актуальна на декабрь 2020 года.

Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Высокая температура — один из самых частых симптомов при гриппе и других ОРВИ.
Комбинированный состав некоторых препаратов позволяет воздействовать на целый комплекс наиболее распространенных симптомов ОРВИ, среди которых повышенная температура, заложенность носа, головная боль и слабость.

Принимать меры стоит при первых признаках ОРВИ — это может сократить время течения болезни, а также уменьшить риск появления осложнений.

Препараты для снятия симптомов ОРВИ стоит иметь как в домашней, так и в дорожной аптечке.

Некоторые средства для снижения температуры могут применяться как у взрослых, так и у детей — дозировка отличается в зависимости от возраста.

«Риниколд Хоткап» — современный препарат для симптоматического лечения гриппа и других ОРВИ.

Высокая температура – малоприятный симптом, характерный при многих заболеваниях, верный индикатор наличия заболевания. Сбить показатель до нормы – не означает вылечиться, и также нужно знать, какую температуру сбивать. Приходится не только добиваться снижения температуры, облегчая состояние больного, но и устранять источник воспалительного процесса.
Чтобы эффективно бороться с болезнью, необходима помощь квалифицированного врача, который определит причину состояния, проявляющегося:
- в ознобе различной степени выраженности;
- ощущением упадка сил;
- головной болью, появлением ломоты;
- повышенной потливостью;
- аритмией;
- потерей аппетита;
- сухостью губ, кожи.
Понятие нормы для температуры тела

Нормальной температурой тела принято считать 36,6°C, однако показатель может колебаться. Наиболее низкое значение отмечается в утренние часы, максимальное – в вечерние. Повышению температуры способствует употребление еды, алкоголя, физические упражнения, возбуждение нервной системы, нахождение под солнцем, в парилке. Считается нормой, если утром у человека 36,2°C, а вечером – 36,7 °C. Особенностью женского организма является снижение температуры за несколько суток до овуляции и повышение при наступлении овуляции.
Нормой для взрослого человека считается показатель между 35°С и 37°C, у детей до достижения 3-летнего возраста – до 37,5°C. Итого, температура 35°C не должна вызывать панику.
Как мерить температуру:
- если измеряете под мышкой, то нормальным считается значение 36,6°C;
- если во рту, то показатель выше на полградуса;
- если в прямой кишке, то для получения результата убавьте 1 градус от значения на градуснике.
Превышением нормы считается диапазон от 37,1°С до 38°C. Если субфебрильная температура сохраняется продолжительное время, необходимо принимать меры. Показатель от 38,1°C – это уже высокая температура, требующая срочной помощи организму.
Почему опасно, когда температура поднимается выше 38°C?
Если возникает сильная температура, то это верный признак резко обостряющейся патологии. В 99% случаев это воспалительный процесс. Если состояние носит длительный характер, значит, сбой в организме серьезный, поэтому без квалифицированной медпомощи не обойтись. Тело больного реагирует на инфекцию, возбуждая иммунитет, ускоряя обмен веществ, выработку антител, усиливая кровообращение.
В это время микробы теряют активность, но дыхательная и сердечная системы несут повышенную нагрузку. Нервная система получает удар, организм теряет воду. Если состояние не изменится, температура держится, то во внутренних органах произойдет ухудшение кровообращения. Наиболее опасной является стадия, когда показатель поднимается выше 41°C. До прихода врача больному необходимо принять жаропонижающие средства от температуры.
Почему повышается температура?
Иногда кажется, что появляется температура без причины. Но любой воспалительный процесс может стать причиной этого состояния. Воспаление может появиться из-за грибков, вирусов, бактерий. Часто температура 38,5°C – это сопутствующий симптом, например, при боле в ухе или горле, на фоне признаков ОРВИ. Пациентов пугает бессимптомное повышение температуры, которое наблюдается:
- на ранней стадии гриппа, ОРВИ – когда катаральных признаков еще нет;
- при ангине – одновременно с болью в горле;
- при ветрянке – в первые 2-3 дня болезни появляется температура и затем сыпь;
- при абсцессе – в борьбе с гноем температурные пики сменяются нормальными показателями в течение дня;
- при гломерулонефрите, пиелонефрите – при воспалениях в почках;
- при аппендиците – часто без болевых ощущений;
- при геморрагической лихорадке – при укусе диких животных, мышечной боли, сыпи;
- при энцефалите, менингите – одновременно с напряжением шейных мышц, при невозможности опустить подбородок к груди, болью в голове, нарушением зрения, тошнотой.
Что нужно делать, если обнаружили симптом?
Если больному то холодно, то жарко, что делать при температуре? При ознобе ему стоит укрыться одеялом, а когда станет жарко, надеть сухую, легкую одежду. Можно накрыться простынкой. Основной режим больного – постельный. Если ребенок не хочет лежать, проследите, чтобы он не занимался слишком активными играми, предупреждая перегрев тела.
Необходимо проследить за тем, чтобы в помещении периодически обновлялся воздух. На время проветривания больному можно выйти в другую комнату. Пополнять запасы жидкости в организме нужно постоянно, понемногу пить зеленый чай, разбавленные соки, морсы, компоты. Водные процедуры принимать нельзя, допускается только обтирание взрослых раствором воды с уксусом 9% в соотношении 1:1. Если обтираться спиртом или прохладной водой, можно усугубить лихорадку.
Срочный вызов скорой помощи при ознобе
Если температура стала высокой, рекомендуется вызвать скорую помощь в следующих случаях:
- болит голова и температура от 38,5°C, сонливость, заторможенность;
- болит живот и температура, особенно если еще и рвота, понос;
- сыпь;
- судороги, иные тяжелые состояния;
- отсутствие эффекта от приема жаропонижающих средств;
- преодоление отметки 39,5 °C.
Скорая помощь АО «Медицина» (клиника академика Ройтберга) в Центральном округе Москвы при экстренных случаях круглосуточно оказывает медицинскую помощь. Срочный вызов бригады можно осуществить по телефону +7 (495) 229-00-03.
Когда нужно идти к врачу?
Если одновременно появляются температура и давление, кашель, ломота, не стоит заниматься самолечением. Рекомендуется записаться к врачу. АО «Медицина» (клиника академика Ройтберга) в центре Москвы приглашает воспользоваться услугами опытных терапевтов, которые проведут диагностику заболевания и назначать корректное лечение. Не стоит подвергать риску свое здоровье, поэтому немедленно записывайтесь на прием, чтобы не допустить развития осложнений! Клиника располагает современным диагностическим отделением, лабораториями для сдачи анализов, стационаром. Если возникнет необходимость, полный комплекс медицинских услуг можно получить, не покидая клинику.

Лечение симптома
Чтобы разобраться, как сбить температуру, необходим верный диагноз. Опытный врач по результатам анализов и исследований определяет причину лихорадки, назначает препараты, процедуры или направляет к узкому специалисту для дополнительных исследований. Цель – выявление источника воспалительного процесса для поиска правильного лечебного комплекса. Лечение высокой температуры полностью зависит от причины, которая ее вызвала, и может включать жаропонижающие средства, антибиотики, пробиотики и т.д.
Симптом при беременности
Температура у беременных поднимается выше предела нормы при заболеваниях ОРВИ, гриппом. Она может навредить малышу, особенно если мама принимает лекарства, содержащие аспирин. Поэтому беременным с лихорадкой необходима срочная консультация врача для назначения правильной дозы лекарственных средств. Если температурный скачок невелик, можно пить гомеопатические средства, назначенные врачом.
Одновременно с таблетками на 1 триместре можно пить травяные чаи, морсы, компоты, соки. На более поздних сроках – пить концентрированные травяные настои, которые не употребляют в больших количествах во избежание отеков. Целебными свойствами обладают отвары листьев, ягод малины, мать-и-мачехи, подорожника, настой коры белой ивы. Помогают обтирания уксусным раствором.
Лечение в домашних условиях
Если вы обнаружили простудные симптомы и температуру выше 37°C и слабость, можно начинать принимать домашние средства, поддерживающие организм. Если значение на термометре не превышает 38,5°C и организм более-менее себя чувствует, сбивать температуру не стоит. Вредоносные бактерии в это время погибают, а иммунитет работает на полную мощь.
Однако, если состояние больного тяжелое, он плохо переносит температуру, ее нужно сбивать. При 40°C кровь начинает густеть, сворачиваться, поэтому следует выпить жаропонижающие средства. Чтобы не вызвать негативного воздействия на внутренние органы, многие пациенты предпочитают народные средства с мягким действием.
Народные средства от жара для детей:
- детские клизмы с раствором соды (на 1 стакан воды 1 ч.л. соды) или отваром ромашки;
- протереть тело ребенка соком от зеленого винограда;
- надеть на 15 минут носочки, увлажненные раствором воды и уксуса в разведении 1:1;
- грудничков и детей до 3 лет можно ненадолго обернуть в мокрую простыню или полотенце для облегчения состояния.
Если температура 39°C или 40°C у взрослых, ее необходимо сбивать:
- обтиранием и холодным компрессом – хлопчатобумажную ткань смачивают водой комнатной температуры или раствором воды с уксусом;
- обильным питьем – необходимо не допустить обезвоживания организма, принимая питьевую воду, свежевыжатые соки или теплые травяные отвары, медовую воду (на 1 стакан теплой воды 1 ч.л. меда);
- голоданием – дать организму отдохнуть (еда – нагрузка), сконцентрировать силы на борьбе с воспалением.
Общие советы больным с температурой
Больным с лихорадкой рекомендуется:
- постельный режим;
- регулярное проветривание помещения;
- разгрузочные дни;
- обильное питье;
- легкая одежда.
Когда бывает температура от 37,5 до 38°C без симптомов?
Температура без симптомов в диапазоне между 37,5-38°C наблюдается:
- при проблемах со щитовидной железой;
- туберкулезе;
- аллергии;
- неврологических болезнях;
- онкологии;
- пневмонии;
- гастроэнтероколитах;
- вирусном гепатите А.
Не стоит забывать о таких серьезных заболеваниях, протекающих с повышением температуры, как:
- системная красная волчанка, ревматизм, иные аутоиммунные процессы;
- эндокардит, миокардит;
- сифилис, гонорея, инфекции мочеполовой сферы;
- краснуха, корь, прочие вирусные инфекции.
Что делать, если появилась температура после прививки?
Температура после прививки – не всегда осложнение. Часто ее появление является нормальной реакцией организма на инородное тело, возбудителей болезней. Иммунная система получает нагрузку и активизирует борьбу с заболеванием, протекающим в легкой форме. Как отреагирует на ввод веществ организм, ни один медик не сможет сделать точный прогноз. Не всем становится плохо после вакцинации.
Следует помнить о противопоказаниях к вакцинации и не делать прививки во время и после перенесения инфекционных заболеваний, обострений хронических болезней, аллергии, осложнениях от предыдущей вакцинации, и других случаях, о которых вам напомнит врач. Для получения полной консультации вы можете обратиться в АО «Медицина» (клиника академика Ройтберга).
Как и для чего измерять базальную температуру?
Базальная температура измеряется в момент пробуждения. Она помогает определить день овуляции для планирования зачатия и попытки определить пол будущего ребенка. Базальная термометрия проводится в первые минуты после сна, перед физической активностью. Для измерений подходят ротовая полость, прямая кишка, влагалище. Подробнее о методиках определения дня овуляции вам расскажут гинекологи АО «Медицина» (клиника академика Ройтберга) в ЦАО. После консультации вы сможете планировать беременность с точностью до дня, а также попытаться повлиять на пол будущего малыша.

Высокая температура – типичный симптом при многих заболеваниях. Именно ориентируясь на температуру, мы часто определяем, болен человек или нет. Но это не совсем правильно, ведь температура – это лишь проявление болезни, а не сама болезнь. Поэтому сбить температуру – не значит выздороветь. Необходимо не только бороться с высокой температурой, но определить, какое заболевание ее вызвало, и лечить именно его. А для этого необходимо обратиться к врачу.
Признаки высокой температуры

О том, что поднимается температура, могут говорить следующие признаки (симптомы):
-
, навалившейся вдруг усталости, общее болезненное состояние;
- озноб (легкий озноб при слегка повышенной температуре и сильный – при высокой);
- сухость кожи и губ; , ломота в теле;
- потеря аппетита;
- потливость («бросает в пот»); .
Если Вы испытываете какие-то из этих симптомов, нелишне будет поставить себе градусник
Что считать высокой температурой?
Нормальной температурой обычно считается температура 36,6°C. Но на самом деле нормальной является температура в довольно широком диапазоне.
В течение дня температура тела довольно сильно колеблется. Наиболее низкая температура наблюдается утром, сразу после пробуждения; максимальная – вечером, на исходе дня. Разница может составлять где-то 0,5°C. Физическая нагрузка, стресс, обыкновенный прием пищи, употребление алкоголя, пребывание в бане или на пляже способны поднять температуру. У женщин температурные колебания также связаны с овуляцией. За несколько дней перед овуляцией температура снижается, а при наступлении овуляции – увеличивается.
В среднем, нормальной температурой считается температура от 35° до 37°C. У детей в возрасте до 3-х лет температура до 37,5°C также считается вариантом нормы. Важно, где вы измеряете температуру. Ориентироваться на 36,6°C можно, если вы ставите градусник под мышку. Если градусник держат во рту (оральная температура), то нормальной будет температура на 0,5°C выше (36,8-37,3°C). Для того чтобы получить нормальные значения при измерении температуры в прямой кишке (ректальная температура), надо будет прибавить еще полградуса (норма 37,3-37,7°C). Если опираться на измерение температуры под мышкой, повышенной температурой является температура в диапазоне 37-38°C, высокой – выше 38°C.
Вызывает беспокойство или температура, поднявшаяся выше 38°C, или температура до 38°C, сохраняющаяся в течение долгого времени (субфебрильная температура).
Когда повышение температуры опасно?
Высокая температура тела – несомненный признак того, что в организме развивается какой-либо патологический процесс, как правило, воспалительного характера. Чем выше температура, чем быстрее она поднимается или дольше держится, тем серьёзней может быть вызвавшая её проблема. Именно поэтому высокая температура пугает.
Между тем, само по себе повышение температуры в большинстве случаев – защитная реакция на проникновение инфекции. При высокой температуре активность болезнетворных микроорганизмов снижается, а защитные силы организма, наоборот, интенсифицируются: ускоряется обмен веществ, циркуляция крови, быстрее выделяются антитела. Но это повышает нагрузку на многие органы и системы: сердечно-сосудистую, дыхательную. Высокая температура угнетает нервную систему, приводит к обезвоживанию. Возможно возникновения нарушений кровообращения во внутренних органах (за счет увеличения вязкости и свертывания крови). Поэтому высокая температура, которая долго держится, может представлять опасность сама по себе. Также опасной является сверхвысокая температура (выше 41°C).
Надо ли сбивать температуру или нет?
Спешить сбивать температуру не стоит. Прежде всего, больного должен осмотреть врач. Следует придерживаться рекомендаций врача: если он посоветует сбить температуру, то надо сбивать. Врач принимает решения на основании общей картины заболевания и оценки состояния больного, то есть рекомендации всегда индивидуальны.
Однако если больной тяжело переносит температуру, а температура высокая (39°C или выше), то ему можно дать жаропонижающий препарат, строго соблюдая инструкции, указанные на упаковке. При этом необходимо понимать, что Вы боретесь с симптомом, а не болезнью.
Правильный курс лечения предполагает установление причины высокой температуры и проведение комплекса мероприятий, направленных на лечение заболевания, которое вызвало ее повышение.
Причины высокой температуры
Любой воспалительный процесс может стать причиной повышения температуры. Природа воспаления при этом может быть различной – бактериальной, вирусной, грибковой. В большинстве случаев при этом температура носит характер сопутствующего симптома: например, при отите – болит («дергает») ухо и повышена температура…
Температура обращает на себя особое внимание, когда других симптомов не наблюдается. Температура на фоне стандартных признаков ОРВИ обыденна, а вот только одна высокая температура пугает.
Заболевания, при которых может наблюдаться высокая температура без других симптомов:
ОРВИ и грипп. Грипп, а в некоторых случаях и другие ОРВИ могут начинаться с внезапного подъема температуры. В этом случае катаральные явления начинаются несколько позднее (ближе к вечеру или на следующий день);
ангина. Вместе с температурой обычно наблюдается боль в горле при глотании. Боль в горле довольно быстро усиливается, так что не заметить ее нельзя;
ветрянка (ветряная оспа). Типично начало ветрянки – высокая температура. Характерные высыпания могут появляться только на 2-3 день заболевания;
абсцесс (скопление гноя в поверхностных тканях или во внутренних органах). При абсцессе температура «плавает»: температурные пики могут перемежаться нормальной температурой в течение дня (в отличие от типичного для «обыкновенного» инфекционного заболевания температурного графика – когда наиболее низкая температура наблюдается после утреннего пробуждения, а к вечеру подрастает);
воспаления мочеполовой системы (пиелонефрит, гломерулонефрит) обычно проявляются высокой температурой и болью в проекции почек. Но в некоторых случаях боль может отсутствовать;
аппендицит – также может протекать без боли;
менингиты и энцефалиты (воспаление мозговых оболочек инфекционного происхождения). В этом случае высокая температура сопровождается сильной головной болью, тошнотой, нарушением зрения. Характерный симптом – напряжение мышц шеи (подбородок невозможно опустить к груди);
геморрагическая лихорадка (обычно заражение происходит при укусе диких животных, например, мыши-полёвки). Тут тоже есть свои характерные симптомы – уменьшение (вплоть до прекращения) мочеиспускания, появление подкожных кровоизлияний (точечное покраснение кожи, сыпь), мышечные боли.
Повышенная температура (до 37,5-38°C ) без ярко выраженных иных симптомов может наблюдаться при:
аллергической реакции (так может проявляться индивидуальная непереносимость медицинских препаратов).
Также с повышением температуры протекают следующие заболевания:
воспаление легких (пневмония). Воспаление легких – распространённая причина высокой температуры. При этом обычно наблюдаются боль в груди, одышка, кашель;
инфекционные заболевания желудочно-кишечного тракта (гастроэнтероколиты). Тут температура выступает побочным симптомом. Основные жалобы: боль в животе, диарея, тошнота, рвота;
вирусный гепатит А, для которого характерно появление желтушной окраски кожных покровов и белков глаз;
хронические заболевания мочевыводящей системы (хронический пиелонефрит, цистит), у женщин – хронический сальпингоофарит. Наряду с субфебрильной температурой могут наблюдаться боли в животе и нарушения мочеиспускания;
хронические миокардит и эндокардит. При этом обычный симптом – боли в области сердца;
аутоиммунные заболевания (ревматизм, системная красная волчанка и др.).
Это, конечно, далеко не полный список заболеваний, способный вызвать повышение температуры
Высокая температура у ребенка

Ребёнок не скажет, что у него высокая температура. Даже уже сравнительно большие дети, включая учащихся в начальной школе, как правило, не могут правильно оценить своё самочувствие. Поэтому родителям необходимо внимательно следить за состоянием ребёнка. Заподозрить повышение температуры можно по следующим признакам:
- ребёнок становится неожиданно вялым или, наоборот, беспокойным и капризным;
- его мучает жажда (всё время просит пить);
- слизистые оболочки становятся сухими (сухость губ, языка);
- яркий румянец или, наоборот, непривычная бледность;
- глаза краснеют или блестят;
- ребенок потеет;
- учащается пульс и дыхание. Нормальный пульс составляет 100-130 ударов в минуту во сне и 140-160 во время бодрствования. К двум годам частота снижается до 100-140 ударов в минуту. Нормальная частота дыхания также зависит от возраста, для двухмесячного ребенка она составляет 35-48 дыханий в минуту, для возраста от года до трех 28-35 дыханий.
Измерять температуру тела в подмышечной или паховой впадине можно ртутным термометром (он наиболее точно показывает температуру), ректально – только электронным. Ректально можно измерять температуру только у маленького ребенка (до 4-5 месяцев), более старшие дети противятся процедуре, так как она неприятна. Для ректального измерения температуры наконечник термометра смазывается детским кремом, ножки ребенка поднимаются, как при подмывании. Наконечник термометра вводится в прямую кишку на глубину 2-х см.
Не следует забывать, что у детей до года нормальной температурой считается температура до 37,5°C , и даже до 3-х лет такая температура не всегда означает, что ребенок болен. Нельзя мерить температуру, когда ребенок сильно беспокоится, плачет, или он сильно укутан – температура в этих случаях будет ожидаемо выше. Повысить температуру тела могут также горячая ванна или слишком высокая температура в комнате.
У маленьких детей температура может подниматься вплоть до 38,3°C по причинам, не связанным с заболеваниями, таким как:
- перегрев (вследствие чрезмерного укутывания, нахождения под прямыми солнечными лучами или нарушения питьевого режима), особенно в возрасте до 3-х месяцев;
- крик; (если ребенок тужится, температура может вырасти); (одна из наиболее частых причин).
Если не похоже, что температура вызвана одной из этих причин, она держится и не спадает или, тем более, растет, необходимо срочно обратиться к врачу. При температуре выше 38°C надо обратиться к врачу в любом случае.
Что делать при повышенной температуре
Пока температура поднимается, больного бьёт озноб, ему холодно. Хочется одеться максимально тепло, укутаться в одеяло, и это естественно. Но как только температура поднялась, и больному стало жарко, следует позаботиться, чтобы не было избыточного перегрева: надо переодеться (или переодеть болеющего ребёнка) в лёгкую хлопчатобумажную одежду. Укрыться можно простынёй.
Рекомендуется постельный режим, но если ребёнок, несмотря на температуру активен, его не надо загонять в постель силком, хотя стоит удерживать от чрезмерной активности, которая способна поднять температуру ещё больше.
Воздух в помещении, где находится больной, должен быть свежим и прохладным. Помещение необходимо проветривать, удаляя больного на время проветривания в другую комнату.
При высокой температуре необходимо больше пить. Пить можно понемногу, но постоянно. Отлично подходят фруктовые морсы, компоты, разбавленные соки, чай с лимоном, зеленый чай.
Не следует принимать душ или ванну. Можно обтираться водой комнатной температуры или уксусом (9%-й раствор уксуса разводят водой в соотношении 1:1). Маленьких детей обтирать уксусом не рекомендуется. Обтирания холодной водой или спиртом могут привести к усилению лихорадки.
Жаропонижающие средства надо принимать по назначению врача, строго соблюдая инструкции.
В некоторых случаях при высокой температуре следует вызвать скорую помощь:
Читайте также:

